Objectifs pédagogiques
- Savoir poser les indications des explorations fonctionnelles anorectales
- Savoir améliorer l’interprétation des résultats pour adapter les stratégies thérapeutiques
- Connaître leurs limites et leurs contre-indications
L’auteure déclare n’avoir aucun lien d’intérêt en relation avec sa présentation.
Examen ; Manométrie anorectale ; Constipation ; Incontinence fécale.
EEA : échographie endo-anale
MAR : manometrie anorectale
SAE : sphincter anal externe
SAI : sphincter anal interne
Le rectum est séparé du côlon par la charnière recto-sigmoïdienne et est constitué de couches musculaires lisses à commande involontaire (système nerveux entérique et système nerveux autonome). Le canal anal, quant à lui, comprend deux sphincters d’origine embryologique différente : le sphincter anal interne (muscle lisse) et le sphincter anal externe (muscle strié). Le sphincter anal interne est sous contrôle du système nerveux autonome et du système nerveux entérique, tandis que le sphincter anal externe est sous contrôle du système nerveux somatique. Une à trois fois par jour, des ondes de contractions de forte amplitude et propagées tout le long du cadre colique vont entraîner l’arrivée de matières fécales au niveau du rectum. Cette arrivée de matières est responsable d’une élévation de la pression qui règne dans le rectum et donc d’une activation des barorécepteurs de la paroi rectale. Ce signal est transmis à l’aire corticale somesthésique, ce qui permet la perception du besoin exonérateur. Le sphincter anal interne va ensuite se relâcher, permettant l’analyse d’une partie du contenu intra-rectal par l’innervation sensitive riche de la partie haute du canal anal : c’est le réflexe rectoanal inhibiteur. Puis, grâce à ses propriétés viscoélastiques et par la relaxation de ses fibres musculaires lisses, le rectum va se distendre et s’adapter à son contenu, permettant de diminuer à nouveau la pression intra-rectale. La continence entre deux exonérations est permise grâce au maintien d’un gradient de pression en faveur des sphincters anaux interne et externe (système résistif). Lorsque la situation le permet, la défécation est induite par une inversion de ce gradient de pression (poussée abdominale initiale, contraction des fibres musculaires lisses de la paroi rectale et relaxation des sphincters du canal anal).
Toute dysfonction de la motricité anorectale, qu’elle soit d’origine neurologique, musculaire ou comportementale peut entraîner l’apparition d’une constipation distale et/ou d’une incontinence fécale. Diverses méthodes d’explorations fonctionnelles permettent d’évaluer les mécanismes à l’origine de ces pathologies invalidantes et de guider leur prise en charge (1). Cependant, chacun de ces tests mesure différentes fonctions anorectales liées au processus de continence et/ou de défécation, telles que les pressions propulsives rectales et résistives anales, le diamètre du canal anal, l’angulation anorectale ou encore l’activité électromyographique du sphincter anal (2). Il n’existe donc pas à l’heure actuelle d’« examen idéal anorectal » qui permet d’évaluer en une seule fois l’ensemble de ces paramètres.
Le choix du clinicien sera donc guidé selon les symptômes présentés par le patient, l’examen clinique notamment périnéal et enfin le terrain. L’examen physique doit comprendre à minima un examen abdominal afin de rechercher des signes en faveur d’une pathologie digestive et si possible un examen neurologique, notamment des membres inférieurs, à la recherche d’une pathologie neurologique. Les différentes étapes de l’examen périnéal comprennent l’inspection de la région anale au repos et en poussée (fissure anale, pathologie hémorroïdaire, cicatrices résultant d’un traumatisme obstétrical ou d’une chirurgie, prolapsus rectal extériorisé ou extériorisable, distance ano-vulvaire, traces de selles ou dermite secondaire), l’évaluation de la sensibilité sacrée et enfin le toucher rectal (évaluation de la vacuité rectale, du tonus anal, de la contraction volontaire anale, de la relaxation anale lors de la poussée et des réflexes : clitorido-(bulbo)-anal, réflexe anal à la toux, réflexe anal à l’étirement). La présence de signes d’alarmes (modification récente du transit, altération de l’état général, rectorragie et/ou méléna) nécessitera la réalisation d’explorations spécifiques notamment endoscopiques.
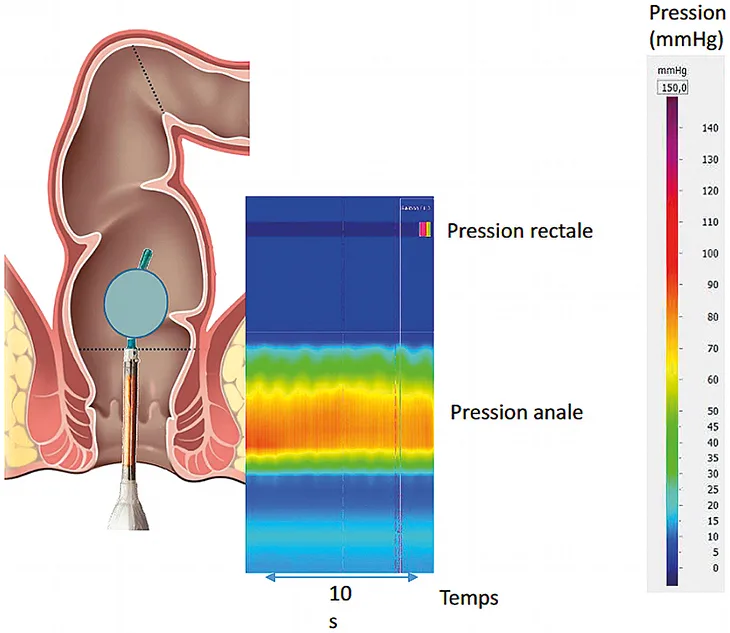
La manométrie anorectale correspond à une sonde placée à travers l’anus jusque dans le rectum et qui comprend plusieurs capteurs de pression au niveau du canal anal (figure 1). Un ballonnet, comprenant également un capteur de pression, est situé au bout de la sonde et placé dans le rectum (figure 1). La manométrie peut être réalisée via un système de perfusion à eau ou à air (faible nombre de capteurs de pressions au niveau anal) ou électronique (nombre élevé de capteurs, c’est la manométrie haute-résolution). Un lavement doit être effectué avant l’examen afin de vider le rectum et il est également conseillé de réaliser un toucher rectal avant l’examen afin de vérifier la vacuité du rectum et la bonne compréhension des manœuvres de poussée et de contraction anale par le patient. Cet examen est réalisé de manière standardisée (3) : après une période de repos permettant d’obtenir une stabilité des pressions anales (évaluation de la pression anale au repos), le patient réalise plusieurs contractions volontaires (évaluation de la contraction du sphincter anal externe), ainsi que des efforts de poussée abdominale pour mimer une défécation (évaluation de l’augmentation de pression rectale induite par la poussée et de la relaxation des sphincters anaux). Le gonflement du ballonnet au niveau rectal permet d’évaluer la présence du réflexe rectoanal inhibiteur (élévation transitoire de la pression rectale entraînant la relaxation du sphincter anal interne et une contraction du sphincter anal externe) et la capacité rectale (sensibilité rectale : volumes de première sensation, de besoin constant et volume maximal tolérable et évaluation de la compliance rectale à partir des pressions mesurées pour les différents volumes de distension). Le ballonnet intra-rectal peut également être gonflé également pour faciliter les efforts de défécation du patient.
La récente classification de Londres (3) a standardisé l’interprétation des données de la manométrie anorectale avec notamment l’évaluation des troubles :
Ce test simple évalue le temps nécessaire à un patient pour évacuer du rectum un ballon rempli de 50 ml d’air ou d’eau tiède, le sujet étant généralement en position assise sur une chaise percée. Le temps normal nécessaire pour expulser le ballon varie entre 1 et 3 minutes, selon la méthode utilisée (5). Cependant, si le TEB est anormal chez une grande partie des patients atteints de troubles fonctionnels de la défécation (anisme et/ou défaut de propulsion rectale), ce test peut également s’avérer normal chez ces patients en cas de compensation des difficultés d’évacuation par des efforts excessifs de poussée abdominale ou encore être anormal même chez les sujets asymptomatiques (1). De plus, la concordance des résultats du TEB et de la manométrie anorectale pour diagnostiquer les troubles fonctionnels de la défécation est faible, ce qui explique pourquoi ce test n’est pas utilisé comme test diagnostique unique et fait désormais partie de la classification de Londres pour l’interprétation des résultats de la manométrie anorectale, comme détaillé ci-dessus (3). Enfin, un test d’expulsion du ballonnet pathologique fait partie des critères prédictifs d’efficacité du biofeedback lorsque la rééducation périnéale est réalisée pour trouble fonctionnel de la défécation (3).
Les contre-indications de la manométrie anorectale et du test d’expulsion du ballonnet sont similaires : toute pathologie empêchant l’insertion de la sonde par l’anus (cancer anal, sténose anale, abcès anal, fissure anale, etc.) ou la réalisation d’une distension rectale (risque de perforation en cas de lésion rectale non traitée ou de chirurgie récente, patient à risque d’hémorragie).
Ces techniques radiologiques évaluent de manière dynamique les changements morphologiques du rectum et du plancher pelvien lors d’un effort de défécation. L’enregistrement comprend trois périodes : repos, effort de poussée sans évacuation puis effort de défécation. Un lavement doit être effectué avant l’examen pour assurer la vacuité rectale. Une opacification du rectum (produit baryté pour la défécographie ou gel d’échographie pour l’IRM), du vagin et de la vessie sont réalisés juste avant le début de l’examen. Une opacification du grêle est généralement réalisée pour la défécographie. Elles permettent ainsi de détecter des anomalies structurelles (rectocèle, entérocèle, invagination intestinale, prolapsus rectal, trouble de la statique pelvienne des étages antérieur et moyen) et d’étudier des paramètres fonctionnels tels que l’angulation anorectale, l’ouverture du canal anal au repos et pendant l’effort, et l’évacuation du produit rectal (lavement baryté ou gel). Ces examens sont particulièrement utiles lorsque les résultats du TEB et de la MAR sont équivoques ou contradictoires (1), mais ces tests sont utilisés dans plusieurs établissements comme modalité principale pour identifier les troubles fonctionnels de la défécation (6). Associés à une mauvaise vidange rectale, un défaut d’ouverture du canal anal, une empreinte persistance du muscle puborectal ou encore la fermeture de l’angle anorectal lors des poussées suggèrent la présence d’un anisme, tandis que l’absence de descente périnéale suggère plutôt un défaut de propulsion rectale. La défécographie permet également de diagnostiquer des troubles de la statique périnéale qui peuvent être impliqués dans les troubles défécatoires. La défécographie par fluoroscopie est traditionnellement utilisée, mais la défécographie par résonance magnétique (déféco-IRM) est une technique plus récente qui présente des avantages tels qu’une meilleure résolution, l’absence de rayonnement, et une relecture dynamique possible après l’examen. En revanche, si la défécographie est effectuée en position assise, la déféco-IRM est réalisée dans une position défécatoire non physiologique (décubitus dorsal), avec probablement une moins bonne détection de troubles de la statique rectale (7,8). La défécographie est contre-indiquée en cas de grossesse ou de possibilité de grossesse (réalisation de l’examen la 1re semaine suivant les règles en cas d’absence de contre-indication). Les contre-indications de la déféco-IRM sont les contre-indications classiques de l’IRM (port de pacemaker, implant métallique, claustrophobie, etc.).
L’EEA en 2-Dimensions permet d’évaluer l’anatomie du complexe sphinctérien (c’est-à-dire le SAI, le SAE et le muscle puborectal) en détectant l’atrophie, les cicatrices ou les défects (= rupture) partiels et complets des différents sphincters. Plus récente, l’EEA 3-Dimensions permet de mesurer de façon dynamique la longueur et le volume des sphincters (9). Les anomalies touchant le SAI et le SAE doivent être interprétées séparément et l’interprétation des lésions du SAE peut être difficile (7). Néanmoins, l’échographie endo-anale a une très bonne sensibilité et spécificité pour le diagnostic des lésions sphinctériennes. La présence de défects au niveau du SAE et du SAI est associée aux symptômes d’incontinence fécale dans la littérature (7). En raison de l’accès limité à l’EEA, d’autres techniques ont été développées, comme l’échographie transpérinéale et l’échographie vaginale, avec des preuves limitées (9). L’IRM endoluminale et externe est une technique non invasive qui peut également fournir des informations supplémentaires sur le plancher pelvien, avec une précision similaire à celle de l’EEA pour détecter les anomalies des sphincters anaux, mais son indication n’est quasiment jamais l’évaluation seule de l’appareil sphinctérien (9). Les contre-indications à l’échographie endo-anale sont les pathologies anales empêchant l’introduction de la sonde (sténose ou douleur anale).
Ces tests fournissent des informations sur l’innervation motrice et sensorielle de la région du plancher pelvien. Ils comprennent l’électromyographie, les latences motrices terminales du nerf pudendal, l’étude des réflexes bulbo(clitorido)-caverneux, les potentiels évoqués somesthésiques bulbo(clitorido-)corticaux et les potentiels évoqués moteurs. Les enregistrements électromyographiques de détection obtenus grâce à l’application d’une électrode au niveau du sphincter anal externe sont non invasifs et significativement corrélés aux pressions sphinctériennes du sphincter anal externe obtenues à l’aide de la MAR (2). L’électromyographie anale également est utilisée pour identifier la présence d’un anisme, lorsqu’une réduction du signal inférieure à 20 % ou au contraire un renforcement du signal est observé lors d’une tentative de défécation (11). L’ensemble de ces tests permettent de suspecter la présence d’une atteinte neurologique centrale ou périphérique en cas de dysfonction des sphincters anaux (10). En raison de leur accès limité et des doutes quant à leur impact sur la prise en charge des patients et leur précision (12), ces techniques sont à ce jour peu utilisées dans la pratique clinique et réservées aux centres experts. L’ensemble des guidelines s’accordent à ne plus proposer ce type d’exploration qui n’a aucun impact sur la prise en charge en pratique. Le seul intérêt est médico-légal. Les contre-indications des tests électrophysiologiques du périnée sont le port d’un pacemaker ou stimulateur implanté quel qu’il soit.
Le temps de transit colique peut être mesuré simplement à l’aide d’un test aux marqueurs radio-opaques. La technique la plus courante consiste à faire ingérer au patient 6 jours de suite une capsule contenant 10 marqueurs et de réaliser un abdomen sans préparation au 7e jour (13). La durée du transit des selles dans le côlon est calculée en fonction du nombre de marqueurs présents dans les différents segments coliques. La valeur de ce test chez les patients atteints de troubles fonctionnels de la défécation est faible (1). En effet, une constipation de transit peut exister de manière indépendante ou coexister avec les troubles fonctionnels de la défécation. Ainsi, le temps de transit colique peut être amélioré après biofeedback anal en cas d’anisme, ce qui suggère que l’allongement du temps de transit colique peut être secondaire au trouble de l’évacuation rectale (14). En revanche, l’accumulation de marqueurs uniquement au niveau du rectosigmoïde est évocateur d’une constipation distale (1). Enfin, le temps de transit colique a une très mauvaise reproductibilité inter et intra-individuelle. Cet examen est contre-indiqué en cas de grossesse ou de possibilité de grossesse en raison de l’exposition aux rayons X.
Les paramètres anorectaux mesurés par chacune des explorations détaillées précédemment sont regroupés dans le tableau 1. Les indications à la réalisation des examens seront guidées par la clinique et la réponse au traitement de 1re ligne, en fonction de la présence d’une constipation distale et/ou d’une incontinence anale, les deux pathologies pouvant être associées. En cas de trouble de la statique pelvienne présent de manière évidente à l’examen clinique (prolapsus rectal extériorisé, rectocèle), l’évaluation anatomique par défécographie ou déféco-IRM permettra de préciser le type d’atteinte, ses répercussions sur le fonctionnement anorectal (par exemple stagnation de produit de contraste dans une rectocèle) et l’indication éventuelle à une prise en charge chirurgicale.
Constipation distale : les explorations anorectales seront réalisées en cas d’échec du traitement de 1re ligne (mesures hygiéno-diététiques, laxatifs osmotiques et/ou de lest, suppositoires ou lavements) et de suspicion de trouble de l’exonération à l’examen clinique (1). La manométrie anorectale reste l’examen de référence et permettra de diagnostiquer un trouble fonctionnel de la défécation (TFD ; anisme et/ou défaut de propulsion rectale) afin d’orienter le patient vers une prise en charge par rééducation périnéale avec biofeedback anal (1,15). Il faudra y associer de manière systématique un second examen pour confirmer la présence de TFD (test d’expulsion du ballonnet, défécographie ou EMG anal) (3). En cas d’absence de TFD, la manométrie anorectale peut orienter vers d’autres causes : défaut de sensibilité rectale+/- hypertonie anale faisant évoquer une origine neurologique, absence de réflexe rectoanal inhibiteur (maladie de Hirschsprung), grande capacité rectale fonctionnelle associée ou non à une compliance rectale élevée (mégarectum), ou enfin une constipation de transit isolée si la manométrie est normale (intérêt d’un temps de transit colique complémentaire). La défécographie ou déféco-IRM pourra également être réalisée afin de diagnostiquer un trouble de la statique rectale qui n’aurait pas été diagnostiqué cliniquement (prolapsus recto-rectal ou recto-anal non extériorisé, entérocèle), ou en cas d’échec des différents traitements dont la rééducation périnéale lorsqu’une chirurgie fonctionnelle est envisagée. Ces derniers examens permettent une évaluation complète des trois compartiments du périnée. Toute chirurgie fonctionnelle pelvienne doit être discutée en RCP dédiée.
Incontinence fécale : la prise en charge de 1re ligne de l’IF réside elle aussi sur l’optimisation du transit (traitement d’une diarrhée ou d’une constipation cf. ci-dessus) et sur la rééducation périnéale. Cette prise en charge de 1re ligne permet d’améliorer la grande majorité des patients. Les explorations anorectales seront réalisées en cas d’échec du traitement de 1re ligne et au cas-par-cas selon les mécanismes supposés à l’origine de l’IF (16). L’incontinence fécale étant souvent d’origine multifactorielle, les anomalies mises en évidence sur les explorations fonctionnelles sont rarement isolées (17). La manométrie anorectale est ici aussi l’examen de référence car elle permet l’évaluation du tonus anal (majoritairement secondaire à l’activité du SAI), de la contraction volontaire du SAE, de la sensibilité rectale et de la capacité fonctionnelle rectale (microrectum) (tableau 1) (3), qui peuvent orienter les modalités de réalisation de la rééducation périnéale (15). Ainsi, de manière classique, un défaut de contraction du SAE pourra être corrigé en rééducation (15). L’hypotonie anale sévère est plutôt un facteur de mauvais pronostic de la prise en charge rééducative (15). Si les données d’évaluation sphinctériennes manométriques sont bien corrélées à l’examen clinique, les troubles de la perception rectale restent difficilement évaluables cliniquement. En cas de suspicion clinique de trouble de la sensibilité rectale, qui peuvent également être pris en charge de manière spécifique en rééducation via l’utilisation d’une sonde de biofeedback de type manométrie munie d’un ballonnet, la réalisation d’une manométrie est indiquée (15). En revanche, la manométrie ne permet pas de prédire l’efficacité d’un traitement de seconde ligne comme la neuromodulation des racines sacrées (18). L’échographie endo-anale doit être réalisée avant d’envisager un traitement de 2e ligne afin de mettre en évidence un défect sphinctérien isolé, c’est-à-dire sans lésion neurologique associée, qui pourrait être accessible à une chirurgie de réparation si la lésion sphinctérienne est récente (19). Les tests électrophysiologiques du périnée sont peu fréquemment réalisés et réservés aux centres experts pour diagnostiquer une lésion neurologique pouvant contribuer à l’apparition de l’IF, mais ne sont pas prédictifs de l’efficacité d’un traitement de 2e ligne (16). Les explorations dynamiques radiologiques n’ont pas leur place dans l’exploration de l’IF en dehors de la suspicion d’un trouble de la statique rectale (16).
CONCLUSION : Il n’existe pas à l’heure actuelle d’« examen idéal anorectal » qui permet d’évaluer en une seule fois l’ensemble des paramètres à l’origine d’une dysfonction anorectale. Le choix du clinicien sera donc guidé selon les symptômes présentés par le patient, l’examen clinique notamment périnéal qui est indispensable et enfin le terrain.
| Fonction | Exploration | Résultat |
|---|---|---|
| Anus | ||
| Motricité | Manométrie anorectale | Hypertonie anale (SAI), hypotonie anale (SAI), hypocontractilité anale (SAE) |
| Électromyogramme du sphincter anal externe | Tracé neurogène en faveur d’un processus neuropathique Réduction du signal de moins de 20% ou renforcement du signal lors de la poussée : évocateur d’anisme | |
| Anatomie | Échographie endo-anale | Défect, atrophie du SAI et du SAE |
| Innervation | Latences motrices terminales du nerf pudendal | Latence prolongée en faveur d’une neuropathie pudendale |
| Rectum | ||
| Sensibilité | Manométrie anorectale | Hypersensibilité rectale, hyposensibilité rectale |
| Compliance | Manométrie anorectale | Compliance diminuée (microrectum), Compliance élevée (mégarectum) |
| Anatomie | Défécographie ou déféco-IRM | Prolapsus rectal extériorisé ou non, rectocèle Défaut de vidange rectale : évocateur de TFD |
| Unité anorectale | ||
| Motricité | Manométrie anorectale | Anisme Défaut de propulsion rectale |
| Test d’expulsion du ballonnet | Expulsion retardée ou absente : évocateur de TFD | |
| Motricité et Anatomie | Défécographie ou déféco-IRM | Prolapsus rectal extériorisé ou non rectocèle, entérocèle, sigmoïdocèle, autres étages Défaut de vidange rectale : évocateur de TFD : Anisme : défaut d’ouverture du canal anal à la poussée, fermeture de l’angle anorectal à la poussée, empreinte du muscle pubo-rectal, Défaut de propulsion rectale : défaut de descente périnéale (<3 cm) à la poussée |
| Innervation | Manométrie anorectale (réflexe d’échantillonnage) | Absence de réflexe rectoanal inhibiteur |
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.