Objectifs pédagogiques
- Définition et limites des critères RECIST
- Comment apprécier la réponse aux thérapies ciblées
- Quel(s) examen(s) d’imagerie choisir pour le suivi
Abréviations
18FDG : FluoroDesoxyGlucose marqué au Fluor 18
ADC : Apparent Diffusion Coefficient
CR : Complete response (réponse complète)
DCE : Dynamic Contrast Enhanced
IRM : Imagerie par Résonance Magnétique
mRECIST : Modified RECIST
PD : Progressive disease (Progression)
PFS : Progression Free Survival (Survie sans progression)
PR : Partial Response (réponse partielle)
RECIST : Response Evaluation Criteria in Solid Tumours
SD : Stable disease (maladie stable)
TDM : Tomodensitométrie
TEP : Tomographie par émission de Positons
TTP : Time to progression (Temps à progression)
L’évaluation par l’imagerie de la réponse thérapeutique en oncologie est essentielle pour optimiser la prise en charge du patient. Dans la majorité des cas, l’imagerie est l’outil essentiel pour décider du succès ou de l’échec du traitement.
La méthode d’imagerie idéale est un examen facilement disponible, bien accepté par les patients, peu ou pas invasif, de coût raisonnable, parfaitement standardisé pour pouvoir bien comparer deux examens, même s’ils n’ont pas été faits au même endroit et sur la même machine. Le choix de la méthode, le protocole technique, le mode d’analyse radiologique vont dépendre de nombreux facteurs :
La méthode idéale n’existe pas, car toutes ont leurs mérites et leurs défauts. Néanmoins, en fonction de la réponse aux questions précédentes, un choix se dégagera.
Aujourd’hui, les règles de l’évaluation sont théoriquement plutôt adaptées aux essais thérapeutiques qu’à la routine clinique. Toutefois, la rigueur de la méthode est un facteur important pour améliorer la qualité du rendu des examens, faciliter le dialogue entre radiologue et médecin référent et donc aider à la décision thérapeutique. C’est pourquoi de plus en plus d’équipes utilisent ces règles en pratique clinique.
L’échographie respecte évidemment les critères d’acceptabilité, de coût, et de disponibilité. Par contre, elle ne respecte pas le critère de standardisation et elle n’est généralement pas acceptée pour les patients qui sont inclus dans des essais thérapeutiques. RECIST stipule nommément que l’échographie ne peut pas être utilisée pour évaluer la réponse thérapeutique des cibles profondes en cas d’essai thérapeutique [1]. Néanmoins, l’échographie est acceptée comme un outil de mesure reproductible pour les adénopathies superficielles. D’autre part, une nouvelle lésion découverte par échographie, qui ne correspondrait pas à une image déjà connue sur d’autres examens, pourrait être considérée comme une preuve de progression tumorale.
Une technique spéciale consiste à recourir à l’injection de produit de contraste. Ceci donne accès à une évaluation de la perfusion tumorale, et peut faciliter la caractérisation tumorale [2]. Pour l’évaluation de la réponse, il s’agit encore de protocoles prospectifs. Cependant, l’échographie de contraste n’a pas encore trouvé sa place en routine et n’est pas couramment pratiquée en dehors de ces essais cliniques et dans des équipes entraînées.
La TDM est aujourd’hui l’examen de base de la surveillance en oncologie. En effet, elle est largement disponible, d’un coût raisonnable, très bien acceptée par les patients, peu invasive si l’on tient compte du fait que des précautions doivent être prises concernant les contre-indications à l’injection de produit de contraste. Enfin, c’est probablement l’examen le plus reproductible et donc le plus facile à standardiser des examens d’imagerie disponibles aujourd’hui.
La tomodensitométrie a l’inconvénient d’être une technique irradiante. Toutefois, ceci n’est un point essentiel que chez les sujets jeunes, soumis à de multiples examens de contrôle, ce qui est assez rarement le cas en pratique oncologique quotidienne. Néanmoins, une attention toute particulière doit être apportée à réduire le nombre d’acquisitions à ce qui est strictement nécessaire pour l’évaluation. Par exemple, pour évaluer des métastases hépatiques d’un cancer du côlon, il n’est généralement nécessaire de pratiquer en routine qu’une seule série thoraco-abdomino-pelvienne après injection de produit de contraste, en se passant d’autres acquisitions comme des images au temps artériel ou des images sans injection de produit de contraste. Finalement, les machines modernes, grâce à des techniques de reconstruction innovantes [3], permettent encore de réduire la dose, qui figure d’ailleurs systématiquement sur le compte rendu d’imagerie et/ou sur les images fournies.
L’IRM a certains avantages et quelques inconvénients. Parmi les avantages, il y a une évidente augmentation de la sensibilité et de la spécificité pour la détection des lésions hépatiques [4]. Un autre avantage est l’existence de plusieurs contrastes, T1, T2, diffusion, rehaussement après injection, qui donnent beaucoup d’espoir dans une meilleure évaluation des lésions non seulement pour leur taille, mais aussi leur structure et leur viabilité.
Néanmoins, l’IRM est aujourd’hui handicapée par plusieurs inconvénients : une disponibilité bien moins grande que celle de la tomodensitométrie, l’absence d’évaluation du parenchyme pulmonaire qui nécessite toujours l’association avec un scanner, la difficulté d’obtenir une imagerie « corps entier », et enfin une variété de séquences d’acquisition d’un constructeur à l’autre qui peut rendre difficile la comparaison d’images faites sur des machines différentes. En pratique, l’IRM est aujourd’hui une technique de référence dans des cas particuliers : tumeur primitive du foie, évaluation d’un traitement néo-adjuvant de métastases hépatiques avant possible résection tumorale chirurgicale, bilan d’extension préopératoire d’un patient susceptible d’avoir des métastases hépatiques, non mises en évidence par la tomodensitométrie.
La TEP a aujourd’hui un rôle considérable en imagerie oncologique pour évaluer la diffusion tumorale. Il est reconnu aujourd’hui que la TEP est le meilleur examen pour rechercher des localisations secondaires chez un patient ayant une tumeur primitive a priori isolée, ou encore des métastases hépatiques ou pulmonaires susceptibles d’être réséquées [5]. La TEP est particulièrement utile pour la recherche de lésions ganglionnaires et de certaines récidives pelviennes. Elle est probablement moins utile que le scanner pour les métastases pulmonaires, que l’IRM pour les métastases cérébrales, et fait jeu égal avec l’IRM pour les métastases hépatiques.
Pour l’évaluation tumorale, la TEP est encore faiblement utilisée bien qu’elle ait un grand potentiel. En effet, la fixation du 18FDG par la cellule tumorale (ou éventuellement d’autres traceurs plus spécifiques de certains types tumoraux) est un signe direct de la viabilité tumorale. Il est donc facile en TEP de savoir si une lésion résiduelle est active ou nécrotique. En pratique, elle n’est pas utilisée dans ce but en routine pour plusieurs raisons : une accessibilité faible, un coût assez élevé, mais également quelques limites de la technique comme la nécessité de respecter une fenêtre temporelle sans traitement avant l’examen, car lorsqu’il est réalisé sous chimiothérapie, on peut observer des faux-négatifs [6].
En pratique, la TEP a cependant été inclue dans les critères RECIST comme un outil permettant d’affirmer une progression tumorale, soit que la comparaison de deux TEP montre l’apparition de nouvelles lésions, soit encore qu’une TEP unique montre une lésion qu’on peut aussi repérer sur une TDM, cette lésion n’étant pas visible sur un examen antérieur en TDM. On peut penser que la TEP, avec une meilleure disponibilité, une certaine maîtrise des coûts, en développant aussi l’imagerie corps entier rapide, prendra une place plus importante dans l’évaluation tumorale [1].
Il y a plusieurs standards de mesure mais aujourd’hui il est important de connaître d’une part les critères RECIST, et d’autre part des méthodes qui sont plus adaptées à des types tumoraux particuliers, ou à des protocoles thérapeutiques spécifiques. Dans tous les cas, les critères d’évaluation doivent être quantitatifs, objectifs, reproductibles pour pouvoir donner une indication indirecte de l’évolution de la tumeur. Les critères permettent de classer les patients en trois catégories principales :
Le but de classer les patients dans ces différentes catégories est d’en faire un moyen pour établir le pronostic, et donc le bénéfice lié du traitement [7]. Les patients classés CR, PR ou SD ont un bénéfice du traitement, puisqu’on considère qu’en l’absence de traitement, l’histoire naturelle serait une progression tumorale. Les patients classés PD n’ont pas de bénéfice du traitement et dans la majorité des cas celui-ci est suspendu et changé/réadapté en fonction des cas particuliers.
Lorsqu’on est dans un essai thérapeutique, le problème est évidemment de recueillir des preuves de l’efficacité du traitement proposé [8]. Dans certaines études, il s’agit de la survie du patient. Il n’y a en pratique pas besoin d’imagerie pour ce critère. Toutefois, cette situation est rare, car lorsque le patient est traité par une ligne thérapeutique et que celle-ci échoue, il sera soumis à une autre ligne thérapeutique. Dans ce cas, l’examen de la survie est un critère globalisant qui ne permet pas d’explorer directement l’effet d’une ligne spécifique. D’autre part, fort heureusement, la survie des patients est aujourd’hui prolongée par les diverses méthodes thérapeutiques, ce qui rend irréaliste d’obtenir une validation rapide par la mesure de la survie. Pour statuer sur les résultats d’un traitement, il est important de définir des critères intermédiaires, dont on espère qu’ils représentent fidèlement le bénéfice du traitement. Aujourd’hui, le critère le plus souvent utilisé est le temps à progression (TTP) ou la survie sans progression (PFS). Ces deux critères, voisins mais pas tout à fait superposables, explorent le temps pendant lequel le patient ne progresse pas. Dans ces conditions, seule compte l’existence ou non d’une progression, tandis que pour les autres patients, qui ne sont pas en progression, il est moins important de savoir s’il y a une réponse objective ou si le patient est stable.
Au contraire, certaines études considèrent que le taux de réponses objectives est un critère important. Dans ce cas, c’est le nombre de patients qui sont classés CR ou PR qui comptera.
Une difficulté importante que l’on observe avec la plupart des critères d’imagerie est qu’on n’est pas certain d’obtenir une corrélation parfaite entre ce qu’on observe et ce qui se passe véritablement au niveau de la viabilité tumorale. Voici quelques exemples courants :
Au total, on comprend qu’il existe deux types de méthode d’évaluation par l’imagerie :
La première catégorie appartient à la routine, tandis que la seconde est aujourd’hui plutôt dévolue aux essais thérapeutiques, en milieu spécialisé, sauf tumeur particulière.
Cependant, il y a des « méthodes intermédiaires » dans lesquelles les critères morphologiques sont enrichis de quelques critères simples de viabilité tumorale, parfaitement utilisables en routine, et aujourd’hui appliqués au quotidien pour certains cas comme l’évaluation du carcinome hépatocellulaire, des métastases hépatiques de cancers colorectaux sous thérapie ciblée, ou encore des GIST et des tumeurs neuroendocrines métastatiques.
Aujourd’hui, RECIST règne sans partage sur cette catégorie des critères morphologiques. Les critères OMS ont été progressivement abandonnés, en raison d’une perte de standardisation au fil du temps. Il s’agissait de mesurer de façon bidimensionnelle les lésions et de calculer la somme du produit des diamètres des lésions, ce qui servait de valeur étalon. Toutefois, la standardisation a pâti du développement de variantes comme l’utilisation, pour définir la progression tumorale, soit de l’augmentation de la somme des produits sans tenir compte de l’évolution de chaque cible, soit de l’existence d’une seule cible en progression quel que soit le comportement des autres.
En 1999, les critères RECIST ont défini une méthode simple d’évaluation unidimensionnelle [11]. Ces critères ont été revus en 2009, sous l’appellation RECIST 1.1 [1]. Ces critères sont aujourd’hui utilisés dans l’immense majorité des essais thérapeutiques.
En résumé, les critères RECIST définissent des cibles, des non-cibles et des nouvelles lésions.
Les lésions cibles sont des lésions mesurant en pratique plus de 1 cm de diamètre. Elles sont au nombre de cinq maximum dont deux par organe (Fig. 1). Si un patient ne présente que des métastases hépatiques, on ne retiendra que deux cibles. S’il présente des métastases ganglionnaires, hépatiques et pulmonaires, on pourra choisir jusqu’à cinq cibles en additionnant des cibles d’organes différents. Le seuil de 1 cm ne s’applique pas aux lésions ganglionnaires, qui doivent, au contraire des autres, mesurer 1,5 cm ou plus dans leur petit diamètre pour pouvoir accéder au statut de lésion cible [12] (Fig. 2). Les lésions cibles participent à l’évaluation tumorale de façon prédominante. La valeur utile est la somme des diamètres, les plus grands pour les lésions non ganglionnaires et les petits diamètres pour les lésions ganglionnaires. On obtient une valeur unique de la somme qui servira de « fil rouge » d’une évaluation à l’autre pour faire les calculs de pourcentage de réponse ou de progression :
Il est à noter que seule l’évaluation des lésions cibles, lorsqu’elles existent, permettra de conclure à une réponse partielle.
A 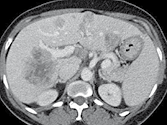 B
B 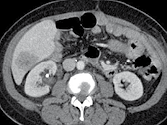
C 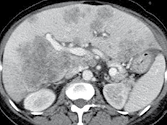 D
D 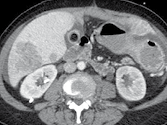
Figure 1. Patient porteur de métastases hépatiques de cancer colique.
Sur l’examen initial (A, B), il existe de multiples lésions secondaires.
Deux cibles sont choisies dans le foie droit, une à hauteur de la bifurcation portale (A) une autre dans le segment VI (B). D’autres lésions mesurables existent, mais seront considérées comme non cible (A). Après six mois de chimiothérapie (C, D), on observe une progression des cibles, des non cibles, et une nouvelle lésion indiscutable dans le segment VI (D)
A 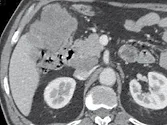 B
B 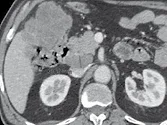
Figure 2. Métastases d’un cancer du rectum.
A. Il existe une lésion hépatique et une adénopathie précave.
B. La mesure du petit axe de cette adénopathie est à 20 mm.
Elle est donc éligible comme cible
A 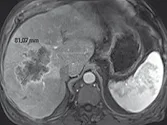 B
B 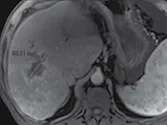
Figure 3. Métastases hépatiques d’un cancer du colon.
A. Examen initial montrant que le grand axe de la lésion est de 81 mm.
B. Après quatre cycles de chimiothérapie, la lésion mesure 59 mm, soit une amélioration de 27 %. Bien que la lésion ait visuellement diminué de façon évidente, il ne s’agit pas encore d’une réponse partielle, car le cap des 30 %
de diminution n’est pas franchi. La réponse est classée « SD »
Les lésions non cibles sont toutes les lésions qui ne peuvent pas être considérées comme des cibles (Fig. 1) : lésion non ganglionnaire de moins de 1 cm de diamètre, lésion ganglionnaire dont le petit axe est compris entre 10 et 14 mm, lésion infiltrante ou difficilement mesurable, comme une lymphangite, un « gâteau » péritonéal (Fig. 4), des épanchements, ou encore des lésions osseuses, même lorsque celles-ci sont lytiques et apparemment faciles à mesurer. Sont aussi incluses comme non-cibles les lésions qui réunissent les critères pour être une cible, mais sont en surnombre de cibles déjà choisies (Fig. 1). Enfin, les tumeurs digestives primitives sont très généralement considérées comme non-cibles (Fig. 5).
L’évaluation des lésions non-cibles peut donner lieu à trois événements :
A 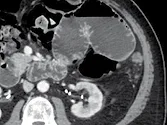 B
B 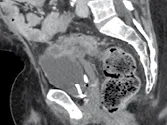
Figure 4. Métastases péritonéales d’un cancer du colon.
A. Il existe un nodule de la gouttière pariéto-colique gauche, mesurant 12 mm,
qui pourrait donc être considéré comme une cible.
B. Par contre, l’infiltration sus-vésicale est difficile à délimiter du tube digestive.
Malgré sa taille, elle est considérée comme une lésion non cible
A 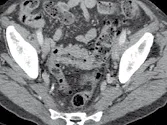 B
B 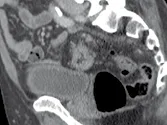
Figure 5. Cancer du sigmoïde en coupe axiale (A) et sagittale (B).
La règle est de ne pas considérer comme cible les organes creux,
car la mesure « hors-tout » et la mesure de l’épaississement pariétal sont difficiles et peu fiables
Ces lésions signent une progression et il est donc très important d’être certain de leur existence. Les nouvelles lésions sont des tumeurs qui sont indiscutablement apparues, de façon non équivoque (Fig. 1, Fig. 6). Il est à noter que l’apparition d’un épanchement pleural, péricardique ou d’une ascite ne peut pas à lui seul être un critère de progression. Il faut également se méfier de l’apparition de lésions osseuses condensantes, car il s’agit parfois au contraire d’un mode de guérison de lésions non détectées sur un premier examen.
A 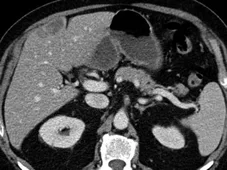 B
B 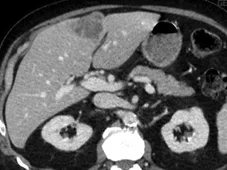
C 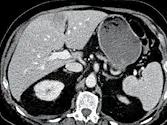 D
D 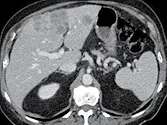
Figure 6. Cancer du colon avec métastases métachrones.
A. Une première ligne de chimiothérapie est faite avec une lésion du segment IV pour cible.
B. Après six mois, on observe une progression tumorale et une seconde ligne
est débutée dans le cadre d’un essai thérapeutique.
C. Après deux mois, la lésion du segment IV semble en amélioration,
mais il y a une image mal limitée au milieu du lobe gauche. Cette image étant douteuse,
et compte tenu de la bonne tolérance au traitement, on décide de continuer le traitement.
D. Deux mois plus tard, la nouvelle lésion est confirmée et la cible a progressé.
Comme cette nouvelle lésion avait été notée sur l’examen précédent,
l’évaluation rétrospective rétro datera la progression
Plusieurs remarques sont importantes :
L’élément le plus important est l’existence d’une progression [13]. Elle peut donc être affirmée :
On saisit évidemment la part de subjectivité qu’il y a dans le terme « indiscutable ». Pour cette raison, il est courant que la progression tumorale de lésions non-cibles ou l’apparition de nouvelles lésions soit considérée comme incertaine sur une évaluation donnée. Dans ce cas, la responsabilité du médecin traitant est de comparer cette information avec le reste des examens et en particulier avec son évaluation clinique. Il est ainsi fréquent que, chez un patient dont l’état clinique est satisfaisant et qui supporte bien son traitement, celui-ci soit poursuivi jusqu’à une évaluation suivante, même lorsque des lésions douteuses sont apparues sur l’imagerie (Fig. 6). Sur l’évaluation suivante, une attention particulière sera portée à ces images pour voir si elles sont confirmées ou non confirmées. La raison de cette prudence est que des événements non tumoraux peuvent parfois prendre l’aspect d’une récidive tumorale : modification de la morphologie du foie sous traitement avec l’apparition d’une stéatose ou de troubles de perfusion vasculaire, infection pulmonaire par exemple.
Contrairement à la réponse objective, la progression tumorale s’évalue par rapport à la meilleure réponse déjà obtenue (« NADIR ») et non pas par rapport à l’examen de début de traitement (« Baseline »).
Une « bizarrerie » de RECIST 1.1 est qu’on peut classer le patient en CR alors que la somme des diamètres n’est pas à 0. Ceci arrive quand des cibles ganglionnaires sont répertoriées. Tout ganglion dont le petit axe est inférieur à 10 mm est considéré comme « normal », mais on doit continuer à le mesurer. On peut donc imaginer la situation où la seule image résiduelle est une adénopathie passée par exemple de 20 mm à 8 mm de petit axe. Le patient sera déclaré en réponse complète et néanmoins la somme des diamètres ne sera pas 0 (8 dans cet exemple).
Pour améliorer la précision des mesures, il a été proposé de remplacer la mesure unidimensionnelle par une évaluation volumique [14, 15]. Il existe des logiciels qui aident le radiologue à définir des volumes, ce qui facilite un peu sa tâche. Cependant, en faisant cela, on perd en partie la standardisation et on alourdit de façon significative le temps de prise en charge radiologique, ce qui est un réel problème aujourd’hui, compte tenu du nombre important, et en forte augmentation, des examens ayant pour but l’évaluation d’un traitement oncologique. Il n’est pas certain que les logiciels soient dans un proche avenir susceptibles de faire des reconstructions rapides, automatiques et fiables, car on se heurte encore à certaines difficultés de segmentation de l’image, au niveau du foie, au niveau des ganglions, et évidemment dans les tumeurs infiltrantes. Inversement ces méthodes sont efficaces en cas de métastases pulmonaires car la diffusion de densité entre tumeur et air pulmonaire aide la machine à trouver et à segmenter les nodules tumoraux.
Aujourd’hui le langage commun est donc RECIST, à condition d’en bien connaître les forces et les faiblesses.
Ces critères sont en réalité un mélange d’informations morphologiques, et d’une certaine dose d’imagerie de la viabilité tumorale. Dans la majorité des cas ces critères sont relativement spécifiques d’une maladie particulière.
Lors des études princeps qui ont mis en évidence l’efficacité du sorafenib, chacun a pu constater la discordance qu’il y avait entre une amélioration de la survie et la quasi-absence de réponse objective au traitement (2,2 %) [16]. Ce phénomène est bien connu avec l’ensemble des thérapeutiques ciblées. Même en cas d’efficacité sur la tumeur, il est difficile de mettre en évidence une réponse tumorale en ne se basant que sur la taille [17].
En 2010, les critères mRECIST (pour « modified » RECIST) ont été proposés, en s’inspirant largement des critères RECIST, car il s’agit de mesures unidimensionnelles avec des seuils de réponse (moins 30 %, plus 20 %) identiques [18].
Mais ils s’en éloignent par le fait que ce qui est mesuré n’est pas le diamètre total de la tumeur mais uniquement le diamètre tumeur « viable », c’est-à-dire celui de la portion de tumeur qui se rehausse après injection de produit de contraste. On considère que la zone qui se rehausse est active tandis que celle qui ne se rehausse pas est inactive ou nécrotique (Figs 7 et 8).
Les critères mRECIST stipulent donc qu’une mesure unidimensionnelle doit être pratiquée, au mieux sur une série acquise au temps artériel après injection de produit de contraste, en prenant le maximum de tumeur qui ne comporte pas de nécrose. Peu importe si quelques éléments de nécrose se situent sur le trajet du diamètre mesuré mais il est important qu’il n’y ait pas, de zone significative de nécrose sur ce trajet. Sinon, il faudrait changer de diamètre de mesure. Malgré le caractère un peu subjectif de ces mesures, il a depuis été prouvé qu’elles étaient fiables, reproductibles et qu’elles permettaient de mettre en évidence une réponse objective là où les critères RECIST ne voyaient qu’une stabilité [19].
Une autre différence importante est que si mRECIST peut considérer, à la manière de RECIST, comme cible les adénopathies dont le petit diamètre est égal ou supérieur à 15 mm, il y a une exception : les ganglions du pédicule hépatique, pour lesquels le diamètre minimum exigé est de 2 cm pour être une cible éligible. L’explication de ce seuil est la fréquence des adénopathies bénignes de ce territoire, associées aux maladies chroniques du foie.
A 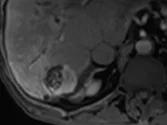 B
B 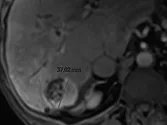
C 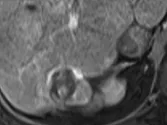 D
D 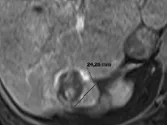
Figure 7. Carcinome hépatocellulaire traité par sorafénib.
Sur l’examen initial (A), la lésion présente deux compartiments sur cette image d’IRM au temps artériel l’un nécrotique, l’autre qui se rehausse, appelé tumeur « viable ».
B. Mesure selon mRECIST du plus grand diamètre de la lésion viable.
C et D. Après quatre mois de chimiothérapie, le compartiment viable de la tumeur passe de 37 à 24 mm, soit une diminution de 35 %. Il s’agit donc d’une réponse partielle, alors que le volume total de la lésion n’a pas changé.
Selon RECIST 1,1, la réponse aurait été « SD »
A 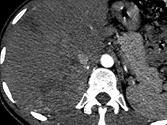 B
B 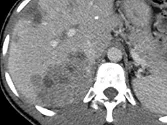
C 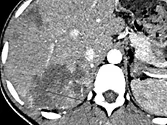 D
D 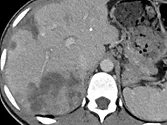
Figure 8. Carcinome hépatocellulaire. Sur l’examen initial (A, B), on observe
une lésion faiblement rehaussée au temps artériel (A), mais avec un lavage
évident au temps portal (B). Après six mois de chimiothérapie (C, D), la lésion est moins hypervascularisée au temps artériel (C), et de larges plages de nécrose sont apparues aux temps artériel et portal (D). La lésion est « PR » selon mRECIST
Ces critères sont adaptés aux GIST. En effet, il est rapidement apparu que l’imagerie morphologique simple n’était pas suffisante pour évaluer la réponse thérapeutique des GIST aux thérapeutiques ciblées. En effet, la comparaison entre la tomodensitométrie et la TEP montrait que dans certains cas une lésion stable ou même d’ailleurs en progression apparente, pouvait ne plus fixer du tout le traceur 18FDG en TEP [20]. L’explication de ce phénomène est qu’en début de traitement, la tumeur peut grossir sous l’effet d’un œdème interstitiel et en imposer pour une progression, alors qu’il s’agit au contraire d’une grande efficacité thérapeutique.
Les critères de CHOI ont été décrits en 2004 en tomodensitométrie [21]. Ils associent une diminution du plus grand diamètre égal ou supérieur à 10 %, ou bien une diminution de la densité tumorale, mesurée au temps portal après injection de produit de contraste de 15 % ou plus. Cette densité tumorale est exprimée en unité Hounsfield, parfaitement reproductible d’une machine à l’autre.
Même si RECIST doit être utilisé dans tous les cas de patients atteints de métastases, notamment hépatiques, le traitement par thérapeutique ciblée entraîne souvent, comme dans les autres cas de tumeurs, une absence de modification de la taille tumorale, mais néanmoins une diminution de la perfusion qui traduit une baisse de la viabilité tumorale (Fig. 9) . Ceci a été publié en cas de métastases hépatiques traitées par bevacizumab [22]. Bien qu’il n’y ait pas de seuil défini, la diminution du rehaussement après injection de produit de contraste est un élément subjectif qui renforce l’idée de l’efficacité du traitement, même si le patient est considéré stable selon RECIST. Le phénomène du pseudo-agrandissement des tumeurs sous thérapeutique ciblée observé dans les GIST et parfois, à un degré moindre, en cas de carcinome hépatocellulaire, n’a pas été rapporté en cas de métastases hépatiques. Ce critère bien que subjectif est donc un argument intéressant d’autant qu’il est facilement disponible sur une série réalisée en routine c’est-à-dire le passage au temps portal après injection de produit de contraste. La comparaison des examens successifs est favorisée en scanner par la standardisation des unités Hounsfield. Il est à noter qu’en IRM, les mesures de l’intensité du signal sont relatives et non objectives. Elles ne peuvent pas être comparées d’un patient à l’autre, ou bien d’un examen à l’autre chez le même patient, ni même d’une coupe à l’autre du même examen du même patient. Une quantification n’est possible qu’indirectement, en comparant sur une même image l’intensité d’une lésion avec celle d’un tissu cible, parfois le parenchyme hépatique normal, plus souvent le muscle. Toutefois, cette évaluation complexifie de façon importante l’analyse et elle est peu utilisée.
A 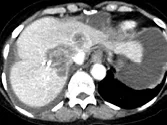 B
B 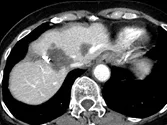
Figure 9. Métastases hépatiques d’un cancer du colon. Récidive après résection
chirurgicale traitée par association contenant du bévacizumab.
A. Examen initial et B, examen après quatre cures. En comparant ces deux coupes
acquises au temps portal après injection, on voit la quasi disparition
du rehaussement après traitement. Malgré l’absence de changement du grand
diamètre, c’est un signe de l’efficacité antio-angiogénique de la thérapie ciblée
L’imagerie fonctionnelle n’est clairement pas utilisée aujourd’hui en routine. Ses principes doivent néanmoins être connus.
Elle est souvent appelée DCE pour Dynamic-Contrast-Enhanced, et s’applique à l’échographie, au scanner et à l’IRM. Son but est d’explorer l’angiogenèse [23]. En échographie, il s’agit d’injecter un produit de contraste endovasculaire « microbulle ». Il s’agit d’un produit strictement intravasculaire. Au contraire, en tomodensitométrie et en IRM, on utilise respectivement des composés iodés ou des chélates de gadolinium, petites molécules qui passent librement dans les espaces extravasculaires et extracellulaires. La difficulté de ces méthodes est qu’elles nécessitent un traitement d’image assez lourd. La courbe de rehaussement après injection du traceur est analysée de façon paramétrique et on en extrait des valeurs comme le temps séparant l’injection du maximum de rehaussement, l’intensité du rehaussement, le volume de sang intratumoral, le volume des espaces extracellulaires ou encore le temps de transit intratumoral. Le but est de diminuer les paramètres de perfusion et d’en déduire que le traitement lutte efficacement contre l’angiogenèse [23, 24].
Si cette méthode, très séduisante dans son principe, n’est pas passée en routine, c’est qu’elle nécessite une technique assez spécifique avec un enregistrement quasi-continu. Le traitement d’image et l’extraction des paramètres sont aussi relativement peu standardisés, avec des différences importantes d’un logiciel à l’autre. Enfin, il ne s’est pas encore dégagé clairement de valeurs seuils qui permettent de déterminer la progression ou la réponse [25].
Ces méthodes explorent la structure tissulaire. L’imagerie de diffusion a l’avantage d’être possible pratiquement sur toutes machines d’IRM. Il a été montré que le coefficient ADC (Apparent Diffusion Coefficient) était lié à certains événements : l’augmentation de l’ADC sous traitement est un signe d’amélioration [26]. Néanmoins, il y a aujourd’hui un recouvrement des valeurs qui fait que cette méthode n’est pas prête pour un rôle en routine pour une décision patient par patient, même si elle est techniquement disponible et statistiquement validée [27].
La relaxométrie explore la façon dont le signal en IRM se comporte après l’injection de produit de contraste spécifique contenant du fer. Ceci permet d’accéder à des valeurs de volume sanguin. Cependant, ces produits de contraste ne sont pas disponibles en routine et cette méthode n’est donc pas utilisable en routine.
La TEP a évidemment un grand potentiel pour l’évaluation fonctionnelle. La mesure semi-quantitative du SUV (Standard Uptake Value) et ses dérivés, permet de standardiser la fixation du traceur dans la tumeur [28]. Plusieurs critères ont été proposés, d’abord par l’EORTC, principalement basés sur la fixation tumorale, et plus récemment le système PERCIST, dont l’avantage est de combiner des paramètres morphologiques et métaboliques [29]. Toutefois, ceci n’est pas aujourd’hui utilisé en routine compte tenu des limitations déjà évoquées plus haut, en attendant une meilleure disponibilité de la méthode [6].
Aujourd’hui, si on se place du point de vue de la pratique de l’évaluation oncologique, le socle commun est représenté par les critères RECIST. Il est important de bien les connaître, mais de savoir également quelles sont leurs limites et parfois comment les surmonter pour prendre la bonne décision thérapeutique.
Dans certaines tumeurs et pour certains traitements, des critères plus spécifiques, combinant des données morphologiques et des données fonctionnelles comme les critères mRECIST ou les critères de CHOI, se substituent en partie ou en totalité aux critères RECIST. Il s’agit d’un domaine très évolutif où de nouveaux référentiels sont régulièrement proposés et trouvent leur place en liaison avec un type tumoral particulier, un traitement spécifique comme l’immunothérapie [30], ou les deux.
L’évaluation fonctionnelle pure est riche de promesse, et c’est pourquoi il est important d’en connaître les principes, même si elle est peu ou pas appliquée en pratique clinique aujourd’hui et reste réservée à des protocoles d’évaluation thérapeutique.
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.