Objectifs pédagogiques
- Connaître les facteurs de risque associés à l’anémie ferriprive
- Définir les stratégies diagnostiques adaptées
- Connaître les particularités thérapeutiques
L’anémie ferriprive (AF) est une des premières causes d’anémie chez la personne âgée. Elle résulte dans la majorité des cas d’un saignement digestif et requiert une exploration endoscopique. Si l’endoscopie bidirectionnelle (endoscopie œso-gastro-duodénale et coloscopie) est recommandée, sa réalisation n’est pas toujours aisée en raison des contraintes liées à la coloscopie et à l’anesthésie générale.
En 2011, le nombre de personnes âgées de plus de 75 ans était de 5,8 millions et sera de 11,9 millions en 2060 soit plus de 16 % de la population si bien que la prise en charge d’une AF augmentera siginificativement ces prochaines années.
L’âge ne fait pas partie des critères de définition d’une anémie selon l’organisation mondiale de la santé. Ainsi, une anémie est définie par un taux d’Hb < 12 g/dL chez la femme et < 13 g/dL chez l’homme. La prévalence de l’anémie est de 8 % entre 65 et 74 ans, 13 % entre 75 et 84 ans et 23 % après 85 ans ; avec une légère prédominance masculine (20 % chez les femmes et 26 % chez les hommes). Une prévalence plus importante de 40 à 50 % est observée chez les patients hospitalisés et se situe à 47 % chez les patients en institution [1].
L’anémie est un facteur indépendant de mortalité. Dans une large cohorte de 1 016 patients âgés de plus de 85 ans suivis sur plus de 10 ans : le risque relatif de décès était de 1,6 chez les femmes et 2,3 chez les hommes anémiques [2].
Les causes d’anémie les plus fréquentes sont l’inflammation (47 %), l’insuffisance rénale chronique (46 %), la dénutrition sévère (35 %) et la carence martiale (33 %), une myélodysplasie (14,5 %), une carence en folates (7 %), une hémolyse (6 %), une dysthyroidie (4 %) et une carence en vitamine B12 (4 %). Dans la plupart des cas, l’anémie est multifactorielle.
Dans une série récente américaine de patients âgés ambulatoires (âge moyen 78 ± 7 ans, 85 % hommes), la fréquence de l’AF était de 12 % [3]. Les mécanismes de la carence en fer sont : 1) une diminution de l’absorption (achlorydrie souvent d’origine médicamenteuse ou liée à une atrophie villositaire) [4] ; 2) une perte excessive en raison d’un saignement chronique (surtout d’origine digestive), 3) une inflammation chronique, 4) les carences d’apport ont un impact plus faible.
La ferritinémie est le paramètre biologique le plus simple et le plus rentable pour conduire au diagnostic de carence martiale, il n’est pas utile de doser le fer sérique ni le coefficient de saturation. Une ferritinémie < 50 μg/l est une valeur considérée comme à la fois sensible (85 %) et spécifique (92 %) chez la personne âgée [5]. Néanmoins, ce paramètre est influencé par d’autres facteurs, comme l’inflammation (Tableau I).
![Tableau I. Définitions des différents types d’anémie par carence martiale [19]](https://www.fmcgastro.org/wp-content/uploads/2016/03/2016-03-16_10h06_47-560x149-png.webp)
En cas d’association à un syndrome inflammatoire, la carence en fer peut être affirmée par l’augmentation du récepteur soluble de la transferrine (TfRs). Toutefois, l’association d’une ferritinémie < 100 μg/l et d’un coefficient de saturation de la transferrine < 16 % est évocatrice d’une carence martiale et doit être proposée avant le dosage du TfRs, ce d’autant que ce dosage n’est pas disponible en médecine de ville.
Le rapport TfRs/log ferritine est < 1 en cas d’anémie associée à une maladie chronique et > 2 en cas de carence martiale y compris en association à une pathologie chronique [6].
La gastrite chronique atrophique fundique, qu’elle soit d’origine auto-immune (maladie de Biermer) ou liée à l’âge, peut être à l’origine d’une carence en vitamine B12 associée ou non à une carence en fer (par malabsorption résultant de l’achlorhydrie). Certaines études ont rapporté une fréquence de la gastrite atrophique associée ou non à H. pylori de plus de 40 % chez les patients âgés de plus de 80 ans [7]. La réalisation de biopsies gastriques systématiques dans le bilan d’une AF ainsi qu’un dosage de la vitamine B12 sont recommandés.
L’asthénie est souvent considérée comme banale, et multi-factorielle. L’AF peut être révélée par la décompensation d’une autre pathologie chronique, notamment cardiaque. Une sensibilisation de nos collègues cardiologues est cruciale. L’AF peut diminuer les capacités fonctionnelles et cognitives, augmenter le risque de chute et altérer la qualité de vie [8].
Une carence martiale, associée ou non à une anémie, est observée chez 30 à 50 % des patients présentant une insuffisance cardiaque (IC) chronique [10]. Le fer est nécessaire, non seulement à l’hématopoïèse, mais également aux tissus ayant une consommation énergétique importante dont le myocarde. Une étude récente a montré que le contenu en fer et l’expression du récepteur à la transferrine des cardiomyocytes étaient diminués chez les patients présentant une IC [11]. La carence martiale est un facteur indépendant de mortalité chez les patients présentant une IC chronique et le taux de NT- proBNP semble associé au degré de carence en fer [10]. Plusieurs essais cliniques randomisés suggèrent que la carence martiale est une cible thérapeutique potentielle chez les patients insuffisants cardiaques. Toblli et al. ont montré l’efficacité d’un traitement par fer intraveineux (sucrose de fer) chez 40 patients (âge moyen 76 ± 7 ans) ayant une IC chronique attestée par une amélioration significative du score NYHA, du test de marche de 6 minutes et de la fraction d’éjection systolique [12]. Un essai randomisé multicentrique incluant 459 patients (âgés en moyenne de 68 ± 10 ans) ayant une IC chroniques NYHA II-III associée à une carence martiale a confirmé l’efficacité du carboxymaltose ferrique (Ferinject®) y compris en l’absence d’anémie sur les symptomes de l’IC [13].
La majorité des AF chez la personne âgée résultant d’un saignement d’origine digestive, une exploration du tractus digestif par une endoscopie bidirectionnelle ou par une alternative à l’endoscopie s’avère nécessaire. La réalisation de biopsies gastriques à la recherche d’une gastrite atrophique fundique, associée ou non à une atrophie antrale, ainsi que la réalisation de biopsies duodénales à la recherche d’une atrophie villositaire duoénale, doit être systématique en l’absence de lésion digestive digestive pouvant expliquer clairement l’anémie. Une supplémentation martiale sans exploration doit être réservée aux patients dont les explorations seraient trop risquées et/ou n’auraient pas de conséquences sur la prise en charge ultérieure. En effet, l’AF peut être le mode de révélation de pathologies graves et curables, notamment le cancer colorectal (CCR).
Avant la réalisation d’une coloscopie chez la personne âgée, une évaluation de la balance bénéfices/risques est nécessaire qui tiendra compte : 1) de l’espérance de vie (sans incapacité), 2) du diagnostic recherché et 3) d’une estimation des complications des examens et après un éventuel traitement. À 80 ans, l’espérance de vie globale est de 8,8 ans pour les femmes et de 7 ans pour les hommes, et de 2,7 ans pour les femmes et 2,4 pour les hommes à 95 ans. Une évaluation gériatrique globale (autonomie, fonctions cognitives, état nutritionnel, comorbidités, ressources sociales et qualité de vie) sera nécessaire dans les cas difficiles. Les indications de l’examen doivent s’inscrire dans un projet thérapeutique aboutissant à une démarche curative potentielle. Une complexité supplémentaire est liée aux traitements antiagrégants plaquettaires et/ou anticoagulants plus souvent utilisés chez la personne âgée.
Une endoscopie œso-gastro-duodénale (EOGD) et une coloscopie sont dans la majorité des cas réalisables chez la personne âgée en raison de l’amélioration, d’une part, des techniques endoscopiques et, d’autre part, de l’anesthésie générale. Ainsi, dans une cohorte hospitalière de 111 patients âgés de plus de 75 ans et ayant une AF, l’EOGD était réalisable dans 92 % des cas et la coloscopie dans 82 % des cas [5]. L’EOGD sans anesthésie générale est un geste à faible risque, le plus souvent bien toléré. Les préparations à base de PEG seront préférées aux solutions à base de sodium phosphate qui peuvent occasionner des troubles hydroélectrolytiques ou une insuffisance rénale. L’utilisation d’endoscopes de calibres plus fins peut être une alternative intéressante car elle réduit le risque de désaturation et d’arythmie. Dans une méta-analyse de 20 études ayant analysé les complications des coloscopies après 65 ans, l’incidence des perforations (pour 1000 coloscopies) étaient de 1,0 (95 % CI, 0,9-1,5), 6,3 (95 % CI, 5,7-7) pour les hémorragies, 19 (95 % CI, 18-20) pour les complications cardio-respiratoires [14]. Parmi les octogénaires, le risque de perforations était 1,5/1 000, et de 29/1 000 pour les complications cardio-respiratoires. Le taux d’incidence de décès était de 1 pour 1 000 (95 % CI, 0,7-2.2) coloscopies [14].
Une sensibilité accrue à la sédation est observée chez la personne âgée (apnées et désaturation), le risque d’inhalation est également majoré. L’élimination des produits anesthésiques est plus lente nécessitant l’utilisation de produits à demi-vie courte, à doses plus faibles, d’administration plus lente nécessitant un monitoring étroit.
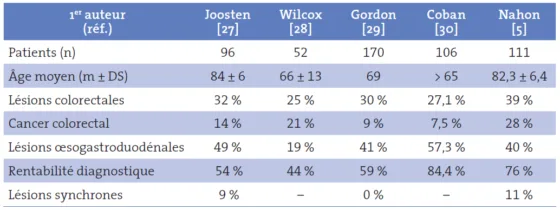
Le Tableau II résume les résultats des différentes études. La rentabilité de l’endoscopie bidirectionnelle varie selon les études de 44 à 84 % [5, 27-30]. Une lésion œsogastroduodénale est identifiée dans 19 à 57 % des cas et une lésion colique dans 25 à 39 % des cas. [5, 27-30]. Les lésions digestives hautes sont dominées par les lésions peptiques. Un cancer du côlon (notamment du côlon droit) est observé dans 7 à 28 % des cas. Une lésion synchrone est notée dans 0 à 11 % des cas [5, 27-30].
Une exploration radiologique du côlon peut se discuter en cas de comorbidités empêchant temporairement la réalisation d’une coloscopie. Un coloscanner est une alternative ayant une rentabilité diagnostique élevée pour une acceptabilité satisfaisante. Pour visualiser la paroi colique, une préparation colique est le plus souvent nécessaire, suivie d’une distension du cadre colique, soit par de l’eau (coloscanner à l’eau), soit par du gaz (le plus souvent du CO2, coloscanner à l’air ou coloscopie virtuelle). Le coloscanner à l’air, contrairement au coloscanner à l’eau, ne nécessite pas d’injection d’iode et a une meilleure sensibilité pour le dépistage de polypes, en revanche les autres organes ne sont pas bien visualisés. Une fois l’acquisition scanner faite, une reconstruction en 3D est réalisée. Chez le sujet âgé, cette technique paraît adaptée car l’examen est bien toléré et les techniques actuelles de traitement de l’image permettent de s’affranchir d’une préparation colique.
Kim et al. ont montré que la coloscopie virtuelle était une méthode efficace et sans risque pour le dépistage des lésions colo-rectales (infra-centimétrique) dans une série de 577 patients âgés de plus de 65 ans [15].
Le coloscanner à l’eau est effectué avec une injection de contraste iodé. Les contre-indications sont les mêmes que celle de la TDM avec injection. L’examen permet l’analyse de la paroi colique et celle des viscères abdominaux. En revanche la sensibilité de cet examen est probablement inférieure à celle du coloscanner à l’air pour les petites lésions. Ridereau Zins et al. [16] ont étudié le coloscanner à l’eau chez 191 patients, la sensibilité de détection des cancers coliques était de 98,6 % et la valeur prédictive négative de 99,1 %. Les échecs sont liés soit à un défaut de distension, soit à un défaut de préparation colique. Le sigmoïde est parfois difficile à distendre notamment en cas de diverticules. On pourra alors réaliser le même jour une rectosigmoïdoscopie. Dans un travail, les complications à type de perforation étaient exceptionnelles : 7 cas sur 40 121 examens (0,02 %) [17].
L’exploration du côlon par la vidéo-capsule n’a pas été évaluée spécifiquement dans cette indication, cependant, elle peut avoir sa place après avoir éliminé une sténose colique.
Après une première exploration endoscopique bidirectionnelle, aucune cause n’est identifiée dans 10 à 40 % des cas chez les patients âgés. Le pronostic est toutefois le plus souvent favorable. Le taux de récidive hémorragique est compris entre 11 % et 30 %, l’âge ne semblant pas constituer un facteur favorisant [5].
Soon et al. ont suivi sur 65 mois 105 hommes et 9 femmes présentant une AF avec endoscopie digestive bidirectionnelle négative [18]. Une pathologie significative (CCR, ulcère gastrique, angiodysplasies, adénocarcinome duodénal) n’était diagnostiquée que chez 4 % des patients ayant une anémie corrigée, contre 54 % chez les patients présentant une anémie récidivante à l’arrêt du traitement substitutif par fer (11 patients). La mortalité était différente en fonction de la résolution de l’anémie après traitement : 12,5 % en cas d’anémie compensée, contre 34,5 % en cas d’anémie persistante ou récurrente.
Il paraît donc raisonnable de proposer un traitement par fer et une surveillance clinico-biologique chez les patients ayant une AF dont le premier bilan endoscopique est négatif, et de ne réaliser des explorations digestives de seconde intention qu’en cas de non-correction ou de récidive de l’AF après un traitement par fer.
Il est pertinent de réaliser à nouveau une EOGD, voire une coloscopie, si la première n’a pas été réalisée dans les conditions optimales avant de réaliser des examens de deuxième ligne. En effet, environ 10 % des lésions digestives hautes et 7 % de lésions coliques peuvent être manquées à la première endoscopie [19].
Les 2/3 des patients présentant une AF sans lésion à l’endoscopie digestive bidirectionnelle ont une lésion du grêle. Le qualité de visualisation complète de la muqueuse n’est pas influencé par l’âge. Il n’existe pas de contre-indication spécifique à l’âge, on sera toutefois vigilants aux troubles de la déglutition. Dans les cas où une sténose est suspectée, la réalisation préalable d’un examen morphologique est souhaitable.
Nahon et al. ont étudié le rendement de la VCE chez 76 patients âgés de plus de 70 ans ayant une AF récidivante ou une hémorragie extériorisée sans cause identifiée après une endoscopie bidirectionnelle [20]. Une lésion a été identifiée dans 63 % des cas ; il s’agissait d’angiodysplasies dans 73 % des cas. Après un suivi médian de 461 jours, une récidive hémorragique a été observée dans 23 % des cas. Tsibouris et al. ont montré une prévalence accrue des angiodysplasies après 80 ans (80 vs 47 %, p < 0,0001) (23 % des AF, 40 % des anémies obscures) [21].
L’entéroscopie (double ballon) a sa place à visée diagnostique en cas de lésions visualisées à l’imagerie ou à visée thérapeutique notamment pour l’hémostase endoscopique des angiodysplasies visualisées à la VCE.
Les principales complications sont représentées par les perforations, pancréatites et hémorragies, survenant dans 1 à 2 % des cas. Dans une étude rétrospective menée chez 60 patients âgés de plus de 75 ans comparés à 110 patients plus jeunes, la fréquence des angiodysplasies était plus importante dans la population âgée (39 % vs 23 %, p = 0.01), ainsi que le recours à un traitement endoscopique (48.6 % vs 29,2 %, p = 0.01). Le taux de complications global était de 0,9 % sans complication sévère observée. Le taux de succès et de complications n’était pas différent selon l’âge [22].
Une étude rétrospective a montré que l’anémie ne récidivait pas après traitement endoscopique par entéroscopie après 18 mois de suivi chez 71 % des patients ; et qu’en l’absence de lésion identifiée à l’entéroscopie, l’anémie ne récidivait pas dans 63 % des cas ; semblant justifier ainsi une attitude attentiste en cas d’entéroscopie négative [23].
L’entéroscanner et l’entéro-IRM sont indiqués en cas de suspicion de sténose grêlique avant la réalisation de la VCE ou en cas de lésion notamment tissulaire visualisée à la VCE. Pour les diagnostics de tumeurs du grêle (GIST, adénocarcinome), un essai prospectif a montré la supériorité des explorations radiologiques comparées aux explorations endoscopiques (sensibilité 88 % vs 38 %)[24].
Nahon et al. ont suivi prospectivement une cohorte hospitalière de 111 personnes âgées (82 ± 6 ans) présentant une AF ; la survie à long terme n’était pas différente qu’il s’agisse d’une AF sans cause identifiée à l’endoscopie bidirectionnelle (74 %), d’une AF secondaire à une pathologie bénigne (78 %) ou d’une AF secondaire à une tumeur traitée carcinologiquement (71 %). Ainsi, le pronostic de l’AF paraît satisfaisant pour peu que la cause de l’AF soit identifiée et qu’un traitement adapté puisse être administré [5].
Le traitement est étiologique lorsque la cause de l’AF est identifiée et qu’il est possible. Une transfusion sanguine peut être nécessaire lorque l’hémoglobine est inférieure à 8g/dl, surtout en présence de comorbidités cardiovasculaires.
Une supplémentation martiale est nécessaire afin de corriger l’anémie et restaurer les stocks de fer. Un dépistage et une supplémentation, le cas échéant, des carences vitaminiques associées est nécessaire. L’efficacité du traitement doit être évaluée par un dosage de l’hémoglobine et du bilan martial à 6 semaines.
Le traitement consiste en l’administration orale de 300 mg de fer sulfate (60 mg de fer élément) pendant au moins 3 à 6 mois, jusqu’à correction complète des paramètres biologiques. Une méta-analyse récente de 3 études effectuées chez des patients hospitalisés de plus de 70 ans a montré une efficacité du fer oral, néanmoins modeste : après 4 à 6 semaines de traitement, élévation de l’Hb de 0,35 g/dL (95 % CI 0,12–0,59) [25]. Il semblerait que l’absorption intestinale du fer soit plus faible chez les patients plus âgés notamment en raison d’une inflammation plus fréquente dans cette population et également liée à l’hypochlorydrie liée à l’âge ou à l’administration fréquente d’IPP.
Les effets secondaires sont fréquents, représentés surtout par des symptômes digestifs.
Différentes formules de fer IV sont disponibles en Europe ; notamment le sucrose de fer (Venofer®) et le carboxymaltose ferrique (Ferinject®). Les effets secondaires sont dominés par les réactions allergiques pouvant survenir pendant ou dans les 30 minutes suivant la perfusion nécessitant une administration hospitalière de ces traitements. Une attention particulière sera portée au capital veineux (risque de veinites, lymphangites, ou abcès au point de ponction) notamment chez la personne âgée.
Enfin la tolérance du Ferinject est notamment très bonne dans plusieurs cohortes de patients âgés de plus de 70 ans [26] . La dose de fer administrée dépend du taux d’hémoglobine et du poids du patient.
L’agence européenne de Médecine réserve la supplémentation intraveineuse aux échecs ou aux intolérances du traitement oral. La hausse initiale de l’hémoglobine est plus rapide par voie IV et celle-ci sera préférée en cas d’AF symptomatique, lorsque l’Hb est < 10 g/dL, en alternative à la transfusion, ou en cas d’inflammation chronique ou pathologies affectant l’absorption intestinale du fer.
L’anémie ferriprive est fréquente chez la personne âgée et constitue à elle seule un facteur de risque indépendant de morbi-mortalité. Un traitement substitutif doit être entrepris dans tous les cas.
La réalisation d’une endoscopie digestive bidirectionnelle doit être systématiquement discutée, en raison de la fréquence des lésions digestives, et notamment du cancer du côlon dans cette population. Le coloscanner représente une alternative intéressante à la coloscopie, notamment en cas de contre-indications temporaires (Fig. 1).

En cas d’anémie récidivante ou persistante, une exploration du grêle par vidéocapsule est utile. Les angiodysplasies grêliques en constituent la première cause et peuvent justifier d’un traitement spécifique.
Toute reproduction ou réécriture, totale ou partielle, sans l'accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.