Objectifs pédagogiques
- Savoir évoquer un syndrome de Budd Chiari
- Connaître les différentes étiologies et facteurs pronostiques
- Connaître les options thérapeutiques
Le syndrome de Budd-Chiari résulte de l’obstruction du drainage veineux hépatique, des veinules hépatiques jusqu’à la partie terminale de la veine cave inférieure, quelle que soit la cause de l’obstruction ; il est primitif lorsqu’il est provoqué par une thrombose ou par sa séquelle fibreuse, secondaire, lorsque la veine est envahie ou comprimée par une obstruction tumorale ou parasitaire. Une ou plusieurs affections thrombogènes sont habituellement présentes ; la plus fréquente d’entre elle est la présence d’un syndrome myéloprolifératif. Les principales complications sont l’ascite, plus rarement l’insuffisance hépato-cellulaire, et la rupture de varices œsophagiennes, le carcinome hépato-cellulaire, les récidives thrombotiques et les complications de la maladie causale. Un quart des patients ne souffre d’aucune manifestation clinique au diagnostic. Il existe souvent une errance diagnostique. Le diagnostic est habituellement fait par échographie-Doppler, TDM hépatique ou imagerie par résonance magnétique, soit en mettant en évidence une circulation collatérale inter sus-hépatique ou cavo-hépatique ou cavo-cave, soit du matériel obstruant la lumière des veines hépatiques ou cave dans le territoire de drainage hépatique. L’histoire naturelle est mal connue, et la mortalité est plus élevée au début de la maladie. La première étape du traitement a comme objectif de prévenir la récidive ou l’extension de la thrombose avec les anticoagulants. La deuxième étape est de contrôler l’ascite et les hémorragies digestives avec les mesures non spécifiques utilisées habituellement en cas d’hypertension portale, et de traiter les lésions veineuses localisées avec une angioplastie de la veine lorsqu’elle est réalisable. Lorsque les symptômes ne sont pas contrôlés par ces différents traitements, un TIPS est tenté. En cas d’échec de celui-ci, ou en cas de carcinome hépato-cellulaire, la transplantation hépatique reste le traitement de référence.
Le traitement de la cause du SBC doit être réalisé lorsque cela est possible.
La définition du syndrome de Budd-Chiari récemment élaborée par un groupe d’experts européens a été validée au cours de la dernière conférence de consensus européenne sur l’hypertension portale [1], ainsi que dans les recommandations européennes de l’EASL : le syndrome de Budd-Chiari résulte de l’obstruction du drainage veineux hépatique, des veinules hépatiques jusqu’à la partie terminale de la veine cave inférieure, quelle que soit la cause de l’obstruction. Par convention, on exclut la maladie veino-occlusive (ou syndrome d’obstruction sinusoïdale) [2], bloc intrahépatique post-sinusoïdal dont l’atteinte initiale porte sur la cellule endothéliale sinusoïdale sans atteinte des veines hépatiques principales qui survient le plus souvent après l’exposition à des substances toxiques : alcaloïdes de la pyrolizidine, chimiothérapies, azathioprine, irradiation hépatique. Cette dernière entité ne sera pas envisagée dans cet article. On classifie le syndrome de Budd-Chiari en syndrome de Budd-Chiari primitif ou secondaire [1]. Le syndrome de Budd-Chiari secondaire est défini par une obstruction endoluminale par du matériel d’origine extravasculaire (tumeur bénigne ou maligne, abcès, kyste parasitaire ou non) ou par une compression extrinsèque. La tumeur primitive est le plus souvent hépatique, rénale, surrénalienne (corticosurrénalome), cardiaque (myxome), ou veineuse maligne (leiomyosarcome). Dans les autres situations (thrombose, sténose), le syndrome de Budd-Chiari est primitif.
Il s’agit d’une maladie rare dont la prévalence et l’incidence varient dans le monde : plus fréquente en Asie, avec des incidences de 0.13/M d’habitants/an au Japon, 4.5 en Chine et 2.5 au Népal vs 0.5 au Danemark et 0.9 en France ; et des prévalences de 2.4 pmh/an au Japon, 64 en Chine vs 1.4 en Suède et 4.02 en France. Le délai diagnostique reste supérieur à 1 mois pour 50 % des patients [3-5].
L’obstruction veineuse hépatique a 3 conséquences dont découlent les manifestations cliniques :
L’augmentation de la pression sinusoïdale a plusieurs conséquences : l’augmentation de volume du foie, l’augmentation de la filtration de liquide interstitiel, la production rapide et massive de liquide d’ascite, qui peut induire une hypovolémie et une insuffisance rénale fonctionnelle secondaire [6]. En second lieu, l’augmentation de la pression sinusoïdale est transmise à la veine porte et conduit à une hypertension portale. En troisième lieu, l’augmentation de la pression sinusoïdale dans les zones obstruées du foie induit le développement d’une circulation veineuse collatérale microscopique et macroscopique entre les zones obstruées et les zones contiguës bien drainées ou les territoires hépatiques, pariétaux ou diaphragmatiques [2]. Ces veines collatérales peuvent finalement faire diminuer la pression sinusoïdale et ainsi prévenir le développement des manifestations cliniques [3].
L’ischémie due à la diminution de la perfusion sinusoïdale est inconstante et habituellement transitoire. La nécrose ischémique se manifeste par une disparition des hépatocytes centrolobulaires [4]. L’insuffisance hépatique résultant de la nécrose ischémique est rarement fulminante. La réversibilité peut s’expliquer par plusieurs mécanismes :
Dans les semaines qui suivent l’obstruction des veines hépatiques, une fibrose centrolobulaire se développe. Dans les mois qui suivent l’obstruction, une régénération nodulaire peut prendre place, principalement dans la région périportale [5, 7, 8]. Il y a donc plusieurs lésions architecturales possibles : fibrose à point de départ centro lobulaire jusqu’à la cirrhose, ou hyperplasie nodulaire régénérative.
Les manifestations cliniques sont très hétérogènes. Il n’y a pas de vrai parallélisme entre l’évolution clinique et l’histologie hépatique (degré de fibrose). Le plus souvent, les manifestations n’apparaissent que lorsque les mécanismes de compensation (cf supra) sont dépassés ou n’ont pas le temps de se mettre en place. Les complications du syndrome de Budd-Chiari sont probablement liées à la vitesse et à l’étendue de l’obstruction veineuse. Dans les 2 études européennes récentes [9, 10], au diagnostic, l’ascite était présente dans 83 % des cas, une hépatomégalie dans 67 %, des douleurs abdominales dans 61 %, des varices œsophagiennes dans 58 % et une hémorragie digestive dans 5 %. Dans 15 % des cas, une thrombose porte est associée. Des nodules sont présents dans 60 % des cas, le plus souvent petits, multiples et hypervasculaires. Ils sont souvent bénins mais le diagnostic différentiel avec un carcinome hépato-cellulaire (CHC) (incidence de 4 % décrite après 5 ans d’évolution) de ces nodules est difficile.
Certaines formes cliniques de syndrome de Budd-Chiari (SBC) méritent d’être détaillées
Cette entité est caractérisée par l’absence d’ascite, d’hépatomégalie et de douleur abdominale. L’obstruction des veines hépatiques est découverte soit fortuitement par des examens d’imagerie faits pour une autre raison, soit à la suite de l’exploration de tests hépatiques anormaux. La perméabilité d’une des grosses veines hépatiques ou le développement de très grosses veines collatérales explique probablement l’absence de signe clinique chez ces patients. À l’interrogatoire, on peut retrouver des manifestations du syndrome phlébitique (douleurs de l’hypochondre droit, fièvre).
Cette entité [11, 12] est caractérisée par la constitution en quelques jours d’une insuffisance hépatique qui, parfois, peut être sévère, quelquefois fulminante ou subfulminante. Il existe une hépatomégalie, et des transaminases élevées supérieures à 5 fois la normale. Il n’y a pas de dysmorphie hépatique. Une ascite et une insuffisance rénale sont très fréquentes. Cette entité est très rare [13, 14] et correspond vraisemblablement une obstruction simultanée des 3 veines sus-hépatiques en l’absence de maladie hépatique sous-jacente. Le pronostic dépend de l’évolution de la phase aiguë, et après 6 mois d’évolution, son pronostic est identique à la forme chronique.
Cette entité est caractérisée par une dysmorphie hépatique caractéristique, un réseau veineux collatéral typique, des transaminases inférieures à 5 fois la normale et l’apparition progressive d’une ascite. Les complications sont essentiellement liées à l’ascite qui peut soit dans un premier temps répondre aux diurétiques, soit être réfractaire d’emblée. Une insuffisance rénale est présente dans la moitié des cas. L’insuffisance hépatique est rarement sévère (TP > 40 %), en revanche une dénutrition est fréquente ; une hémorragie digestive secondaire à une rupture de varices apparaît dans 5 à 15 % des cas ; enfin le carcinome hépatocellulaire est une complication dont le diagnostic reste difficile [12, 15].
Cette entité est caractérisée par au moins 1 des éléments de SBC aigu associé à au moins 1 des éléments de SBC chronique : la constitution rapide d’une ascite avec hépatomégalie, insuffisance rénale fonctionnelle et ictère. L’augmentation des transaminases dépasse 5 fois la limite supérieure de la norme. Le taux de prothrombine est inférieur à 40 %. Il existe une dysmorphie hépatique. Les manifestations datent généralement de moins de 2 mois quand le diagnostic est fait. Ces formes semblent de moins bon pronostic que les formes chroniques [12].
Les obstructions de la veine cave inférieure se distinguent des obstructions des veines hépatiques par plusieurs caractéristiques [16, 17]. Les manifestations cliniques se constituent beaucoup plus insidieusement ; la circulation veineuse collatérale sous-cutanée thoracique, lombaire et abdominale est habituellement marquée ; toutes ces manifestations sont généralement présentes de longue date lorsque le patient vient consulter. Le carcinome hépatocellulaire est plus fréquent.
La maladie de Behçet est souvent associée à cette forme clinique et doit particulièrement être recherchée [18] dans cette situation.
Les processus inflammatoires locaux et systémiques qui accompagnent les abcès amibiens et à pyogène [6, 14], pourraient contribuer à la formation de la thrombose des veines hépatiques. Dans l’hydatidose, il peut se produire une compression par les kystes de plus grande taille ou les kystes multiples. Dans l’echinococcose alvéolaire, l’invasion directe de la lumière des veines hépatiques par le parasite contribue également à l’obstruction. Dans la polykystose rénale de l’adulte, la compression des veines hépatiques par les kystes de grande taille ou par les kystes infectés est la cause de l’hypertension portale parfois rencontrée dans cette maladie. Les veines hépatiques peuvent être comprimées par un hématome intrahépatique à la suite d’un traumatisme fermé de l’abdomen. La ligature d’une veine hépatique au cours de la résection peut être suivie d’une décompensation hépatique lorsque l’obstruction asymptomatique des veines restantes avait été méconnue.
Cette complication est spécifique aux tumeurs malignes. Elle est caractérisée par l’invasion de leur voie de drainage veineux jusqu’à atteindre la veine cave inférieure. Lorsque la croissance du bourgeon tumoral a atteint l’ostium des veines hépatiques il se produit une forme aiguë ou fulminante de bloc suprahépatique [6, 19]. Ces tumeurs malignes incluent le néphroblastome, l’adénocarcinome rénal, le carcinome hépatocellulaire, le corticosurrénalome malin, et le léiomyosarcome de la veine cave inférieure [19-23]. Le myosarcome de l’oreillette droite peut obstruer la veine inférieure par un mécanisme similaire quoique rétrograde. Dans tous ces cas, le bourgeon tumoral endoluminal peut habituellement être clivé des parois veineuses. Cela autorise les interventions en urgence pour supprimer l’obstruction. [6, 19, 24].
Dans l’étude multicentrique européenne récente qui confirme les résultats d’autres études rétrospectives, un état prothrombotique est mis en évidence chez 84 % des patients (n=163), et très souvent, plusieurs états prothrombotiques sont associés (46 % ont au moins 2 états prothrombotiques). (Tableau I) [25-34].
![Tableau I. Anomalies prothrombotiques et SBC primitif [25-34]](https://www.fmcgastro.org/wp-content/uploads/2016/03/2016-03-16_14h21_11-560x601.png)
Une enquête familiale et un dosage simultané des autres facteurs de coagulation doivent être effectués afin de distinguer les anomalies acquises (dues à l’insuffisance hépatique) et congénitales lorsqu’il existe un déficit des inhibiteurs de la coagulation. Le facteur V Leiden et le déficit en protéine C sont les 2 anomalies le plus souvent associées à un RR accru de SBC (RR x 7 à 11) [39] [26, 27]. Le déficit en protéine S (5 %) et en antithrombine (3 %) sont plus rarement présents. Le diagnostic des déficits en inhibiteur est difficile, dès lors qu’il existe une insuffisance hépatique. La recherche d’une mutation des gènes PROC ou PROS1, pouvant entraîner des déficits quantitatifs ou qualitatifs de ces inhibiteurs pourrait confirmer le diagnostic en cas d’enquête familiale positive.
Il n’y a pas d’explications claires pour l’instant à l’association forte de certains états prothrombotiques avec la localisation veineuse hépatique des thromboses.
L’association d’un facteur de risque hormonal (contraception orale par œstro-progestatifs, grossesse) est élevée et semble exacerber une thrombophilie sous-jacente. Ce mécanisme est bien montré chez les patients qui ont une mutation du facteur V Leiden. En effet, ces 2 causes induisent un état de résistance à la protéine C activée. Le risque relatif de thrombose des veines hépatiques est de 2,37 lors d’un traitement récent (< 1 an) par contraception orale (30 ou 50 µg/j d’Ethinyl oestradiol) [34, 39].
Plusieurs cas d’occlusion des veines hépatiques survenant pendant la grossesse ou les suites de couche, ont été rapportés [6, 11, 14]. La prévalence de la grossesse ou du post-partum au moment du diagnostic de SBC est de 16 % alors qu’elle est de 8 % dans la population féminine du même âge. Dans la plupart des cas, il s’y associait une affection thrombogène comme une hémoglobinurie paroxystique nocturne, un syndrome myéloprolifératif primitif, ou un facteur V Leiden. Une affection thrombogène sous-jacente doit donc être suspectée à chaque fois qu’une thrombose des veines hépatiques se constitue au cours ou au décours d’une grossesse.
Les traitements par dacarbazine [40, 41] peuvent induire une forme fulminante d’occlusion des veines hépatiques. La lésion vasculaire pourrait être une atteinte immunoallergique des veines hépatiques de petits et moyens calibres. L’extension de la thrombose aux veines hépatiques principales a été rapportée.
La maladie de Behçet [18] peut se compliquer de thrombose des veines hépatiques [42-44]. Chez la plupart des patients l’occlusion des veines hépatiques accompagne une thrombose de la veine cave inférieure dont elle est probablement la conséquence. Un syndrome inflammatoire persistant est quasi constant. Les autres signes cardinaux sont fréquemment absents. La rectocolite hémorragique peut se compliquer de thrombose des veines hépatiques en raison de l’hypercoagulabilité qui résulte du syndrome inflammatoire, de la diminution de l’antithrombine III et de l’augmentation du facteur VIII. L’association avec la maladie cœliaque est fréquente en Afrique du Nord, autour de 15 %. La sarcoïdose est une cause très rare d’obstruction des grosses veines hépatiques ; une atteinte granulomateuse des veinules hépatiques en l’absence d’obstruction des grosses veines est plus fréquente ; dans certains cas elle pourrait être sensible à un traitement corticoïde. Chez quelques patients atteints de connectivite, une occlusion des veines hépatiques s’est constituée alors qu’il n’y avait ni anticoagulant lupique, ni anticorps antiphospholipides. Des cas de vascularites immunoallergiques sans cause évidente se sont également accompagnés d’obstruction des veines hépatiques. Quelques cas de bloc suprahépatique ont été décrits au cours du syndrome hyperéosinophilique idiopathique [6]. La toxicité endothéliale de certains constituants des éosinophiles a été incriminée.
Lorsque tous les tests énumérés dans le tableau I sont mis en œuvre, la proportion des cas idiopathiques descend à moins de 10 %.

Le diagnostic de SBC doit être suspecté dans les circonstances suivantes : (i) à chaque fois qu’une ascite, une augmentation de volume du foie, et des douleurs abdominales hautes surviennent simultanément ; (ii) à chaque fois chez un malade ayant les signes d’une maladie chronique du foie le caractère intraitable de l’ascite contraste avec le caractère modéré des anomalies des tests d’insuffisance hépatique ; (iii) à chaque fois qu’une maladie du foie survient chez un patient connu pour être atteint d’une affection thrombogène ; (iv) à chaque fois qu’une insuffisance hépatique fulminante s’accompagne d’une augmentation de volume du foie et d’une ascite (v) à chaque fois qu’une maladie chronique du foie reste inexpliquée après que l’alcoolisme, les hépatites chroniques virales, l’auto-immunité, la surcharge en fer, la maladie de Wilson, et le déficit en alpha-1 antitrypsine, ont été exclus. Dans presque la totalité des cas, les procédés d’imagerie non invasive montrent l’obstruction des voies de drainage veineux hépatique. Cette obstruction est certaine lorsque le flux est stagnant ou inversé dans une veine ou qu’un matériel solide dans la lumière est mis en évidence, ou qu’une obstruction avec dilatation d’amont est identifiée, ou qu’une circulation collatérale entre ces veines et les veines des territoires adjacents est présente [45-47]. Des signes indirects sont souvent associés, mais ne sont pas à eux seuls suffisants pour établir un diagnostic formel : hypertrophie du segment 1, parenchyme hétérogène, veines hépatiques non visibles, dilatation sinusoïdale et congestion centrolobulaire [48, 49]. La biopsie hépatique n’est pas nécessaire au diagnostic, dès lors que l’imagerie a démontré l’obstruction du drainage veineux. C’est uniquement en cas d’obstruction des petites veines hépatiques, que les procédés d’imagerie non invasive peuvent être insuffisants pour établir le diagnostic, une biopsie hépatique peut dans ces cas exceptionnels être nécessaire.
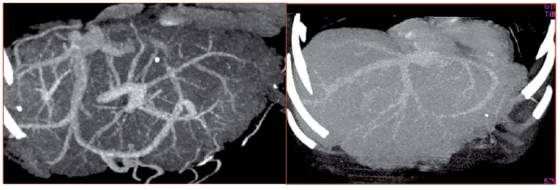
L’échographie-Doppler a une sensibilité diagnostique de plus de 75 %. C’est probablement l’examen le plus spécifique pour le diagnostic de SCB, dès lors que le radiologue a été informé de cette suspicion diagnostique. L’IRM et le TDM permettent de confirmer ce diagnostic. Les signes spécifiques sont : un matériel hypoéchogène remplissant une veine élargie, une sténose avec une dilatation en amont, un cordon hyperéchogène remplaçant l’une des principales veines hépatiques, des voies de dérivations collatérales intrahépatiques. La concordance entre ces anomalies échographiques et les données de la nécropsie ou de la veinographie sont excellentes, excepté lorsque l’occlusion est limitée à un ostium d’une veine hépatique et peut donner un aspect faussement normal de cette veine ; l’échographie-Doppler pulsé et couleur montre alors, au site de la sténose, une augmentation importante des vitesses circulatoires et, en amont de la sténose, une démodulation du flux remplaçant la morphologie triphasique habituelle. Des veines hépatiques non visibles, tortueuses ou de calibre réduit sont des données fréquentes ; comme ces anomalies sont également observées en cas de cirrhose sans obstruction des veines hépatiques, elles ne peuvent être utilisées comme argument diagnostique. L’échographie permet habituellement de reconnaître l’invasion tumorale intraluminale et la compression des veines hépatiques.
La perméabilité de la veine porte et de la veine mésentérique supérieure sont bien évaluées par l’échographie-Doppler. Cette information est essentielle pour le pronostic et le choix du traitement.
La tomodensitométrie doit être utilisée avec précaution en cas d’insuffisance rénale ou d’ascite réfractaire. Les signes indirects comme le remaniement de la forme du foie, l’ascite, et une parenchymographie hétérogène après injection de produit de contraste orientent vers le diagnostic. La mise en évidence de l’obstruction des veines hépatiques est quelquefois difficile et il peut exister des faux-positifs, notamment en cas de cirrhose ancienne. La tomodensitométrie est utile pour caractériser la circulation collatérale inter sushépatique, la veine cave inférieure, le tronc porte, les nodules et rechercher des arguments pour un SBC secondaire aux tumeurs du foie ou du rétropéritoine.
Les grosses veines hépatiques sont bien étudiées par l’IRM. Cette technique semble aussi performante que l’échographie pour mettre en évidence l’obstruction des veines hépatiques et la circulation collatérale inter sushépatique. Elle pourrait être supérieure à l’échographie pour étudier la veine cave inférieure. La thrombose vasculaire donne un signal élevé dans les séquences en écho de Spin et l’absence de signal en écho de gradient. Le parenchyme hépatique est habituellement le siège d’un hypersignal lors des séquences pondérées en T2 à la phase aiguë, et d’un hyposignal en T2 à la phase chronique, peut-être en raison de la fibrose.
Le traitement vise quatre buts : l’éradication ou le contrôle de la cause, la prévention des thromboses veineuses, le contrôle des manifestations par les mesures non spécifiques, et le rétablissement du drainage veineux hépatique à basse pression.
Le traitement de la cause est probablement essentiel dans la stratégie thérapeutique du SBC, même si dans la plupart des études, la puissance statistique n’a pas été suffisante pour le démontrer formellement. Dans tous les cas, la cause doit être recherchée afin d’adresser le malade au spécialiste référent pour l’évaluation thérapeutique. Le traitement du syndrome myéloprolifératif semble améliorer la survie sans complications et diminuer le taux de complications cliniquement significatives (nouvelle thrombose, hémorragie, ascite, encéphalopathie hépatique, insuffisance hépatique), mais les résultats n’ont pour l’instant été publiés que sous forme d’abstract. Le traitement par eculizumab dans l’HPN a diminué de 85 % le risque de thrombose veineuse [50]. Son rôle dans le pronostic du SBC est probablement important, mais n’a pas encore été bien évalué. Il est probable que dans cette situation, la réponse à l’eculizumab soit variable selon la présence d’une ascite, d’un TIPS [51]. Le traitement immunosuppresseur dans la maladie de Behçet, associé au traitement du SBC, pourrait également améliorer le pronostic global et diminuer le recours à des traitements invasifs radiologiques ou chirurgicaux. [18]
La prévention par traitement anticoagulant, de la constitution d’une thrombose dans les veines hépatiques restées perméables, la veine cave inférieure ou la veine porte, comme dans les autres territoires veineux, est de la plus haute importance. Les héparines de bas poids moléculaire à la phase précoce relayées, dès que possible, par un antagoniste de la vitamine K, afin d’obtenir un INR entre 2 et 3 sont recommandées. La surveillance d’une éventuelle thrombopénie induite par l’héparine doit être particulièrement vigilante. Cependant, les risques hémorragiques sont élevés dans cette hépatopathie, notamment après geste invasif, en cas d’insuffisance rénale ou hépatique. Une anticoagulation monitorée et modulée doit donc être effectuée. Le risque d’hémopéritoine (après ponction d’ascite) est de l’ordre de 10 %. Chaque geste doit donc être mûrement réfléchi et la stratégie de l’anticoagulation discutée (le plus souvent, arrêt temporaire avant et après geste invasif). De même, la patiente en âge de procréer doit être avertie de la toxicité des AVK et des nouveaux anticoagulants oraux (NOACS) en cas de grossesse et un relais par HBPM effectué.
Les principales complications de l’HTP sont traitées selon les recommandations pour les autres hépatopathies [52].
Cet aspect essentiel du traitement vise à corriger l’hypertension sinusoïdale et portale et, ce faisant, à contrôler l’ascite et à prévenir les hémorragies digestives. Un second objectif est de réduire l’ischémie hépatique et donc la sévérité de l’insuffisance hépatique. Il y a trois moyens de rétablir le drainage veineux hépatique : la reperméabilisation des voies de drainage obstruées, la dérivation portosystémique et la transplantation.
L’angioplastie avec ou sans thrombolyse peut théoriquement être tentée chez les patients ayant une sténose courte localisée, soit chez 30 % des patients ayant une sténose des veines hépatiques et 60 % des patients ayant une sténose cave, en utilisant la voie percutanée endoluminale. Bien qu’une levée immédiate de l’obstacle ait été obtenue dans la plupart des cas, la récidive était habituelle, excepté lorsqu’un tuteur métallique expansible (« stent ») avait été mis en place. Le taux de complications de ces techniques est faible et le taux d’efficacité en cas de succès technique est élevé. Par ailleurs la reperméabilisation en cas de récidive de la sténose est facile à effectuer [53].
Des techniques associant voie transhépatique et transjugulaire sont largement utilisées en Asie avec d’excellents résultats.
Quand une thrombolyse pharmacologique associée est envisagée, les procédés diagnostiques invasifs doivent être évités. Le taux de complications hémorragiques de la thrombolyse est élevé. La thrombolyse pharmacologique isolée par voie générale ne donne pas de résultats satisfaisants, compte tenu du risque hémorragique et c’est seulement en association à l’angioplastie qu’elle devrait être envisagée.
Les patients qui ne répondent pas au traitement médical et qui ne sont pas candidats à la recanalisation sont alors candidats aux dérivations porto-systémiques.
Ce sont les dérivations portocaves latéro-latérales et les dérivations mésocaves qui ont donné les meilleurs résultats. L’interposition d’un greffon veineux était généralement nécessaire. Cependant la mortalité péri-opératoire était élevée, comprise entre 0 et 30 %. La thrombose du shunt survenait chez 25 % des patients environ et était habituellement une complication précoce. Toutefois, lorsqu’il n’y avait pas eu de dysfonction de l’anastomose, les résultats étaient très encourageants avec des patients qui restaient asymptomatiques avec une bonne qualité de vie [15], même si les anastomoses chirurgicales n’ont pas montré de bénéfice en terme de survie.
De ce fait, le TIPS a fait l’objet de nombreuses publications récentes [54-56]. En effet, lorsqu’il est mis en place, soit par voie transveineuse hépatique, soit par voie transcave (> 45 %), le taux d’efficacité est proche de 90 %. Une étude multicentrique récente de 124 malades traités par TIPS montre une excellente survie sans transplantation à 1 an et 5 ans de, respectivement, 88 % et 78 %, résultats confirmés dans l’étude européenne prospective récente [57, 58]. À l’heure actuelle, le TIPS est donc le traitement de choix de l’anastomose porto-systémique. En effet, la morbidité per et post opératoire est faible, la reperméabilisation en cas de sténose facilement accessible. La morbi-mortalité est corrélée à une courbe d’apprentissage de cette technique difficile dans cette indication, qui nécessitent des équipes expertes. Les complications précoces sont les complications hémorragiques (d’où une gestion péri opératoire adaptée et multidisciplinaire du traitement anticoagulant indispensable), thrombotiques, l’insuffisance cardiaque, l’encéphalopathie hépatique. La principale complication tardive est l’encéphalopathie hépatique présente dans 6 à 20 % des cas, mais le plus souvent transitoire ; l’obstruction du TIPS est plus rare depuis l’utilisation des stents couverts et lorsqu’elle est dépistée précocement, elle est facilement corrigée par une angioplastie du TIPS.
Les résultats globaux de la transplantation sont similaires à ceux des autres indications et aux résultats du TIPS. Les complications hémorragiques et thrombotiques sont toutefois plus élevées que dans les autres indications et le SBC peut récidiver après transplantation, complication moins fréquente depuis l’anticoagulation systématique post greffe. Le SMP doit toujours être pris en charge dans les suites de greffe.
Un algorithme thérapeutique peut être proposé selon des recommandations d’experts au cours du SBC. Les critères et le délai de réponse au traitement doivent être validés.
Cette stratégie en plusieurs étapes est la suivante (Fig. 3) :

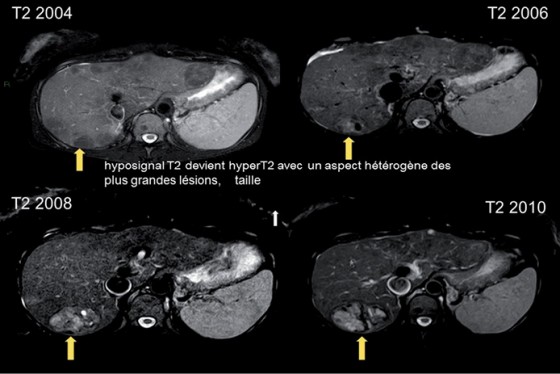
L’analyse multivariée de différents facteurs indique que l’âge, le score de Child-Pugh, l’INR, la créatinine, la présence d’une ascite réfractaire et les formes subaiguës sont des facteurs pronostiques indépendants significativement associés à une moins bonne survie [12, 59]. Bien que ces scores pronostiques soient prédictifs de la survie sans transplantation ou sans traitement invasif sur des cohortes de patients, ils n’ont pas une bonne valeur pronostique individuelle. Le CHC et l’évolution de la maladie causale (SMP, HPN, Behcet,…) peuvent aussi modifier le pronostic du SBC. La surveillance de l’apparition d’un CHC régulière par l’αFP, écho doppler hépatique et IRM régulières est indispensable (Fig. 4). Les patients doivent également être régulièrement pris en charge par hématologues ou internistes référents pour la maladie causale.
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.