LIENS D’INTÉRÊT
Aucun lien d’intérêt pour cet auteur concernant ce texte
MOTS-CLÉS
Ballonnement, distension, FODMAPs
ABRÉVIATIONS
FODMAPs : Fructo Oligo Di Monosaccharides et Polyols
Introduction
Face au ballonnement, « terreur » est un mot sans doute excessif mais pas ceux de lassitude, impuissance ou pire, d’incompréhension qui accompagnent la prise en charge de ce symptôme récurrent et parfois désarmant, pourtant le plus fréquemment rapporté par les patients (1). Derrière ce symptôme banal peuvent se cacher une gastroparésie, un dumping, une pullulation microbienne, une constipation, une intolérance au lactose ou un syndrome de Koenig. Le véritable challenge reste de soulager les patients en l’absence des diagnostics évoqués ci-dessus.
La première étape pour le clinicien est de définir le « ballonnement-symptôme » et la « distension abdominale-signe clinique » mesurable (2). Les plaintes rapportées par les patients sont variables, allant de fortes douleurs abdominales chroniques altérant la qualité de vie, à une gêne visible considérée comme inesthétique. Même s’ils sont souvent associés, le ballonnement et la distension abdominale sont différents des autres manifestations fonctionnelles digestives telles que la dyspepsie fonctionnelle ou le syndrome de l’intestin irritable (SII). Initialement, le « ballonnement » fut assimilé à la douleur abdominale dans les critères de ROME I en 1992. Considéré comme un symptôme trop fréquent et trop peu spécifique, le ballonnement ne fait plus partie des critères de Rome III (3).
Cette mise au point s’intéressera au ballonnement et à la distension comme plainte chronique et non les situation aiguës.

Figure 1 : Identifier et orienter le ballonnement à l’interrogatoire
Physiopathologie du « ballonnement » et de la distension Rappel de sémiologie
Tout le monde a déjà éprouvé la sensation désagréable, voire douloureuse, de « tension abdominale », soulagée rapidement par une éructation ou par une flatulence. Cette séquence est à l’origine du rapprochement erroné entre « ballonnement » et « gaz ». Il appartient donc au clinicien de bien identifier ce dont parle le patient. On distingue le ballonnement (bloating), défini par la sensation d’augmentation de la pression abdominale avec ou sans distension abdominale objective et la distension abdominale (abdominal distension) définie par l’élargissement du périmètre abdominal au niveau de la taille. Les deux entités ne sont pas nécessairement associées mais peuvent s’accompagner d’hypersensibilité viscérale (douleurs pour des seuils de pression ou de volumes bas) (4).
Mécanismes impliqués dans le ballonnement et la distension abdominale
Ballonnement et distension impliquent des mécanismes non univoques qui peuvent être associés et se répartissent selon 3 grands axes (5).
Anomalies de la dynamique de la cavité abdominale
L’abdomen est un volume clos ayant des capacités dynamiques afin de s’adapter aux variations de volume du contenu intra- abdominal, lors de la prise alimentaire comme lors des vidanges rectales ou vésicales. Le périmètre abdominal varie peu car la musculature abdominale antérieure et le diaphragme s’adaptent à de telles variations. Une charge volumique (infusion de gaz) va provoquer chez le volontaire sain une relaxation du diaphragme et une contraction des muscles abdominaux. Cette coordination est un réflexe viscéro-somatique qui assure la répartition harmonieuse du volume et évite une sensation de distension (6). Chez certains sujets ballonnés, ce réflexe est perturbé et la dynamique inversée : l’augmentation de volume luminal déclenche une relaxation inappropriée des muscles de la sangle abdominale favorisant la protrusion antérieure de l’abdomen. Parallèlement, la relaxation insuffisante du diaphragme favorise une sensation d’hyperpression abdominale (7). Les anomalies du réflexe viscéro-somatique pourraient être particulièrement observées chez les sujets rapportant un ballonnement abdominal brutal immédiatement au décours de la prise alimentaire.
L’hypersensibilité viscérale
L’hypersensibilité viscérale décrite dans le SII correspond à la diminution des seuils de perception douloureuse pour des volumes et des pressions luminales plus faibles que chez des sujets témoins et jouerait un rôle dans la sensation de ballonnement. Cette hypothèse s’appliquerait particulièrement aux sujets ballonnés à abdomen plat, chez qui le seuil d’inconfort à la distension est plus bas que chez les sujets ballonnés avec distension objective (4).
Anomalie de la clairance des gaz (cf. ci-dessous)
Leur rôle n’est pas clair, mais il ne faut pas que les patients restent focalisés sur un schéma « production → douleur → évacuation → soulagement » qui est intuitif mais erroné. Une véritable corrélation entre la constipation et la clairance des gaz dans le côlon droit (8) n’a été établie que chez les patients constipés. Chez les patients se plaignant de ballonnements, la production de gaz est le plus souvent normale (9). Il faut l’expliquer aux patients afin de les rassurer.
Rôle des FODMAPS dans la survenue des ballonnements
La composante alimentaire de la physiopathologie du ballonnement a été négligée par les praticiens pendant des années en raison de la normalité des examens complémentaires. Il s’agit pourtant d’une plainte récurrente des patients souffrant de troubles fonctionnels digestifs, 64 % des malades avec un SII reliant leurs symptômes à l’alimentation et un sur deux identifiant un aliment responsable (10). Chez ces patients, le régime pauvre en FODMAPs doit être proposé en première intention. La théorie veut que les « Fermentescibles Oligo Di Mono Saccharides and Polyol » soient des molécules qui entraînent une distension luminale car rapidement fermentées, à l’origine d’une production de gaz luminaux, combinée à un effet osmotique entrainant une distension luminale.
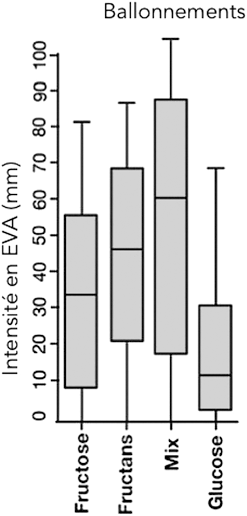
La physiopathologie des FODMAPs a été expérimentalement vérifiée. Chez le sujet sain, l’ingestion de fructose ou de fructans accroît de façon significative la quantité d’hydrogène et le volume d’eau intra-luminal (figure 2). Chez les patients souffrant de SII, un régime enrichi en fructose et/ou en fructans majore la sévérité de la sensation de ballonnements (figure 3). Contrairement à la pullulation bactérienne ou à l’intolérance au lactose, il n‘existe pas de test diagnostique. L’intolérance digestive aux FODMAPS a ensuite une réalité thérapeutique (cf. ci-dessous, point 5).

Figure 2 : Hydrogène expiré en fonction des prise orales

Figure 3 : Intensité du ballonnements en fonction des prises orales de fructose, fructans et glucose ; d’après Shepherd S et al (12)
Diagnostic : différencier ballonnements et distension abdominale de ce qui n’en est pas
L’interrogatoire, l’examen clinique et la connaissance des critères de ROME permettent au clinicien d’être plus précis dans le diagnostic.
Éliminer les diagnostics différentiels du ballonnement et de la distension abdominale
La dyspepsie fonctionnelle
Elle regroupe un ensemble de symptômes de localisation épigastrique comprenant la douleur, la sensation de pression et de plénitude, les nausées et la satiété précoce. On distingue 3 sous-types de dyspepsie fonctionnelle : le syndrome de détresse postprandiale (SDP), le syndrome de la douleur épigastrique (SDE) et un sous-type présentant à la fois les caractéristiques du SDP et du SDE (13).
Le syndrome d’éructation chronique («Chronic Belching») (14)
Souvent décrit par les malades comme « déclenché » par un ballonnement, le diagnostic se pose très facilement en consultation devant des éructations successives qui suivent immédiatement des mouvements visibles du cartilage thyroïde. Invalidant, il s’agit d’un tic comportemental qui implique une succession de séquences Aérophagie/éructation/aérophagie par ingestion d’air vers l’estomac. Le diagnostic est confirmé par le test de l’abaisse langue (un abaisse langue placé transversalement d’une commissure à l’autre de façon à interdire l’occlusion et la fermeture hermétique de la bouche) qui empêche le patient de déglutir de l’air et le met devant le fait accompli. Des séances de rééducation avec un orthophoniste spécialisé peuvent être proposées.
L’augmentation de volume de l’abdomen par excès de tissu adipeux
En cas de surpoids, le symptôme de ballonnement est corrélé à l’élévation de la pression intra-abdominale due au développement de la graisse mésentérique (15). Le pannicule adipeux sous cutané peut également renforcer la sensation de « vêtement trop serré ».
Les flatulences
Il s’agit de l’extériorisation de gaz digestifs pouvant être intempestifs et malodorants. Gênant socialement, les flatulences n’ont cependant pas de caractère spécifique, ni pathologique.
Autres
Parmi les diagnostics différentiels aisés à établir, nous pouvons citer le ballonnement observé dans les maladies cœliaques au stade de dénutrition, l’ascite à un stade débutant, ou encore les ballonnements post prandiaux aigus après ingestion trop importante d’aliments fermentescibles.
Place des examens complémentaires
L’équilibre entre une approche économe et une surenchère en examens complémentaires est parfois difficile à trouver. Il n’existe actuellement pas de recommandations claires sur les explorations à réalisées en cas de ballonnements isolés. De façon très pragmatique, on sera minimaliste chez un jeune patient avec ballonnements post prandiaux immédiats et facteurs de risques alimentaires, chez qui les symptômes disparaissent avec le suivi de règles hygiéno-diététiques simples. En revanche, des explorations biologiques et endoscopiques seront plus facilement proposées chez un patient de 50 ans ou plus ayant des ballonnements d’apparition récente.
D’une façon générale, lorsque le ballonnement est associé à d’autres signes fonctionnels (douleur, diarrhée, constipation récente), les indications d’endoscopie suivent les recommandations habituelles.
La scintigraphie de la vidange gastrique peut être utile pour diagnostiquer une gastroparésie sous-jacente mais, dans ce cas, les ballonnements sont généralement de localisation épigastrique.
Concernant l’intérêt des tests respiratoires dans le cadre de ballonnements isolés, les travaux sont rares et de méthodologie discutable (16). Dans le SII, l’intérêt du Breath Test systématique au glucose et au lactulose est très débattu (17). Il n’y a pas d’intérêt à prescrire un Breath Test en première intention chez ces patients. Il ne faut les envisager qu’en cas d’échec des traitements ou en cas de suspicion de pullulation bactérienne, après avis en centre de référence. En revanche, il n’y a aucune place pour les examens d’imagerie.
Traitement
Travailler la relation médecin-malade est la première étape nécessaire à l’amélioration des symptômes de son patient. Devant des manifestations fonctionnelles, les praticiens ont tendance à chercher et se concentrer sur les symptômes évoquant une maladie organique et à négliger l’écoute des malades. Percevoir et écouter les symptômes d’anxiété, de cancérophobie, les mécanismes interprétatifs des patients permet de diminuer leur intensité, particulièrement quand le patient est suivi par le même médecin (18, 19). L’algorithme proposé se base autant sur les données de la littérature que sur l’expérience et les pratiques de notre équipe (figure 4).

Figure 4 : Algorythme de la prise en charge thérapeutique
Le régime alimentaire pauvre en FODMAPS
Il doit être tenté en première intention car efficace sur les ballonnements et le SII. Il nécessite une évaluation, une mise en place puis un suivi par une diététicienne, une étude ayant démontré que l’adhésion au régime et les chances de succès étaient meilleures en cas d’accompagnement par une diététicienne (20).
Le régime se met en place en trois phases : 1) la restriction en FODMAPs consistant au suivi d’un régime d’éviction strict pendant une période prolongée de 1 à 2 mois ; 2) la réintroduction progressive de FODMAPs, après cette période prolongée de test (qui dit en général si le régime est efficace ou non) ; 3) la personnalisation du régime pauvre en FODMAPs, en raison d’aliments «trigger» variant d’un sujet à un autre.
Traitements médicamenteux
Parmi les molécules utilisables, telles que antispasmodiques, argiles, charbon, antibiotiques non absorbables et probiotiques, certaines ont été évaluées rigoureusement au cours des dix dernières années avec des bénéfices souvent minimes et suspensifs.
Phloroglucinol
Antispasmodique de prescription courante, il est efficace dans les douleurs abdominales aiguës au cours du SII (21), mais pas sur les ballonnements ni sur la distension abdominale.
Trimebutine
Les derniers essais contrôlés randomisés concernant son efficacité sur les symptômes fonctionnels digestifs sont anciens et une méta analyse publiée en 2012 (22) n’a pas montré d’effet significatif sur les ballonnements et la distension abdominale.
Montmorillonite Bedellitique
Cette argile naturelle a été évaluée versus placebo chez 524 patients avec SII, sans efficacité sur les ballonnements (23). Cependant, dans le sous-groupe des malades souffrant d’un SII avec constipation, une amélioration significative était notée sur la douleur abdominale et « l’inconfort digestif » : la constipation étant la circonstance au cours de laquelle inconfort et ballonnement peuvent se superposer, cette molécule fait donc partie de celle qu’on utilisera en seconde intention d’une approche médicamenteuse.
Les antibiotiques non absorbables : rifaximine
Une étude randomisée, contrôlée de Pimentel et al (24) étudiant la rifaximine dans le SII sans constipation, a évalué son efficacité sur le ballonnement. À la dose de 550 mg trois fois par jour pendant 15 jours, 40,2 % des patients traités déclaraient un « soulagement adéquat » de leurs ballonnements versus 30,3 % dans le groupe placebo (P< 0,001). Cependant, ce bénéfice reste faible et il est nécessaire de traiter plus de 10 patients pour avoir 1 répondeur. D’autres travaux sont méthodologiquement critiquables et suggèrent un bénéfice mineur sur le ballonnement (25). Il n’y a pas d’indication à prescrire un autre antibiotique (metronidazole, quinolone) dans cette indication, en raison de leur toxicité et de l’absence de bénéfice démontré.
Molécules agissant sur la physique des gaz et la contraction musculaire : charbon activé, siméthicone, alvérine, pinaverium
En théorie, le charbon actif est créé en chauffant du charbon commun pour améliorer sa porosité aux gaz et pour mieux trapper les gaz digestifs. La siméthicone fragmente les bulles de gaz afin qu’elles soient plus petites et plus faciles à absorber.
L’association Charbon activé + siméthicone + oxyde de magnésium a démontré son efficacité versus placebo pour réduire le ballonnement (26). Cependant, l’étude a concerné des sujets sélectionnés selon les critères de Rome III et considérés comme dyspeptiques avec ballonnements.
Le citrate d’alvérine est également utilisé en association avec la siméthicone, molécule agissant au niveau des cellules musculaires lisses et abolissant les contractions grêliques. L’efficacité n’est pas clairement établie sur le ballonnement (27). Le Pinaverium (bromure de pinaverium) est un antispasmodique dérivé de l’ammonium quaternaire qui bloque l’activité contractile des cellules musculaires lisses intestinales. Sa faible absorption systémique permet des effets pharmacologiques sélectifs sur le tractus intestina, plutôt que sur le système cardiovasculaire, offrant ainsi un profil de sécurité élevé. Son efficacité a été démontrée sur la douleur et la consistance des selles dans le SII (28). Une association Pinaverium 100 mg + Siméthicone 300 mg a montré son efficacité vs placebo (29) sur le ballonnement chez des patients avec SII et constipation ou diarrhée, en agissant sur la douleur abdominale et la consistance des selles.
Les thérapeutiques alternatives
L’hypnose
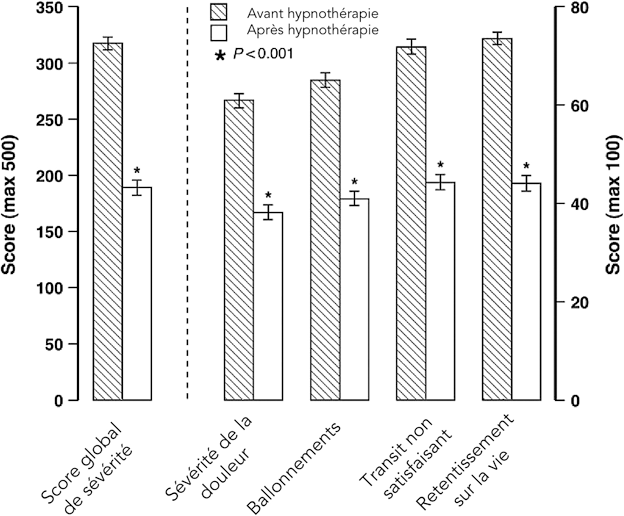
Les données de la littérature concernant les patients avec ballonnement isolé sont pauvres. Dans le cadre du SII avec ballonnement, on dispose d’études de bonne qualité méthodologique ayant des résultats indiscutables, y compris dans les SII réfractaires à tout traitement (30). L’hypnothérapie doit être un travail centré sur l’intestin et pratiqué par un hypnothérapeute entraîné. Il est clairement établi que l’hypnose module la vitesse de transit comme la sensibilité viscérale (31). La technique repose sur des séances de 30 à 60 minutes, à intervalles hebdomadaires pendant 6-12 semaines : c’est une intervention verbale qui utilise un état mental spécial de réceptivité accrue à la suggestion, afin d’induire un état de relaxation profonde pour guider le patient à apprendre à contrôler sa fonction intestinale. Des images et métaphores sont régulièrement utilisées tel qu’un ballon gonflé qui se dégonfle lentement pour réduire les ballonnements abdominaux. Un travail ayant inclus 1 000 malades avec SII sévère ayant bénéficié de 12 séances d’hypnothérapie sur 3 mois a montré une amélioration clinique dans 76 % des cas (32) avec une efficacité nette sur les ballonnements (figure 5).

Figure 5 : Score de sévérité de SII avant et après hypnothérapie centrée sur l’intestin dans une cohorte de 1 000 patients. D’après Miller V et al (32)
L’acupuncture
La littérature, essentiellement chinoise, n’apporte aucune réponse sur l’efficacité de l’acupuncture sur les ballonnements et la distension abdominale, les travaux étant critiquables méthodologiquement et n’abordant le plus souvent pas le ballonnement (33). Une méta-analyse chinoise portant sur les symptômes fonctionnels intestinaux répond à la question (34) : ça ne marche pas. On ne recommande donc pas l’acupuncture.
Le massage de l’abdomen
Une étude a démontré chez des patientes se plaignant de ballonnement que les contractions de la paroi abdominale standardisées par une stimulation électromécanique n’augmentaient pas la clairance des gaz et ne réduisaient pas la circonférence de l’abdomen, ni les ballonnements (35). La place de l’ostéopathie viscérale reste à définir, les patients rapportant souvent une amélioration transitoire de leurs symptômes.
L’activité physique
Un travail expérimental a montré une amélioration de la clairance des gaz et des symptômes chez des femmes avec ballonnements. Après infusion de gaz en intraluminal, il était observé une baisse des symptômes et une augmentation de la clairance des gaz lors d’un exercice physique standardisé sur vélo (36). De façon plus simple, une étude scandinave a comparé la pratique du sport dans deux populations de patients avec SII et a montré que 20 à 30 minutes de sport, 3 à 5 fois par semaine, amélioraient les symptômes fonctionnels (37). Toutefois, les patients pratiquant le sport étaient accompagnés par un psychothérapeute pour améliorer l’observance de la pratique de l’exercice physique, tandis que le second groupe ne changeait pas ses habitudes de vie.
La bouillote
Même si cela est peu documenté, nombreux sont les patients rapportant une amélioration des douleurs abdominales chroniques par l’application d’une bouillotte sur l’abdomen. Certains patients allant jusqu’à l’erythema ab igne, lésions de brûlures chroniques décrites dans la littérature (38). Il n’existe aucun travail étudiant l’effet de la chaleur sur les ballonnements et la distension. Le conseil à donner est de l’utiliser avec modération en cas d’efficacité.
Conclusion
Le ballonnement est le symptôme le plus fréquent en gastroentérologie ; il doit être reçu comme une plainte fonctionnelle crédible et ne doit pas être négligé. La bonne relation médecin/malade et les règles hygiéno-diététiques sont à privilégier, la première d’entre elles étant l’introduction d’un régime pauvre en FODMAPs, avec l’aide impérative d’une diététicienne. Le bénéfice des traitements médicamenteux est en général faible.
Références
- Frexinos et al. Etude descriptive des symptomes fonctionnels digestifs dans la population générale française. /data/ revues/03998320/00220010/785/ [Internet]. 2008 [cited 2019 Oct 29];Available from: https://www.em-consulte.com/en/ article/97875
- Malagelada J, Accarino A et Azpiroz Bloating and Abdominal Distension: Old Misconceptions and Current Knowledge. Am J Gastroenterol. 2017;112:1221–1231.
- Lacy BE et Patel Rome Criteria and a Diagnostic Approach to Irritable Bowel Syndrome. J Clin Med [Internet]. 2017 [cited 2019 Dec 11];6. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5704116/
- Houghton LA et Whorwell Towards a better understanding of abdominal bloating and distension in functional gastrointestinal disorders. Neurogastroenterol Motil Off J Eur Gastrointest Motil Soc. 2005;17:500–511.
- Houghton LA, Lea R, Agrawal A, Agrawal A, Reilly B et al. Relationship of abdominal bloating to distention in irritable bowel syndrome and effect of bowel habit. Gastroenterology. 2006;131:1003–1010.
- Tremolaterra F, Villoria A, Azpiroz F, Serra J, Aguadé S et Impaired viscerosomatic reflexes and abdominal-wall dystony associated with bloating. Gastroenterology. 2006;130:1062–1068.
- Villoria A, Azpiroz F, Burri E, Cisternas D, Soldevilla A, et al. Abdomino-phrenic dyssynergia in patients with abdominal bloating and distension. Am J Gastroenterol. 2011;106:815–819.
- Hernando-Harder AC, Serra J, Azpiroz F, Milà M, Aguadé S, et al. Colonic responses to gas loads in subgroups of patients with abdominal bloating. Am J Gastroenterol. 2010;105:876–882.
- Azpiroz F et Malagelada J-R. Abdominal bloating. Gastroenterology. 2005;129:1060–1078.
- Heizer WD, Southern S et McGovern The role of diet in symptoms of irritable bowel syndrome in adults: a narrative review. J Am Diet Assoc. 2009;109:1204–1214.
- Murray K, Wilkinson-Smith V, Hoad C, Costigan C, Cox E, et al. Differential effects of FODMAPs (fermentable oligo-, di-, mono-saccharides and polyols) on small and large intestinal contents in healthy subjects shown by MRI. Am J Gastroenterol. 2014;109:110–119.
- Shepherd S, Parker F, Muir J et Gibson Dietary Triggers of Abdominal Symptoms in Patients With Irritable Bowel Syndrome: Randomized Placebo-Controlled Evidence. Clin Gastroenterol Hepatol. 2008;6:765–771.
- Enck P, Azpiroz F, Boeckxstaens G, Elsenbruch S, Feinle-Bisset C, et al. Functional dyspepsia. Nat Rev Dis Primer. 2017;3:17081.
- Disney B et Trudgill Managing a patient with excessive belching. Frontline Gastroenterol. 2014;5:79–83.
- Sullivan A prospective study of unexplained visible abdominal bloating. N Z Med J. 1994;107:428–430.
- Ghoshal UC, Shukla R et Ghoshal Small Intestinal Bacterial Overgrowth and Irritable Bowel Syndrome: A Bridge between Functional Organic Dichotomy. Gut Liver. 2017;11:196–208.
- Aziz I, Törnblom H et Simrén M. Small intestinal bacterial overgrowth as a cause for irritable bowel syndrome: guilty or not guilty? Curr Opin Gastroenterol. 2017;33:196–202.
- van Dulmen AM, Fennis JF, Mokkink HG, van der Velden HG et Bleijenberg Doctors’ perception of patients’ cognitions and complaints in irritable bowel syndrome at an out-patient clinic. J Psychosom Res. 1994;38:581–590.
- van Dulmen AM, Fennis JF, Mokkink HG, van der Velden HG et Bleijenberg G. Doctor-dependent changes in complaint- related cognitions and anxiety during medical consultations in functional abdominal complaints. Psychol Med. 1995;25:1011– 1018.
- Tuck CJ, Reed DE, Muir JG, et Vanner Implementation of the low FODMAP diet in functional gastrointestinal symptoms: A real-world experience. Neurogastroenterol Motil Off J Eur Gastrointest Motil Soc. 2019;e13730.
- Chassany O, Bonaz B, Bruley des Varannes S, Bueno L, Cargill G, et al. Acute exacerbation of pain in irritable bowel syndrome: efficacy of phloroglucinol/trimethylphloroglucinol. A randomized, double-blind, placebo-controlled study. Aliment Pharmacol Ther. 2007;25:1115–1123.
- Martínez-Vázquez MA, Vázquez-Elizondo G, González-González JA, Gutiérrez-Udave R, Maldonado-Garza HJ, et al. Effect of antispasmodic agents, alone or in combination, in the treatment of Irritable Bowel Syndrome: systematic review and meta-analysis. Rev Gastroenterol Mex. 2012;77:82–90.
- Ducrotte P, Dapoigny M, Bonaz B et Siproudhis L. Symptomatic efficacy of beidellitic montmorillonite in irritable bowel syndrome: a randomized, controlled trial. Aliment Pharmacol Ther. 2005;21:435–444.
- Pimentel M, Lembo A, Chey WD, Zakko S, Ringel Y et al. Rifaximin therapy for patients with irritable bowel syndrome without constipation. N Engl J Med. 2011;364:22–32.
- Yoon K, Kim N, Lee JY, Oh DH, Seo AY, et al. Clinical Response of Rifaximin Treatment in Patients with Abdominal Bloating. Korean J Gastroenterol Taehan Sohwagi Hakhoe Chi. 2018;72:121–127.
- Coffin B, Bortolloti C, Bourgeois O et Denicourt L. Efficacy of a simethicone, activated charcoal and magnesium oxide combination (Carbosymag®) in functional dyspepsia: results of a general practice-based randomized trial. Clin Res Hepatol Gastroenterol. 2011;35:494–499.
- Wittmann T, Paradowski L, Ducrotté P, Bueno L et Andro Delestrain M-C. Clinical trial: the efficacy of alverine citrate/ simeticone combination on abdominal pain/discomfort in irritable bowel syndrome–a randomized, double-blind, placebo- controlled Aliment Pharmacol Ther. 2010;31:615–624.
- Zheng L, Lai Y, Lu W, Li B, Fan H, et al. Pinaverium Reduces Symptoms of Irritable Bowel Syndrome in a Multicenter, Randomized, Controlled Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. 2015;13:1285-1292.e1.
- Schmulson MJ, Chiu-Ugalde J, Sáez-Ríos A, López-Colombo A, Mateos-Pérez GJ et al. Efficacy of the Combination of Pinaverium Bromide 100 mg Plus Simethicone 300 mg in Abdominal Pain and Bloating in Irritable Bowel Syndrome: A Randomized, Placebo-controlled Trial. J Clin Gastroenterol. 2019;
- Vasant DH et Whorwell PJ. Gut-focused hypnotherapy for Functional Gastrointestinal Disorders: Evidence-base, practical aspects, and the Manchester Protocol. Neurogastroenterol Motil [Internet]. 2019 [cited 2019 Dec 10];31. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6850508/
- Whorwell PJ, Houghton LA, Taylor EE et Maxton DG. Physiological effects of emotion: assessment via hypnosis. Lancet Lond Engl. 1992;340:69–72.
- Miller V, Carruthers HR, Morris J, Hasan SS, Archbold S et al. Hypnotherapy for irritable bowel syndrome: an audit of one thousand adult patients. Aliment Pharmacol Ther. 2015;41:844–855.
- Wu IXY, Wong CHL, Ho RST, Cheung WKW, Ford AC et al. Acupuncture and related therapies for treating irritable bowel syndrome: overview of systematic reviews and network meta-analysis. Ther Adv Gastroenterol. 2019;12:175628481882043.
- Manheimer E, Cheng K, Wieland LS, Min LS, Shen X et al. Acupuncture for treatment of irritable bowel Cochrane Database Syst Rev. 2012;CD005111.
- Tremolaterra F, Pascariello A, Gallotta S, Ciacci C et Iovino Colonic gas transit in patients with bloating: the effect of an electromechanical stimulator of the abdominal wall. Tech Coloproctology. 2013;17:405–410.
- Villoria A, Serra J, Azpiroz F et Malagelada J-R. Physical activity and intestinal gas clearance in patients with Am J Gastroenterol. 2006;101:2552–2557.
- Johannesson E, Simrén M, Strid H, Bajor A et Sadik Physical activity improves symptoms in irritable bowel syndrome: a randomized controlled trial. Am J Gastroenterol. 2011;106:915–922.
- Jabir S, Frew Q, El-Muttardi N et Dziewulski Burn Injuries Resulting from Hot Water Bottle Use: A Retrospective Review of Cases Presenting to a Regional Burns Unit in the United Kingdom. Plast Surg Int [Internet]. 2013 [cited 2019 Nov 9];2013. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3885202/

Figure 1 : Identifier et orienter le ballonnement à l’interrogatoire