LIEN D’INTÉRÊTS
Aucun
MOTS-CLÉS
Recours aux soins en proctologie ; pathologie hémorroïdaire, fissuraire et suppurations anales ; urgences proctologiques
ABRÉVIATIONS
AL : anesthésie locale, HGE : hépato-gastro-entérologue, IRM : imagerie par résonance magnétique, AINS : anti-inflammatoires non stéroïdiens
Introduction
Pour un gastro-entérologue proctologue ou un chirurgien colorectal, la difficulté n’est pas, le plus souvent, d’évoquer ou de faire un diagnostic, mais d’avoir au bon moment le bon patient en face de lui.
En effet, pour la plus grande partie de la population, tout symptôme proctologique correspond à une pathologie hémorroïdaire.
La part de l’automédication est considérable et les retards de diagnostic et de prise en charge sont fréquents. A contrario, le médecin spécialiste va souvent voir sa consultation chargée de patients relevant d’un traitement médical simple et le proctologue chirurgical de patients non chirurgicaux.
Or, les maladies proctologiques sont fréquentes, ce qui est bien illustré dans l’étude (1) de G. Tournu et du groupe de recherche en proctologie (GREP) qui a observé l’incidence du recours aux soins primaires : dans la salle d’attente d’un médecin généraliste, 15 % des patients ont un problème à l’anus et 2,3 % des patients qui consultent le médecin traitant le font pour un symptôme proctologique.
Quand le traitement de première ligne est en échec, ou lorsque d’emblée le problème est complexe, le gastro-entérologue est le plus souvent sollicité en second recours. Il doit donc parfaitement maîtriser les objectifs cités ci-dessus.
La maladie hémorroïdaire représente la plus grande partie des motifs de recours aux soins en proctologie, suivie par la pathologie fissuraire et les suppurations, en particulier les fistules anales.
Nous n’aborderons pas ici les troubles de la statique pelvienne, la constipation terminale, l’incontinence fécale ou les IST.
Maladie hémorroïdaire (2)
La pathologie hémorroïdaire externe est essentiellement représentée par les thromboses et par les manifestations congestives, alors que la pathologie hémorroïdaire interne va se manifester par les symptômes du prolapsus, procidence, saignements, suintements…
La ou les thromboses hémorroïdaires externes (THE) sont en rapport avec le « claquage » de petits vaisseaux au sein du réseau hémorroïdaire de la marge anale et va provoquer en général de façon brutale une tuméfaction plus ou moins douloureuse.
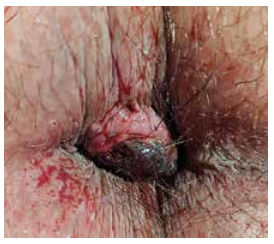
La douleur est le plus souvent permanente, non défécatoire. Le diagnostic clinique est le plus souvent évident (le diagnostic différentiel étant l’abcès marginal), avec une tuméfaction bleutée ou œdémateuse. La poly-thrombose externe, œdémateuse le plus souvent, est une variante, particulièrement fréquente en postpartum. L’évolution est le plus souvent spontanément favorable, la douleur disparaissant plus rapidement que la tuméfaction. La complication classique est le sphacèle spontané, avec de petits saignements permanents (Figure 1).
Les manifestations congestives externes sont fréquentes, avec une gêne, un inconfort et un gonflement plus ou moins objectif sans thrombose.
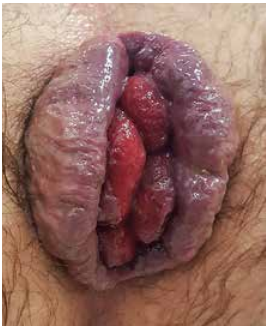
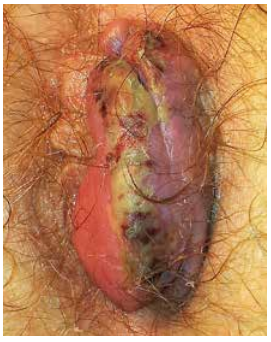
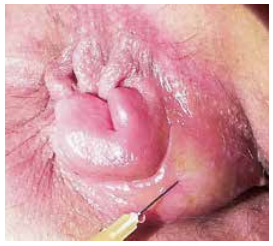
Les manifestations liées au prolapsus sont en général peu bruyantes, avec une procidence défécatoire (Figure 2), spontanément réintégrable ou non (réintégration digitale), qui se dégrade souvent progressivement avec à l’extrême une procidence permanente. Les symptômes sont le plus souvent des saignements, des suintements glaireux, des fuites fécales, un prurit… L’accident représenté par le prolapsus hémorroïdaire thrombosé est rare et doit être différencié de la simple thrombose externe car il peut se compliquer (Figure 3).

Figure 1 : THE sphacèlée

Figure 2 : Procidence en poussée, grade II à III

Figure 3 : Prolapsus hemorroïdaire thrombosé compliqué
Traitement médical
Le traitement doit toujours prendre en compte les troubles du transit associés et avoir recours, à la demande, à des mesures diététiques, des laxatifs ou des ralentisseurs du transit. C’est le seul traitement médical préventif scientifiquement validé. Les conseils diététiques qui ne sont pas basés sur cet objectif ne sont pas validés. Les manifestations douloureuses relèvent des antalgiques (niveaux I et II) et des anti-inflammatoires. L’intérêt des phlébotoniques en phase aiguë est débattu.
Une hygiène locale adaptée peut logiquement être conseillée. Les topiques locaux, suppositoires (pour les manifestations hémorroïdaires internes), crèmes ou pommades, sont utiles (topiques simples, corticoïdes locaux, anesthésiques de contact).
Traitements instrumentaux
Ils s’adressent aux manifestations du prolapsus hémorroïdaire, saignement ou procidence de grade II ou III.
Le principe est de créer une sclérose au sommet des paquets hémorroïdaires internes, en fixant la muqueuse et en modulant l’apport sanguin dans le plexus. Les techniques bien évaluées sont la ligature élastique, la photo-coagulation infra rouge et la sclérose au chlorhydrate double de quinine et d’urée (Kinuréa H®). L’efficacité à moyen terme est de 70 % environ. Comme pour tous les traitements invasifs, le patient doit être informé préalablement des risques et des précautions, de préférence par écrit (fiches SNFCP).
Traitements chirurgicaux
L’excision de la thrombose hémorroïdaire externe peut être proposée en cas d’échec du traitement antalgique, ou en cas de forme compliquée (Figure 1). La simple incision est réalisable mais peut se compliquer d’une nouvelle collection thrombotique. Il s’agit d’un geste réalisable sous anesthésie locale, mais qui doit respecter les règles de tout traitement chirurgical (matériel, capacité à gérer l’hémostase, information sur les suites opératoires et gestion de la continuité des soins). Les traitements chirurgicaux proposés en cas d’échec des traitements médicaux ou instrumentaux, ou d’emblée, sont représentés par les techniques d’hémorroïdectomie (qui enlèvent le réseau hémorroïdaire externe et interne) et par les techniques de « pexie » (qui réparent ou remontent le tissu hémorroïdaire interne).
L’hémorroïdectomie, partielle (mono-pédiculaire) ou complète, sera le plus souvent retenue en cas de maladie externe invalidante, de maladie de grade 4 invalidante, de prolapsus thrombosé compliqué (Figure 3), de rectorragies compliquées d’anémie. L’efficacité en est excellente et durable et peut être proposée quel que soit le grade de la maladie hémorroïdaire.
De multiples techniques s’adressent aux manifestations du prolapsus de grade I à III, les deux techniques les mieux évaluées étant l’hémorroïdopexie par agrafage et la mucopexie Doppler. D’autres techniques sont en cours d’évaluation (radiofréquence, Laser). La fiabilité à long terme de ces techniques est moindre que celle de l’hémorroïdectomie mais les suites opératoires sont moins contraignantes et le compromis doit être discuté avec le patient.
Fissure anale (3)
La pathologie fissuraire représente la deuxième cause de consultation en proctologie. Le syndrome fissuraire associe une douleur défécatoire et post défécatoire, plus ou moins prolongée, le plus souvent intense, à type de brûlure ou de spasme, en raison de la contraction sphinctérienne réflexe, et des saignements. Il s’y associe parfois lorsque la fissure est chronique, une tuméfaction ou une procidence en rapport avec les éléments satellites. Bien entendu, la pathologie fissuraire peut s’associer à une pathologie hémorroïdaire.
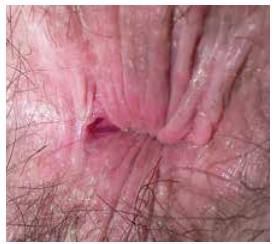
Le diagnostic clinique n’est pas toujours facile chez un patient douloureux et craintif : ulcération anale marginale, le plus souvent à la commissure postérieure (85 %) ou antérieure. Elle s’associe donc parfois à un capuchon, externe, (Figure 4) et à une papille hypertrophique, pectinéale, plus ou moins procidente. Elle peut être infectée, voire être responsable d’une suppuration sous fissuraire.
Le diagnostic différentiel est représenté par les ulcérations secondaires ou spécifiques, maladie de Crohn, infections sexuellement transmises invasives, iatrogènes (Nicorandil, anti-angiogéniques), dont la prise en charge est bien entendu différente.

Figure 4 : Fissure postérieure creusante
Traitement médical
Bien que mal évalué, le traitement de première ligne est efficace dans la moitié des cas et fait appel à une régularisation du transit et à des topiques locaux, en suppositoire et en crème et à des antalgiques, ainsi qu’à une adaptation de l’hygiène locale. La cicatrisation doit être contrôlée, car il n’y a pas de corrélation entre l’évolution favorable des symptômes et l’absence de cicatrisation.
Les traitements médicaux spécifiques font appel aux préparations locales ayant pour objectif de diminuer le tonus sphinctérien, avec un inhibiteur calcique telle que la nifédipine (non commercialisé en France), et avec la trinitrine (Rectogesic®), cette dernière ayant l’inconvénient de provoquer des céphalées dans 30 % des cas. Le taux de succès à long terme est de l’ordre de 50 %.
Traitement chirurgical
En cas d’échec du traitement médical, ou d’emblée en cas de surinfection ou d’importants éléments satellites, il est le plus souvent proposé une fissurectomie. La sphinctérotomie (latérale le plus souvent) est moins utilisée en France même si l’efficacité en est probablement comparable, car il y a plus de risque d’hypo-continence séquellaire.
Suppurations ano-périnéales (4)
La grande majorité des suppurations de la région ano-périnéale est d’origine crypto glandulaire. Le plus souvent sans cause identifiable, elles sont provoquées par l’infection d’une glande anale, ou glande d’Hermann et Desfosses, au niveau de la zone pectinéale. La diffusion va se faire à travers le sphincter anal, selon des trajets et des hauteurs très variables, ce qui explique le grand polymorphisme clinique.
On peut également rencontrer d’autres suppurations, par exemple dans le cadre de la maladie de Verneuil, des abcès sur des kystes épidermiques, des localisations fessières de folliculites…
Les suppurations d’origine crypto-glandulaires peuvent se manifester sur un mode chronique d’emblée, avec une symptomatologie d’écoulement, de « bouton » ou bourgeon charnu, à l’orifice externe de la fistule, et parfois avec peu ou pas de douleurs. L’examen peut retrouver un orifice primaire pectinéal palpable, ou visible en anuscopie, et peut parfois palper un cordon correspondant au trajet, si la fistule est superficielle. Le recours aux soins est souvent tardif dans cette situation.
A contrario, le plus souvent, l’épisode révélateur ou inaugural est un abcès, tuméfaction plus ou moins volumineuse, avec des douleurs pulsatiles permanentes, dont le diagnostic peut être tardif si le patient n’est pas examiné. Au début de l’évolution, ou lorsque la diffusion est exclusivement profonde dans la paroi rectale, le diagnostic peut être trompeur, avec des douleurs sans signes cliniques évidents (abcès intra mural), mais le plus souvent un simple examen de la marge anale permet le diagnostic. Les formes tardives ou abâtardies par un traitement médical peuvent être trompeuses également, avec des signes généraux, une rétention urinaire…
Le plus souvent, l’imagerie n’est pas utile et ne doit en aucun cas retarder le traitement. L’examen le plus performant en pratique est l’IRM.
Traitement
Aucun traitement médical ne se justifie, les AINS sont rigoureusement contre-indiqués et les antibiotiques sont inutiles, voire dangereux, en raison de la pression de sélection sur une flore poly-microbienne d’origine fécale. Le traitement des fistules chroniques est chirurgical et doit être confié à des praticiens expérimentés dans ce domaine.
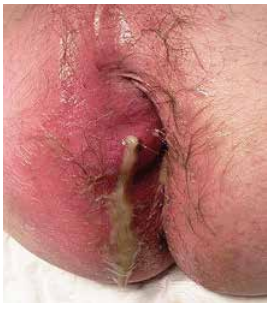
L’abcès, en phase aiguë, est une urgence chirurgicale. Ceci justifie d’organiser l’accueil des patients dans un délai très rapide, dès que le diagnostic est posé ou suspecté, et éventuellement pour une incision sous anesthésie locale (Figure 5), ce qui va permettre de soulager immédiatement le patient et le mettre à l’abri des complications. Il faut toujours garder à l’esprit le risque de diffusion rapide de la suppuration et le risque d’évolution cellulitique parfois dramatique (Figure 6).
L’exploration sous anesthésie générale d’emblée, après drainage sous AL, pour traiter la fistule anale causale, pour un premier épisode d’abcès, est controversée mais, dans le cas où on propose d’attendre, le patient doit être averti du risque significatif de récidive et doit connaître la conduite à tenir. En revanche, en cas d’épisodes récurrents ou avec des critères de gravité, le patient doit être confié très rapidement au proctologue chirurgical. Le drainage sous AG d’emblée est impératif en cas d’abcès intra-mural ou de signes infectieux sévères, surtout si le terrain est débilité.
Si la fistule est identifiée, elle sera soit mise à plat (section à ciel ouvert du trajet trans-sphinctérien inférieur), soit drainée sur un « séton » ou drain élastique. La stratégie du deuxième temps chirurgical est affaire de spécialiste chirurgical expérimenté.

Figure 5 : Incision abcès

Figure 6 : Abcès pré-gangreneux
En conclusion
Il n’est pas possible de présenter en quelques pages toute la proctologie médico-chirurgicale. Gardons à l’esprit qu’un malade sur deux consultant un médecin de premier recours n’est pas examiné, que de nombreux patients présentant une pathologie médicale proctologique douloureuse sortent du cabinet médical sans traitement antalgique, vont encombrer les consultations des spécialistes et enfin que, faute d’organisation claire dans certains secteurs, de nombreux patients vont être pris en charge avec retard pour d’authentiques urgences chirurgicales.
C’est toute l’importante de la formation initiale et continue, et de l’organisation de la permanence des soins.
Références
- Tournu G, Abramowitz L, Couffignal C, Juguet F, Sénéjoux A, et al. Prevalence of anal symptoms in general practice : a prospective study. BMC Fam 2017 Aug 3;18(1):78. doi:10.1186/s12875-017-0649-6
- Higuero T, Abramowitz L et Staumont G. Clinical practice guidelines for the treatment of hemorrhoid disease. Société nationale francaise de colo-proctologie (SNFCP), 2010.
- Stewart DBSr, Gaertner W, Glasgow S, Migaly J, Feingold D, et al. Clinical Practice Guideline for the Management of Anal Fissures. Dis Colon 2017 Jan;60(1):7-14.
- Williams G,Williams A,Tozer P, Phillips R, Ahmad A, et al. The treatment of anal fistula: second ACPGBIPosition Statement-2018 Colorectal 2018 Jul;20 Suppl 3:5-31. doi:10.1111/codi.14054.