Objectifs pédagogiques
- Connaître les principales modifications anatomiques
- Connaître les techniques d’abord endoscopique
- Connaître le matériel nécessaire
- Connaître les performances, les difficultés et les complications de ces techniques
Boston Sc
Ambu
Anatomie modifiée
Antécédents chirurgicaux
PTBD percutaneous biliary drainage
CPRE cholangiographie retrograde par voie endoscopique RYGB by pass gastrique en Y selon roux
DPC duodenopancreatectomie céphalique
EC-LAMS Electrocautery-LumenAppositionMetalic Stent EUS-HG EUS guided hepaticogastrostomy
EUS-CD EUS guided choledoco-duodenal EUS-GBD EUS guided galbladder-duodenal
EDGE Endoscopic ultrasound Directed transGastric ERCP
EDEE EUS-directed transenteric ERCP
IDEe Infirmière formée en endoscopie
L’anatomie gastroduodénale ou biliaire modifiée par un antécédent chirurgical rend les traitements endoscopiques des pathologies des voies biliaires plus difficiles mais pas impossibles. La technique d’abord des voies biliaires va dépendre à la fois du type de montage chirurgical permettant ou non d’accéder à la papille par voie endoscopique simple mais également de l’indication du geste (lithiase, sténose maligne). En l’absence d’abord direct possible de la papille, différentes approches des voies biliaires sont maintenant possibles grâce au recours à l’échoendoscopie thérapeutique permettant de créer des anastomoses digestives qui redonnent accès à la papille ou des anastomoses biliodigestives permettant d’accéder aux voies biliaires intra hépatiques comme lors de l’hépaticogastrostomie.
Auparavant, en cas d’anatomie modifiée post-chirurgicale et de pathologie biliaire, le traitement radiologique par drainage percutané trans-hépatique (Percutaneous Transhepatic Biliary Drainage, PTBD) a été utilisé en première intention. Le drainage trans-hépatique est maintenant concurrencé par l’endoscopie qui donne de meilleurs résultats en terme d’efficacité et de morbidité et surtout offre un meilleur confort pour le malade, mais nécessite une bonne compréhension des montages chirurgicaux pour décider de la voie d’abord optimale et une solide maîtrise des gestes techniques (3-1).
La connaissance des montages chirurgicaux est indispensable avant de programmer un geste biliaire endoscopique chez un patient présentant une anatomie modifiée. Elle permet à l’opérateur de choisir la bonne stratégie et d’anticiper le geste à réaliser ainsi que les alternatives en cas d’échec d’une première technique.
L’accès à la papille principale est conservé après anastomose cholédoco-bulbaire ou de sleeve gastrectomie

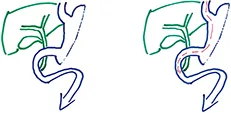

L’accès aux voies biliaires est toujours envisageable avec un duodénoscope ou un endoscope à vision axiale par un trajet non physiologique après chirurgie avec anse montée en Y, gastrectomie selon Billroth II, gastrectomie totale ou duodéno-pancréatectomie céphalique mais est souvent complexe
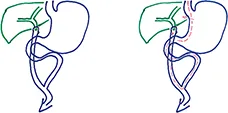
Une anse jéjunale est montée pour confectionner une anastomose bilio-digestive. Le pied de l’anse est réalisé à un mètre en aval de l’angle duodéno- jéjunal. L’anse est longue pour limiter le reflux alimentaire dans l’anse montée et les angiocholites par reflux. (Figure 4)
La ligne Z et le corps gastrique sont conservés. L’abord de la voie biliaire rétrograde en endoscopie nécessite le passage par l’œsophage puis l’estomac et l’anse afférente biliaire. L’abord de la papille principale dans l’anse afférente se fait en remontant de manière rétrograde dans le duodénum, avec un duodénoscope ou un endoscope à vision axiale. (Figure 5)
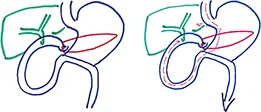
L’anastomose est œsophago-jejunale termino-latérale avec une anse jéjunale montée « en Y selon ROUX ». Le cul de sac jéjunal, sous l’anastomose œso-jéjunale, plus ou moins long peut tromper l’endoscopiste. L’abord de la papille principale est théoriquement possible en rétrograde par le pied de l’anse en Y puis le duodénum grâce à un entéroscope mais cet abord est souvent très difficile. (Figure 6)
L’abord de la voie biliaire rétrograde nécessite le passage par l’œsophage puis l’estomac et l’anse afférente biliaire. L’anastomose bilio-digestive est cholédoco ou hépatico-jéjunale. Quant à l’anastomose pancréato-digestive, elle peut être pancréato-jéjunale ou pancréato-gastrique (face postérieure du corps gastrique). L’abord de l’anastomose biliodigestive est possible avec un entéroscope mais est souvent très difficile. (Figure 7)


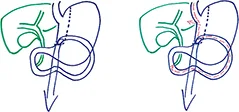
L’accès aux voies biliaires n’est possible qu’en utilisant l’échoendoscopie thérapeutique après by-pass gastrique RYGB, en Omega, ou simplifié
La partie haute de l’estomac est déconnectée de la grande partie inférieure. Puis, le chirurgien court-circuite l’estomac, en abouchant l’intestin grêle au niveau de la petite poche gastrique. Une gastrectomie en manchon peut être convertie en RYGB en raison d’une reprise de poids ou d’un RGO pathologique. (Figure 8)
Le chirurgien crée une anastomose à la partie distale d’un estomac en manchon, 4 cm en amont du pylore avec l’intestin grêle sans création d’une anse montée en Y selon Roux. Ce montage est rapide à réaliser, mais donne des résultats insuffisants par rapport au RYGB de référence. Pour limiter le RGO, l’angle de His est conservé et l’anastomose gastro-jéjunale est faite avec un effet siphon. (Figure 9)
Le montage est réalisé sans anse montée en Y selon Roux. L’estomac est suturé de l’angle de His à la partie distale du corps comme pour une Sleeve. La section du corps gastrique est incomplète (suture sans coupe) et l’anastomose gastro jéjunale est réalisée de façon termino-latérale. (Figure 10)


L’accès à la papille principale est conservé après anastomose cholédoco-bulbaire, gastrectomie partielle avec anastomose de type Billroth I, ou gastrectomie longitudinale en manchon (sleeve gastrectomie) : dans ces situations l’abord des voies biliaires n’est pas modifié et la CPRE est réalisée de façon classique.
C’est le cas classique du cathétérisme en cas de gastrectomie partielle avec anastomose de type Billroth II, pour lequel on peut utiliser un duodénoscope ou un endoscope à vision axiale. C’est également le cas des anastomoses bilio-digestives sur anse jéjunale montée en Y selon ROUX sans gastrectomie, duodéno-pancréatectomie céphalique selon Whipple, gastrectomie totale avec anse montée.
Après anastomose de type Billroth II, un endoscope à vision axiale est souvent utilisé pour aborder la papille principale : entéroscope, coloscope ou gastroscope. Le duodénoscope est moins utilisé car l’axe du canal opérateur et la direction des mouvements de l’érecteur ne sont pas adaptés pour cette situation (4,5). Le gastroscope a été utilisé par de nombreux auteurs (6,7). Des abords avec l’entéroscope ont été décrits mais n’ont pas d’intérêt technique, l’anse étant courte dans ce type de montage. La technique est néanmoins longue avec un succès technique incertain (10-8). Le cathétérisme de l’anse afférente permet de progresser jusqu’au fond de l’anse qui correspond au moignon bulbaire. Le retrait progressif permet ensuite d’explorer la paroi et d’apercevoir la papille en général à 3 h. La canulation peut se faire avec un sphinctérotome dont on inverse la courbure pour faciliter le cathétérisme biliaire. Une fois le fil guide en place, le sphinctérotome est utilisé avec un fil de coupe orienté vers le bas pour réaliser la sphinctérotomie en direction de la voie biliaire. La technique de coupe à la pointe sur une prothèse préalablement insérée dans la voie biliaire principale a également été utilisée tout comme la dilatation au ballon de l’orifice papillaire pour l’extraction d’un calcul biliaire par exemple. Par la suite, que ce soit l’extraction des calculs ou la pose d’un stent se fait de manière conventionnelle et plutôt aisément puisque l’extrémité de canal opérateur est située en dessous de la papille et dans l’axe de la voie biliaire.
En cas de gastrectomie totale avec anse montée (papille conservée), d’anastomose bilio-digestive sur anse jéjunale montée en Y selon Roux sans gastrectomie et en cas de duodéno-pancréatectomie céphalique selon Whipple, le cathétérisme des voies biliaires doit être tenté avec un endoscope à vision axiale de type entéroscope en raison de la longueur de l’anse située en aval de la papille. Dans cette situation l’accès à l’anse afférente est possible en endoscopie dans 62,5 à 100 % des cas selon les études (10). Le taux de succès de canulation est de l’ordre de 81 à 100 % si la papille est atteinte.
La progression est souvent difficile et est réalisée grâce au double ballon ou à la spire. Son succès technique est variable selon les études et dépend de la longueur de l’anse. De plus, tout le matériel habituel du cathétérisme ne peut être utilisé en raison de la longueur de l’endoscope et de la taille du canal opérateur. Il est souvent nécessaire de recourir aux techniques d’abord échoendoscopiques. Le choix de l’entéroscopie ou de l’échoendoscopie thérapeutique en première intention dépend actuellement des techniques et compétences disponibles localement.
Ces dernières années, de nouvelles techniques d’échoendoscopie interventionnelle ont permis d’envisager des alternatives à la classique CPRE :
Ces techniques associent le savoir-faire de l’échoendoscopie diagnostique et de l’endoscopie thérapeutique. Elles sont réservées à des opérateurs entraînés, dans des établissements où les équipes de radiologie et de chirurgie peuvent intervenir en sauvetage. Les échanges se font en « échanges longs » nécessitant un binome infirmière d’endoscopie (IDEe) – Médecin endoscopiste, entraîné. L’opérateur doit maîtriser l’endoscopie, la radioscopie et l’échographie.
Il est encore plus important que d’habitude de respecter les étapes suivantes : indication soigneusement posée, geste bien maîtrisé, complication reconnue et traitée précocement.
Plusieurs techniques sont possibles : création d’anastomose digestive, accès biliaire direct, technique du rendez-vous, pose de prothèse antérograde. Pour finir, plusieurs types de prothèses sont disponibles et seront choisis en fonction de la voie d’abord et de l’indication.
L’échoendoscopie interventionnelle permet soit de créer une anastomose gastro-gastrique ou gastro-jéjunale, avec mise en place d’une prothèse d’apposition entre deux segments digestifs, permettant le rétablissement d’un accès à la papille ou à l’anastomose biliodigestive, soit d’aborder directement les voies biliaires le plus souvent par voie transhépatique.
Les anastomoses gastro-gastriques pourront être proposées pour les by-pass gastriques RYGB avec mise en place d’une prothèse d’apposition de 20 mm de diamètre entre le moignon gastrique et l’estomac exclu pour permettre l’accès au duodénum (11). Ce passage créé entre l’estomac proximal et le distal permet le passage d’un duodénoscope standard qui sera positionné dans le D2 en face de la papille. Plusieurs stratégies de programmation ont été décrites, en un, deux ou trois temps (12).
Il peut être préféré selon les conditions anatomiques une anastomose gastro-jéjunale toujours avec une prothèse d’apposition qui permettra soit d’emblée soit quelques jours plus tard le passage d’un duodénoscope ou d’un endoscope à vision axiale, en fonction du montage chirurgical. L’alternative chirurgicale à ces techniques est la création d’une jéjunostomie à la peau sur l’anse montée le temps de régler le problème biliaire, confectionnée par le chirurgien, qui permettra l’accès à la papille. Cette stomie est agressive pour le confort du malade.
Dans cette indication, les taux de succès de la création d’une communication digestive est de l’ordre de 90 à 100 % permettant l’accès à la voie biliaire. Le taux de complication atteint 10 à 20 %. Ces complications sont la plupart du temps traitées médicalement mais elle sont parfois sévères et en rapport avec la migration précoce de la prothèse, c’est la raison pour laquelle l’abord de la voie biliaire est réalisé en plusieurs temps afin d’éviter la mobilisation de la prothèse. Au terme du traitement la communication digestive peut être refermée à l’aide de clips.
L’abord direct des voies biliaires au niveau du foie gauche par voie transgastrique est possible sous contrôle échoendoscopique. L’abord hépatique se situe au niveau des segments 2 ou 3. Dans l’estomac, il faut éviter une entrée au-dessus de la ligne Z. En pratique, certaines situations comme la gastrectomie totale rendent cet abord hépatique compliqué. Par ailleurs, si l‘accès à la papille ou à l’anastomose biliodigestive n’est pas possible, la technique du rendez-vous sera impossible. Cette technique ne sera donc pas abordée ici. En revanche, après ponction des voies biliaires intra- hépatiques gauches, il est possible de poser un stent biliaire de manière antérograde sur une sténose maligne avec un pôle distal de la prothèse en transpapillaire ou à travers l’anastomose biliodigestive ou une prothèse métallique totalement couvert ou partiellement couvert entre les voies biliaires gauches et l’estomac en fonction de l’indication. Le risque est le raccourcissement trop important et la non-couverture de la perforation gastrique et la fuite intra péritonéale (16-13). Cet accès hépatico-gastrique permettra éventuellement un nouvel abord si nécessaire notamment pour le traitement de la pathologie lithiasique intra hépatique.
La cholédocoduodénostomie sous échoendoscopie (EUS-CD) nécessite un contact anatomique entre le duodenum et la voie biliaire principale. Elle n’est donc pas applicable pour la plupart des montages chirurgicaux précédemment décrits.
Le drainage d’une vésicule non exclue peut permettre un drainage biliaire en cas d’échec des autres techniques. La vésicule est abordée à partir de l’antre pré pylorique. Il est possible d’utiliser directement un stent d’apposition qui permet la perforation EC-LAMS (Hot Axios Boston Sc®, Hot Spaxus Taewong®).
Les antécédents permettant l’accès à la papille permettront le cathétérisme pancréatique par les mêmes techniques que les abords biliaires.
Lorsque l’abord de la papille n’est pas possible, seul un abord du canal pancréatique par voie transgastrique sera possible en échoendoscopie. Il s’agit d’une technique difficile à réserver aux centres experts.
Il n’y a pas de consensus clair pour le choix de l’abord biliaire pour chaque situation anatomique. Celui-ci est laissé à la discrétion de l’opérateur en fonction de l’expertise locale après explication au malade et évaluation de la balance bénéfice/ risque.
La plupart des essais contrôlés a montré la supériorité des traitements endoscopiques sur les traitements radiologiques. Le choix de la technique endoscopique sera essentiellement guidé par le type de chirurgie car les techniques d’abord des voies biliaires vont dépendre de l’anatomie modifiée. La connaissance du montage chirurgical est donc un préalable incontournable avant toute endoscopie bilio-pancréatique dans cette situation.
Le deuxième point essentiel pour la prise de décision concernant la voie d’abord est la nature de l’obstacle biliaire (bénin ou malin) lors du bilan préthérapeutique.
L’abord des voies biliaires doit permettre ensuite de proposer un traitement endoscopique adapté à la situation rencontrée. Ainsi l’abord rétrograde des voies biliaires pour le traitement d’une lithiase cholédocienne sera préféré. En cas de pathologie tumorale non curable, l’hépaticogastrostomie sera privilégiée (prothèse transgastrique restant accessible en cas d’obstruction). Cependant, l’abord des voies biliaires par voie transgastrique permet également le traitement des pathologies lithiasiques grâce aux prothèses d’hépaticogastrostomie totalement couvertes (donc extirpables) et à la lithotritie intra-corporelle par Spyglass.
Dans les situations d’anatomie modifiée, l’abord des voies biliaires est donc la plupart du temps possible. Elle reste difficile et doit être pratiquée par des équipes maîtrisant à la fois les techniques du cathétérisme rétrograde et de l’échoendoscopie interventionnelle. Il est indispensable de disposer localement d’une équipe de radiologie interventionnelle et d’une équipe chirurgicale en cas d’échec ou de complication.
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.