LIEN D’INTÉRÊTS
Aucun
MOTS-CLÉS
Pancréatite chronique ; alcool ; insuffisance pancréatique.
Introduction
La pancréatite chronique (PC) est une maladie multi factorielle, inflammatoire et destructrice, conduisant à une fibrose progressive du pancréas. Elle se caractérise par des manifestations douloureuses chroniques, une malabsorption avec diarrhée, un diabète et un risque de cancer pancréatique (1,2). Son incidence dans l’étude de Xiao et al., était de 10 cas (95 % Cl 8-12) pour 100 000 par an (3).
Longtemps la PC s’est résumée à la forme alcoolique, qui reste cependant l’étiologie la plus commune des patients que nous prenons en charge. Dans cette revue nous aborderons les modalités du diagnostic de la PC et analyserons l’apport que représente la génétique dans la compréhension de la maladie et de son hétérogénéité clinique et radiologique.
Définition de la pancréatite chronique
Dès les débuts de la pancréatologie, le diagnostic de PC s’est avéré complexe et le reste à ce jour. En effet, les limites entre pancréatite aiguë (PA) et chronique, et le continuum que pourraient représenter les pancréatites aiguës récidivantes (PAR) ont toujours été difficiles à appréhender et ces difficultés ont généré de nombreux débats, en particulier entre l’école française et anglo-saxonne.
Dans les années soixante, en analysant les signes cliniques, les habitudes alimentaires, et les données radiologiques, bien que sommaires à l’époque, il avait été possible d’établir des corrélations entre l’histologie pancréatique et l’évolution de la maladie. La nécessité de différencier la pancréatite aiguë de la pancréatite chronique constituait un enjeu scientifique et médical dont le but était de préciser l’évolution des patients après une première poussée de PA. Un consortium d’experts, réunis à Marseille en 1963, avait proposé une première classification fondatrice, plus tard révisée en 1984 et 1988 (classification dite de Marseille-Rome) (4-6). Dans cette classification, Sarles et al. décrivaient d’une part les anomalies histologiques communément retrouvées dans la pancréatite chronique et définissaient d’autre part la PA et la PC en insistant sur le fait que dans la PC les lésions étaient la conséquence d’un processus continu, lié majoritairement à la consommation chronique d’alcool, ayant démarré avant les symptômes. La pancréatite aiguë en revanche, lorsqu’elle se résolvait et que le processus causal avait été éliminé (calculs biliaires par exemple), n’entraînait pas de passage à la chronicité. Ces résultats s’appuyaient sur de nombreux travaux de physiopathologie à une époque où la biochimie était reine et la génétique appliquée au pancréas n’existait pas encore.
En 1984 un consortium européen et américain publiait une autre classification, dite de Cambridge. Les auteurs incluaient dans les éléments diagnostiques, les données de la radiologie (TDM et CPRE) afin d’évaluer la sévérité de la PC, et par ailleurs, recommandaient de ne considérer que les états de pancréatites aiguës éventuellement répétitives et de PC en rejetant les états intermédiaires proposés par la classification de Marseille (7). On sait aujourd’hui que ces classifications sont aujourd’hui peu utiles à la prise en charge des patients, tant les chevauchements de présentations cliniques et l’hétérogénéité des atteintes sont importantes.
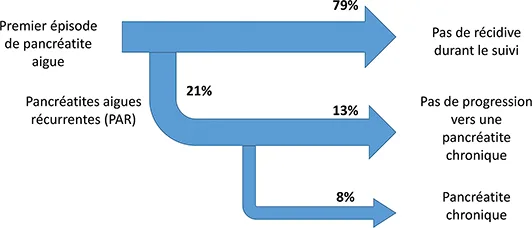
Quoiqu’il en soit ces travaux fondateurs ont permis une description anatomo-clinique, radiologique, et physiologique d’importance incontestable que même les avancées de la génétique n’ont pas altéré. Toutefois celle-ci et les développements de l’imagerie, source importante de nouveaux diagnostics, ont imposé de reconsidérer l’évolution des patients et de documenter le continuum entre PA, PAR et PC. Sankaran et al. dans une méta analyse publiée en 2019 sur la base de 14 études (excluant les études interventionnelles) et 8 492 patients, ont montré qu’après un premier épisode de PA, 21 % des patients présentaient des récidives (PAR), et 36 % développaient une PC. Le risque était d’autant plus élevé qu’il s’agissait d’hommes et qu’il y avait un alcoolisme chronique (8,9) (figure 1).

Figure 1 : modèle d’évolution après un premier épisode de pancréatite aiguë selon les résultats de Sankaran et al. et la revue de Petrov et al. (8,9
Whitcomb et al. ont ainsi synthétisé la définition de la PC dans un consensus international en 2016, comme étant « un syndrome fibro-inflammatoire pathologique du pancréas chez des individus présentant des facteurs de risque génétiques, environnementaux et/ ou autres, qui développent des réponses pathologiques persistantes à une atteinte ou un stress parenchymateux » (10).
Enfin, l’objectif d’une définition appropriée et utile de la PC est de permettre d’apporter aux patients l’approche thérapeutique la plus adaptée. Petrov et Yadav ont dans cette optique développé une approche holistique du traitement de la PC, incluant ses différents stades d’évolution, et des stratégies de prévention primaire, secondaire et tertiaire (9).
Diagnostic de la pancréatite chronique
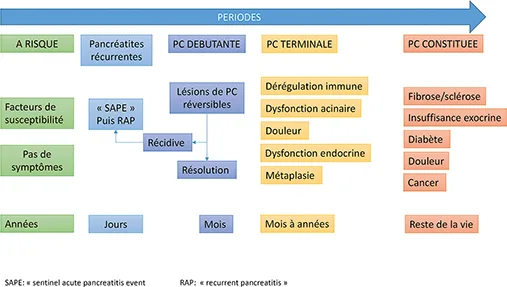
Le diagnostic de certitude de la PC repose sur l’obtention d’une preuve histologique représentée par les lésions majeures. Celles-ci regroupent une inflammation, une fibrose inter puis intra lobulaire, une perte de cellules acineuses et des ilots de Langerhans avec atrophie glandulaire, des calcifications parenchymateuses, des épaississements des parois canalaires associées une fibrose péri-ductale à l’origine de sténoses, et probablement d’altérations du flux et de la formation des calculs (11) (figure 2). La répartition de ces lésions dans le pancréas est hétérogène. Malheureusement en dehors des pancréatectomies et même avec l’apport de la ponction sous échoendoscopie, une histologie est rarement disponible (cf. chapitre ci-dessous). Enfin, le diagnostic étiologique est au moins aussi important que le diagnostic de PC lui-même pour déterminer un traitement, et l’histologie offre rarement une réponse en dehors des pancréatites auto immunes. Whitcomb et al. ont regroupé l’ensemble des facteurs de risques et étiologies de la PC, incluant les PAR et les PA sous la forme d’une classification dite « TIGAR-O ». Il s’agit d’un acronyme regroupant les 6 catégories de facteurs de risques/ étiologies incluant les causes toxiques/ métaboliques, idiopathiques, génétiques, auto-immunes et obstructives, et associé à un format de checklist destiné aux cliniciens en pratique quotidienne (12).

Figure 2 : proposition d’un modèle conceptuel de la PC selon Whitcomb et al. Le premier évènement pancréatique ou « SAPE » (Sentinel Acute Pancreatitis Event) peut évoluer vers une PAR puis une PC avérée (10
Le diagnostic de PC peut paraitre relativement aisé si l’on considère les phénomènes douloureux caractéristiques et que l’on s’appuie sur des éléments radiologiques comme les calcifications et les anomalies canalaires. Ainsi, dans leur revue épidémiologique NAPS2, les Américains ont retenu comme critères diagnostiques de PC, tous les patients ayant des anomalies radiologiques évocatrices (TDM, IRM, CPRE et EUS) (13).
Le diagnostic reste en revanche compliqué quand il n’y a pas de calcifications ou de lésions canalaires majeures. Jusque dans les années 90, la réalisation de tests fonctionnels était recommandée avec par exemple la mesure du débit sécrétoire et enzymatique après injection de sécrétine (14). Cependant ces tests sont tombés en désuétude étant donné leur complexité, et ne sont utilisés en pratique que les dosages de l’élastase fécale et de la stéatorrhée.
Le scanner constitue l’outil principal de dépistage de la PC et permet sur un simple temps sans injection de montrer la présence de calcifications intra-canalaires, avec une sensibilité intéressante pour les PC modérées et sévères. Il permet en outre sur les temps injectés, d’identifier les phénomènes inflammatoires chez les patients douloureux, les complications (vasculaires, pseudokystes…) et de faire suspecter un cancer pancréatique. En revanche sa sensibilité reste mauvaise pour la PC débutante.
La CPRE, avant qu’elle ne soit définitivement supplantée par l’IRM pour le diagnostic de PC, avait démontré une excellente sensibilité et une spécificité proche de 100 % (15). Les anomalies canalaires avaient été précisément décrites par le groupe de Cambridge en détaillant les mesures, irrégularités, sténoses et dilatations du canal de Wirsung et des branches collatérales observées dans la PC et en gradant leur sévérité selon la même classification (16).
L’IRM et en particulier la cholangio-pancréato IRM qui permet d’obtenir des images en 2 et 3 dimensions, constitue désormais la référence pour identifier les anomalies canalaires pancréatiques et permettre le diagnostic de PC. L’intérêt de l’IRM réside essentiellement dans le diagnostic des formes débutantes et sa spécificité pour les pancréatites aiguës auto immunes. Elle décrit en effet avec précision les anomalies canalaires comme le faisait la CPRE, ainsi que la présence de calculs, de pseudokystes ou encore le degré de fibrose sur les séquences en diffusion (17,18). Enfin elle peut être optimisée par l’injection de sécrétine afin de mieux analyser les anomalies des branches secondaires et les sténoses.
L’échoendoscopie est apparue dans les années 90 et s’est positionnée comme l’examen de choix pour le diagnostic des PC débutantes pour lesquelles le scanner et l’IRM manquaient de sensibilité. La classification de Rosemont a défini des critères majeurs et mineurs concernant l‘examen échoendoscopique du parenchyme pancréatique et des canaux (tableau 1). La présence de 2 critères majeurs ou d’un critère majeur et au moins 3 critères mineurs est en faveur d’un diagnostic de PC (19). Cependant, l’échoendoscopie reste un examen opérateur dépendant et sa reproductibilité pour l’évaluation des critères de PC chez des experts a un coefficient Kappa variant de 0,65 à 0,86 (20).
| Critères majeurs | Critères mineurs |
| Foyers hyper échogènes avec cône d’ombre | Irrégularité du canal de Wirsung |
| Calculs dans le canal de Wirsung | Dilatation des branches secondaires |
| Lobularité (aspect aréolaire) | Parois canalaires hyper échogènes |
| Foyers hyper échogènes sans cône d’ombre |
| Bandes fibreuses |
Tableau 1 : Critères de Rosemont pour le diagnostic échoendoscopique de la pancréatite chronique (19)
L’intérêt majeur de l’échoendoscopie pourrait être la ponction et l’obtention d’une preuve histologique, d’une orientation étiologique et d’une évaluation de la sévérité, à la lumière de la biopsie hépatique, et des résultats excellents de la ponction des masses pancréatiques. Cependant les résultats de la ponction, même de type « FNB », à l’aide d’une aiguille coupante et dans des mains expertes se sont avérés insuffisants et dangereux. Iglesias Garcia et al. ont proposé une étude prospective concernant l’évaluation de la ponction dans la pancréatite chronique débutante à l’aide d’une aiguille de FNB. L’étude a été interrompue au 11e patient devant l’impossibilité d’obtenir une carotte biopsique et la survenue d’une pancréatite aiguë. Seuls cinq cas permettaient de retrouver, en cytologie uniquement, des éléments inflammatoires et de la fibrose (21). Une des difficultés de la PC réside probablement dans le fait que les lésions ont une répartition très hétérogène dans le pancréas.
Causes environnementales et génétiques
Parmi les causes environnementales, nous nous limiterons à l’alcool et au tabac, qui restent les deux facteurs majeurs de la PC, les deux étant presque constamment associés. En effet, l’obésité, le type de régime alimentaire et les médicaments ou toxiques n’ont pas été retenus comme facteurs de risque de PC, leur rôle étant en revanche démontré pour les PA et le cancer du pancréas. Toutefois, les études initiales semblaient montrer que les régimes riches en protéines et pauvres en fibres étaient des facteurs aggravant de la sensibilité pancréatique à l’alcool (22).
L’alcoolisme chronique était donné pour responsable de 60 à 90 % des étiologies de la PC dans les premières études, avec comme caractéristiques, des durées d’intoxication de 6 à 12 ans et de consommations quotidiennes (150 à 175 g d’alcool/j) (23).
L’étude du NASP2 (24) a montré une évolution ces dernières années avec une répartition des étiologies dans laquelle l’alcool représente 44,5 %, les causes non alcooliques 26,9 % et les formes idiopathiques 28,6 %. Cependant, chez l’homme, l’alcool reste la principale étiologie dans 60 % des cas. Dans une méta-analyse de Samokhvalov et al. datant de 2015, une consommation supérieure à 100 g d’alcool par jour était associée à un RR de développer une PC de 6,29 (95 %CI : 3.04-13.02) (25). Il est enfin clairement admis que l’alcool augmente non seulement le risque de PC mais aussi la sensibilité pancréatique aux autres causes génétiques et environnementales (26).
Enfin, après un premier épisode de pancréatite aiguë alcoolique, le risque de progression vers une PC est élevé en l’absence de sevrage (estimé à 41 %) et plus réduit en cas d’obtention d’une abstinence (14 %) (27).
Concernant le tabac, le National Center for Health Statistics considérait en 2011, que ce facteur intervenait pour 25 % dans le risque de PC et que l’absence de sevrage aggravait la progression de la maladie (28). Le tabac à lui seul augmente ainsi le risque de développer une PC de 1,66 (29), ce qui confirme la nécessité d’obtenir un sevrage complet et définitif chez tous les patients atteints de PC.
La compréhension des mécanismes génétiques des pancréatites chroniques héréditaires a marqué un tournant dans la pancréatologie et a permis de sortir du schéma classique de la PC alcoolique. À ce jour, on connait en effet les gènes à l’origine d’une PC héréditaire, et ceux qui vont intervenir comme modulateurs d’autres facteurs de risques comme l’alcool. Les premiers, représentés par le gène PRRS1 codant pour le trypsinogène cationique et le gène SPINK 1 codant pour l’inhibiteur trypsique de Kazal, sont associés à une PC héréditaire et un risque de cancer pancréatique. Dans le cas de PRSS1, les deux principales mutations R122H et N29I sont responsable d’un gain de fonction aboutissant à une activation prématurée et permanente du trypsinogène en trypsine au sein même du pancréas. La PC héréditaire liée à PRSS1 se caractérise par un début de la maladie dans l’enfance (âge médian 10 ans), une pénétrance incomplète et surtout un risque de cancer pancréatique majeur. Il est frappant de voir que dans cette pathologique, à l’exception de l’âge des premiers symptômes et le risque de cancer, que les symptômes, complications et anomalies radiologiques sont strictement superposables à la PC alcoolique (30). D’autres gènes ont depuis été incriminés dans la PC, et vont intervenir soit comme facteur causal de PC comme CFTR, CPA1, ou comme facteur de susceptibilité de la PC alcoolique ou des PC idiopathiques comme CTRC, CEL, CASR. Enfin, les développements du séquençage haut débit ont permis d’étudier la prévalence de variants de ces gènes dans de grande population de patients atteint de PC idiopathique et alcoolique. Dans le travail de Zou et coll, 50,42 % des patients d’une cohorte de 1 061 patients atteints de PC alcoolique ou idiopathique étaient porteurs d’au moins un variant pathogène d’un des gènes connus, contre 5,94 % des contrôles.
Un autre point significatif et d’intérêt était que les patients porteurs d’un variant avaient déclaré leur PC à un âge plus jeune. Ces données montrent que nous aurons probablement encore d’autres avancées intéressantes dans la caractérisation des PC idiopathiques et le domaine des interactions génétique/ environnement de la PC (31).
Évolution de la PC et complications
Les données sur l’évolution de la PC ont connu d’importantes avancées. En effet, jusque dans les années 2000, l’histoire de la PC était calquée sur les descriptions de la PC alcoolique avec une phase de latence d’une quinzaine d’années, suivie d’une période douloureuse et de complications laissant progressivement place à l’insuffisance pancréatique exocrine puis endocrine. Les nouveaux concepts décrits précédemment ont conduit à proposer un modèle d’évolution intégrant l’ensemble des autres causes et facteurs de risques de PC, et dans lequel sont identifiées les premières manifestations qui peuvent être des PA inaugurales (ou « SAPE » pour Sentinel Acute Pancreatitis Event et des PA récidivantes (figure 3).

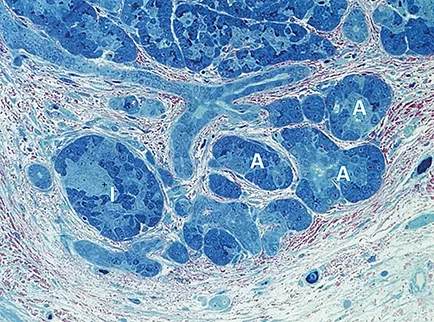
Figure 3 : Coupe histologique de PC montrant l’importance de la fibrose (rose), associée à une diminution des acinis (A) et ilots de Langherans (I)
La phase symptomatique de la PC en particulier alcoolique est jalonnée de complications bien connues, dont les sténoses biliaires, survenant dans 8 à 30 %, responsables de cholestase, voire de cirrhose biliaire secondaire, les pseudokystes qui compliquent 20 à 40 % des PC, les sténoses duodénales dans 5 % des PC (souvent secondaires à une dystrophie kystique sur pancréas aberrant) et les hémorragies digestives sur hypertension portale segmentaire ou sur lésions artérielles.
Il n’en reste pas moins que l’évolution terminale de la plupart des PC reste marquée par les conséquences de l’insuffisance pancréatique et de cancer pancréatique.
Diabète
Les données les plus récentes évaluant le risque de diabète au cours de la PC sont publiées dans une méta analyse portant sur 15 études et 8 970 patients dans laquelle 15 % des patients atteints de PC déclaraient un diabète dans les 36 mois après le diagnostic clinique de PC. La prévalence atteignait 33 % chez les patients suivis plus de 60 mois. Il est intéressant de noter dans ce travail que l’alcool ne semblait pas modifier le risque de diabète (32).
Cette revue comporte les données de la cohorte française publiées par Malka et al. en 2000 dans laquelle les patients avaient un suivi de 25 ans. Le risque cumulé de diabète après le début de la PC était de 83 % +/- 4 % et il était d’autant plus important qu’il y avait eu une pancréatectomie distale. Dans cette étude, le drainage pancréatique par CPRE ne réduisait pas le risque de diabète (33).
Insuffisance pancréatique exocrine
Elle est responsable d’une stéatorrhée, qui est probablement le symptôme, après la douleur, qui altère le plus la qualité de vie des patients atteints de PC. Près de 90 % des patients développeront une insuffisance pancréatique exocrine, traduisant l’extension de la fibrose pancréatique et la diminution du parenchyme fonctionnel. Il est admis depuis les travaux de DiMagno, que la stéatorrhée apparaît lorsque le seuil de 90 % de ce parenchyme est détruit. De nos jours, les tests fonctionnels comme les tubages duodénaux avec mesure des activités enzymatiques ont été délaissés. Seul le dosage
de la stéatorrhée sur trois jours et l’élastase fécale sont utilisés. Ce dernier, le plus facile à réaliser (un échantillon de selles) et le moins onéreux, est pathologique pour une valeur inférieure à 200 mg/g et témoigne d’une IPE sévère en dessous de 100 mg/g. La sensibilité et la spécificité de l’élastase fécale en comparaison avec les tests fonctionnels est de 77 et 88 % et de 96 et 88 % en comparaison avec le dosage de stéatorrhée (34).
Ostéoporose
L’insuffisance pancréatique exocrine est à l’origine d’une malabsorption et de carences nutritionnelles parmi lesquelles une malabsorption des graisses et des vitamines liposolubles dont la vitamine D. Depuis longtemps, il est connu que les patients atteints de PC souffrent de déficit en vitamine D et ont des altérations de la densité osseuse. Une méta analyse a évalué dans dix études d’ostéodensitométrie la prévalence de l’ostéopénie et de l’ostéoporose dans la PC en retenant comme un T-score entre -1,0 and -2,5 déviations standard pour la première et inférieur à 2,5 déviations standard pour la deuxième. La prévalence de l’ostéopathie (somme de l’ostéopénie et ostéoporose) était de 65 % et celle de l’ostéoporose de 23,4 % (35).
Les recommandations européennes préconisent ainsi chez les patients atteints de PC et surtout en cas d’antécédents de fractures, de surveiller régulièrement les taux sériques de vitamine D et le cas échéant de supplémenter (36).
Cancer pancréatique
Lorsque l’on analyse le risque ce cancer du pancréas, il faut séparer les formes ou le diagnostic de PC est récent (dans les deux ans précédant l’apparition du cancer) et qui correspond en général à une PC obstructive. Le risque cumulé estimé de cancer dans les PC, en particulier alcoolique est de 5 %. Il est en revanche majeur dans les formes à début précoce, et en particulier les PC héréditaires où Lowenfels et al. avaient décrit un risque cumulé de 40 %, atteignant 70 % chez les hommes et fumeurs (37). Les études plus récentes semblent toutefois indiquer une incidence moindre (7 à 23 %). Quelle que soit l’étiologie, la particularité du cancer survenant sur une PC est la difficulté du diagnostic et la quasi-impossibilité du dépistage, en particulier dans les formes calcifiées.
Conclusions
Le diagnostic de pancréatite chronique, bien que facile dans les formes évoluées, peut s’avérer complexe dans les formes débutantes. L’absence de preuve histologique, la difficulté d’évaluer la fonction exocrine, et l’hétérogénéité de la maladie, font que près de 50 ans après les premiers grands travaux de classifications, il reste difficile d’obtenir une définition précise de la maladie. Les progrès de la génétique et de l’imagerie ont largement contribué à mieux la comprendre et l’identifier. En dehors de la prise en charge des complications propres de la PC, le sevrage de l’alcool et du tabac est indispensable, comme le dépistage du cancer pancréatique dans les formes héréditaires.
Références bibliographiques
- Steer ML, Waxman I, Freedman Chronic pancreatitis. N Engl J Med. 1 juin 1995;332(22):1482-90.
- Etemad B, Whitcomb Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology. févr 2001;120(3):682-707.
- Xiao AY, Tan MLY, Wu LM, Asrani VM, Windsor JA, Yadav D, et al. Global incidence and mortality of pancreatic diseases: a systematic review, meta-analysis, and meta-regression of population-based cohort studies. Lancet Gastroenterol Hepatol. sept 2016;1(1):45-55.
- Sarles H. Proposal adopted unanimously by the participants of the Symposium, Bibliotheca Gastroenterologica. 1965;7-8.
- Singer MV, Gyr K, Sarles Revised classification of pancreatitis. Report of the Second International Symposium on the Classification of Pancreatitis in Marseille, France, March 28-30, 1984. Gastroenterology. sept 1985;89(3):683-5.
- Sarles H, Adler G, Dani R, Frey C, Gullo L, Harada H, et The pancreatitis classification of Marseilles-Rome 1988. Scand J Gastroenterol. août 1989;24(6):641-2.
- Sarner M, Cotton Classification of pancreatitis. Gut. juill 1984;25(7):756-9.
- Sankaran SJ, Xiao AY, Wu LM, Windsor JA, Forsmark CE, Petrov MS. Frequency of progression from acute to chronic pancreatitis and risk factors: a meta-analysis. Gastroenterology. nov 2015;149(6):1490-1500.e1.
- Petrov MS, Yadav D. Global epidemiology and holistic prevention of Nat Rev Gastroenterol Hepatol. mars 2019;16(3):175-84.
- Whitcomb DC, Frulloni L, Garg P, Greer JB, Schneider A, Yadav D, et al. Chronic pancreatitis: An international draft consensus proposal for a new mechanistic Pancreatology. mars 2016;16(2):218-24.
- Klöppel G, Detlefsen S, Feyerabend B. Fibrosis of the pancreas: the initial tissue damage and the resulting pattern. Virchows Arch Int J juill 2004;445(1):1-8.
- Whitcomb DC, North American Pancreatitis Study Group. Pancreatitis: TIGAR-O Version 2 Risk/Etiology Checklist With Topic Reviews, Updates, and Use Primers. Clin Transl Gastroenterol. juin 2019;10(6):e00027.
- Conwell DL, Banks PA, Sandhu BS, Sherman S, Al-Kaade S, Gardner TB, et al. Validation of Demographics, Etiology, and Risk Factors for Chronic Pancreatitis in the USA: A Report of the North American Pancreas Study (NAPS) Group. Dig Dis Sci. août 2017;62(8):2133-40.
- Homma T, Harada H, Koizumi M. Diagnostic criteria for chronic pancreatitis by the Japan Pancreas Society. Pancreas. juill 1997;15(1):14-5.
- Caletti G, Brocchi E, Agostini D, Balduzzi A, Bolondi L, Labò G. Sensitivity of endoscopic retrograde pancreatography in chronic Br J Surg. sept 1982;69(9):507-9.
- Axon AT, Classen M, Cotton PB, Cremer M, Freeny PC, Lees Pancreatography in chronic pancreatitis: international definitions. Gut. oct 1984;25(10):1107-12.
- Choueiri NE, Balci NC, Alkaade S, Burton FR. Advanced imaging of chronic pancreatitis. Curr Gastroenterol Rep. avr 2010;12(2):114-20.
- Hansen TM, Nilsson M, Gram M, Frøkjær JB. Morphological and functional evaluation of chronic pancreatitis with magnetic resonance imaging. World J Gastroenterol. 14 nov 2013;19(42):7241-6.
- Catalano MF, Sahai A, Levy M, Romagnuolo J, Wiersema M, Brugge W, et al. EUS-based criteria for the diagnosis of chronic pancreatitis: the Rosemont Gastrointest Endosc. juin 2009;69(7):1251-61.
- Lieb JG, Palma DT, Garvan CW, Leblanc JK, Romagnuolo J, Farrell JJ, et Intraobserver agreement among endosonographers for endoscopic ultrasound features of chronic pancreatitis: a blinded multicenter study. Pancreas. mars 2011;40(2):177-80.
- Iglesias García J, Lariño-Noia J, Abdulkader Nallib I, Lindkvist B, Domínguez-Muñoz Endoscopic ultrasound (EUS) guided fine needle biopsy (FNB) with the ProcoreTMneedle provides inadequate material for the histological diagnosis of early chronic pancreatitis. Rev Espanola Enfermedades Dig Organo Of Soc Espanola Patol Dig. août 2018;110(8):510-4.
- Durbec JP, Sarles H. Multicenter survey of the etiology of pancreatic diseases. Relationship between the relative risk of developing chronic pancreaitis and alcohol, protein and lipid consumption. Digestion. 1978;18(5-6):337-50.
- Sarles H, Sahel J, Staub J, Bourry J, Laugier R. Chronic pancreatitis. In: The Exocrine pancreas. W.B.Saunders; 1979. p. 402-39.
- Coté GA, Yadav D, Slivka A, Hawes RH, Anderson MA, Burton FR, et al. Alcohol and smoking as risk factors in an epidemiology study of patients with chronic pancreatitis. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. mars 2011;9(3):266-73; quiz e27.
- Samokhvalov AV, Rehm J, Roerecke M. Alcohol Consumption as a Risk Factor for Acute and Chronic Pancreatitis: A Systematic Review and a Series of Meta-analyses. EBioMedicine. déc 2015;2(12):1996-2002.
- Pandol SJ, Lugea A, Mareninova OA, Smoot D, Gorelick FS, Gukovskaya AS, et Investigating the pathobiology of alcoholic pancreatitis. Alcohol Clin Exp Res. mai 2011;35(5):830-7.
- Takeyama Long-term prognosis of acute pancreatitis in Japan. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. nov 2009;7(11 Suppl):S15-17.
- National Center for Health Statistics (US). Health, United States, 2011: With Special Feature on Socioeconomic Status and Health [Internet]. Hyattsville (MD): National Center for Health Statistics (US); 2012 [cité 27 oct 2021]. (Health, United States). Disponible sur: http://www.ncbi.nlm.gov/books/NBK98752/
- Alsamarrai A, Das SLM, Windsor JA, Petrov MS. Factors that affect risk for pancreatic disease in the general population: a systematic review and meta-analysis of prospective cohort studies. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. oct 2014;12(10):1635-1644. e5; quiz e103.
- Rebours V, Boutron-Ruault M-C, Schnee M, Férec C, Le Maréchal C, Hentic O, et al. The natural history of hereditary pancreatitis: a national Gut. janv 2009;58(1):97-103.
- Zou W-B, Tang X-Y, Zhou D-Z, Qian Y-Y, Hu L-H, Yu F-F, et al. SPINK1, PRSS1, CTRC, and CFTR Genotypes Influence Disease Onset and Clinical Outcomes in Chronic Pancreatitis. Clin Transl Gastroenterol. 12 nov 2018;9(11):204.
- Zhu X, Liu D, Wei Q, Lin H, Zhi M, Chen Y, et al. New-Onset Diabetes Mellitus After Chronic Pancreatitis Diagnosis: A Systematic Review and Meta-analysis. Pancreas. août 2019;48(7):868-75.
- Malka D, Hammel P, Sauvanet A, Rufat P, O’Toole D, Bardet P, et al. Risk factors for diabetes mellitus in chronic Gastroenterology. nov 2000;119(5):1324-32.
- Shandro BM, Ritehnia J, Chen J, Nagarajah R, Poullis The investigation and management of pancreatic exocrine insufficiency: A retrospective cohort study. Clin Med. nov 2020;20(6):535-40.
- Duggan SN, Smyth ND, Murphy A, Macnaughton D, O’Keefe SJD, Conlon KC. High prevalence of osteoporosis in patients with chronic pancreatitis: a systematic review and meta-analysis. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. févr 2014;12(2):219-28.
- Löhr JM, Dominguez-Munoz E, Rosendahl J, Besselink M, Mayerle J, Lerch MM, et al. United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis (HaPanEU). United Eur Gastroenterol J. mars 2017;5(2):153-99.
- Lowenfels AB, Maisonneuve P, DiMagno EP, Elitsur Y, Gates LK, Perrault J, et al. Hereditary pancreatitis and the risk of pancreatic International Hereditary Pancreatitis Study Group. J Natl Cancer Inst. 19 mars 1997;89(6):442-6.