Liens d’intérêt
Viatris, Danone
Mots-clés
Syndrome de l’intestin irritable à diarrhée prédominante, diarrhée fonctionnelle, traitement
Abréviations
SII-D : syndrome de l’intestin irritable à diarrhée prédominante ;
DF : diarrhée fonctionnelle ;
SIBO : small intestinal bacterial overgrowth ;
FODMAPs : Fructo Olido Di Monosacchrides And Polyols
Introduction
Les syndromes fonctionnels intestinaux, dorénavant appelés désordres de l’axe cerveau-intestin, sont des pathologies chroniques caractérisées par des symptômes persistants ou récurrents. Les deux syndromes caractérisés par une diarrhée sont le syndrome de l’intestin irritable à diarrhée prédominante (SII-D) et la diarrhée fonctionnelle (DF) (1). Selon les critères de Rome IV, le signe clinique permettant de différencier le SII-D de la DF est la présence et la fréquence d’une douleur abdominale (tableau 1). Au cours du SII-D, la douleur abdominale doit être présente au moins 1 jour par semaine durant les 3 derniers mois. Au cours de la DF, la douleur peut être présente mais ne doit pas être le symptôme principal. Ces deux syndromes peuvent être considérés comme faisant partie d’un continuum, il n’est pas toujours facile de les différencier. Une étude épidémiologique récente a montré que la prévalence de la DF était de 4,7 %, celle du SII-D de 1,2 % (2). Bien que ces 2 syndromes soient fréquents, de nombreuses incertitudes persistent quant aux stratégies diagnostiques et thérapeutiques les plus pertinentes et les plus efficaces. Sous l’égide de la société européenne de neuro-gastroentérologie et de motricité et de la société européenne de gastroentérologie, un panel de 30 experts a donc répondu à 31 questions sur les stratégies diagnostiques et le traitement de ces 2 syndromes (3).
Tableau 1 : Critère de Rome IV pour le diagnostic du SII-D et de la DF
| Critères diagnostiques du SII-D | Critères diagnostiques de la DF |
| 1. Douleur abdominale récidivante, au moins 1 jour par mois durant les 3 derniers mois associée à au moins 2 des critères suivants : a. Associée à la défécation b. Associée à une modification de la consistance des selles c. Associée à une modification de la consistance des selles selon l’échelle de Bristol : > 25 % de selles Bristol 6 ou 7 et < 25 % de Bristol 1 ou 2 | 1. Selles molles, pâteuses ou liquides, sans douleur abdominale prédominante, survenant > 25 % des selles. |
| 2. Critères remplis pendant les 3 derniers mois et apparition des symptômes au moins 6 mois avant le diagnostic |
| 3. Les critères diagnostiques du SII-D doivent être absents. |
|
| 2. Critères remplis pendant les 3 derniers mois et apparition des symptômes au moins 6 mois avant le diagnostic | |
Diagnostic clinique
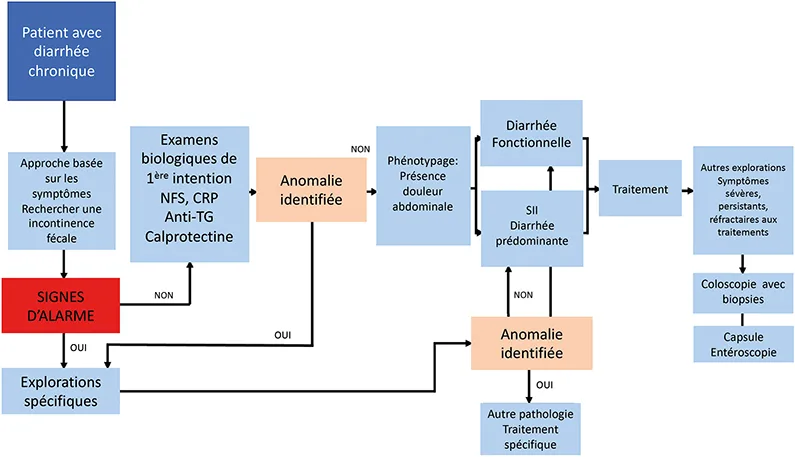
Le SII-D et la DF sont deux syndromes qui se chevauchent chez 27 % des patients environ, seule l’intensité de la douleur, qui n’est pas au premier plan au cours de la DF, les différencie (accord 96 %). L’impériosité fécale est plus fréquente au cours du SII-D (4). Les niveaux de stress, d’anxiété, de dépression ou de troubles du sommeil sont similaires. Il est recommandé de faire un diagnostic positif, basé sur les symptômes, et non de faire un diagnostic d’élimination basé sur une série d’examens complémentaires plus ou moins sophistiqués (accord 81 %). La recherche des signes d’alarme (perte de poids involontaire, selles nocturnes, ténesme, rectorragies, diarrhée de volume élevé, nombre très élevé de selles, signes de dénutrition, antécédents familiaux de cancer colo-rectal) est indispensable. La présence d’un ou plusieurs de ces signes d’alarme nécessite de réaliser des examens morphologiques rapidement (5). Les causes de diarrhée chronique sont très nombreuses, dans certains cas il faudra aller plus loin dans les explorations selon les données de l’interrogatoire.
Les facteurs psycho-sociaux sont fréquents au cours du SII-D, il y a peu de données au cours de la DF (accord 100 %). Au cours du SII, somatisation et catastrophismes sont les deux anomalies les plus fréquentes (5). Une somatisation excessive peut expliquer les manifestations extra-digestives (symptômes urinaires ou sexuels, céphalées, fatigue) souvent retrouvées lors de l’interrogatoire (6). Une personnalité dépressive est plus fréquente au cours du SII-D que dans les autres formes cliniques de SII (7). Il y a peu de données chez les patients avec DF, mais une personnalité dépressive semble aussi plus fréquente (8).
Au cours de ces deux syndromes, il faut rechercher une incontinence anale lors de l’interrogatoire (pertes de selles/gaz, port de protection) (accord 96 %). L’incontinence anale touche entre 5 et 10 % de la population générale selon les études, 5,1 % de la population adulte dans la région Rhône- Alpes (9). Elle est souvent sous-estimée car peu déclarée spontanément par le patient et peu recherchée systématiquement par le praticien. Tant au cours du SII-D que de la DF, une incontinence anale, plus ou moins intense, serait présente chez près d’un patient sur 2 (10). Il est probable que l’incontinence augmente la sévérité des symptômes même si cela n’a jamais été quantifié ; il est important de la prendre en charge de manière adaptée.
Examens complémentaires
En l’absence de signes d’alarme, les experts recommandent de faire de manière systématique une NFS-plaquettes, un dosage de la CRP et une sérologie de la maladie cœliaque (accord 96 %). La NFS a pour but de rechercher une anémie ou une hyperleucocytose qui, si elles sont présentes, nécessiteront des explorations complémentaires. Chez des patients avec une diarrhée et ayant une CRP <5 mg/L, le risque d’avoir une maladie inflammatoire intestinale est <1 % (11). Le dosage de la vitesse de sédimentation ne doit pas être effectué (11). De nombreuses études cas-contrôles et plusieurs méta-analyses ont confirmé l’intérêt, tant sur le plan clinique que médico-économique, du dosage des anticorps anti-transglutaminase de type IgA avec une positivité qui varie entre 2,1 et 5,2 % (12). Le dosage n’a pas d’intérêt si le patient suit déjà un régime sans gluten. Il doit être associé au dosage pondéral des IgA pour éliminer un déficit sélectif en IgA. Dans ce cas, le dosage des anticorps de type IgG est nécessaire. Le dosage systématique de la TSH n’est pas nécessaire, il ne sera effectué que si des signes cliniques évocateurs d’hyperthyroïdie sont présents (1). Les dosages d’anticorps anti-vinculine ou d’anti-zonuline, deux protéines impliquées dans le contrôle de la perméabilité intestinale, ne sont pas utiles en pratique courante malgré quelques études préliminaires ; leur intérêt doit être validé dans des études à grande échelle.
Il n’est pas recommandé de faire de manière systématique une coproculture et un examen parasitologique des selles (accord 96 %). En dehors d’un contexte évocateur (migrants, séjours répétés en zone endémique, eau de boisson de mauvaise qualité), des parasites sont retrouvés chez moins de 2 % des patients (13). Le dosage de la calprotectine fécale, une protéine soluble des polynucléaires neutrophiles marqueur d’une inflammation digestive, est recommandé au cours du SII-D et de la DF. Une valeur comprise entre 100 et 164 μg/g de selles identifie correctement 64 % des patients ayant une pathologie organique (sensibilité 0,64 ; IC 95 % : 0,49-0,77) ; si le dosage est inférieur à 100 μg/g de selles, cela permet d’identifier 90 % des patients n’ayant pas de pathologie organique (spécificité 0,9, IC 95 % : 0,75-0,86). Le seuil de 50 μg/g de selles augmente la sensibilité à 0,81, sans diminution majeure de spécificité (0,87) (12). Une valeur normale de calprotectine fécale permet d’éliminer une pathologie organique et ne nécessite pas de réaliser des endoscopies ; une calprotectine élevée oriente vers une atteinte inflammatoire digestive, sans préjuger de son étiologie, et nécessite de réaliser des explorations complémentaires…
La réalisation d’une coloscopie est utile pour éliminer une pathologie pouvant entraîner une diarrhée comme une maladie inflammatoire intestinale, une colite microscopique ou un cancer colo-rectal. Les experts recommandent de la faire systématiquement chez les patients ayant des signes cliniques d’alarme tels que décrits plus hauts et dans le cadre d’un éventuel programme de dépistage du cancer colo-rectal (accord 96 %). La majorité des lésions dépistés lors d’une éventuelle coloscopie (adénome, angiodysplasie) ne sont pas la cause de la diarrhée (14). Des biopsies coliques étagées, au minimum côlon droit et côlon gauche et au moins 2 par segments, doivent être réalisées chez des patients ayant une coloscopie (accord 88 %) dans le but d’éliminer une colite microscopique (15). L’intérêt des biopsies iléales systématiques n’est pas précisé par les experts. Dans une méta-analyse récente, une colite microscopique est retrouvée chez 9,8 % (IC 95 % : 4.4 %-17.1 %) des patients ayant un SII-D (16). Elle survient préférentiellement chez la femme et l’âge moyen au diagnostic est d’environ 60 ans. Dans le sous-groupe des patients ayant des symptômes sévères et/ou réfractaires aux traitements habituels et si les examens morphologiques (coloscopie, imagerie de coupe) sont normaux, les experts recommandent de réaliser un examen par capsule vidéo-capsule du grêle (accord 81 %). Dans une étude menée chez 151 patients avec un SII-D réfractaire, chez 30 % des patients il existait des modifications minimes de la muqueuse (érosions, pétéchies, ulcérations superficielles) dont l’imputabilité n’est pas certaine (17). Dans une autre étude menée chez 22 patients, la vidéo capsule a permis de rectifier le diagnostic vers une maladie cœliaque (18 %) ou une maladie de Crohn (36 %) (18). Chez les patients ayant une anomalie à la vidéo-capsule, une entéroscopie peut être réalisée pour conforter le diagnostic (accord 85 %).
La mesure du temps de transit colique avec des marqueurs radio-opaques chez ces patients n’est pas recommandée (accord 92 %). De même, il n’est pas recommandé de réaliser des tests respiratoires pour dépister la malabsorption de sucres (lactose, fructose). Dans une méta-analyse portant sur 2 008 patients, la fréquence d’une malabsorption du lactose n’était pas différente entre les patients ayant un SII et les sujets contrôles (19). Les résultats des études testant l’efficacité d’un régime sans lactose sur les symptômes sont discordants. Les capacités d’absorption du fructose par l’intestin grêle dans la population générale ne sont pas connues, les résultats des quelques études testant l’intérêt diagnostique du test respiratoire au fructose au cours de la dyspepsie et du SII ne sont pas contributifs (20). Le test respiratoire au sorbitol, un sucre non absorbé au niveau de l’intestin grêle, n’a aucun intérêt.
Il faut dépister un syndrome de malabsorption des acides biliaires qui peut entraîner une diarrhée (accord 93 %). Le test d’absorption de l’acide homo-taurocholique marqué (SeHCAT) est le test le plus communément utilisé dans la littérature. Le dosage d’un biomarqueur sérique, l’acide 70-OH-4-cholesten-3-one ou C4 un précurseur des acides biliaires, a aussi été proposé. La prévalence d’un syndrome de malabsorption des acides biliaires est de 28 % (CI 95 % : 23-34 %) chez des patients SII-D (21). Cependant aucun de ces deux tests n’est disponible en France, seul un traitement d’épreuve par un chélateur des acides biliaires, la colestyramine, permettra de poser un diagnostic positif (voir paragraphe traitement).
La réalisation de tests respiratoires pour rechercher une colonisation bactérienne du grêle, plus communément appelée SIBO (small intestinal bacterial overgrowth) actuellement, ne doit pas être systématique mais uniquement réservé aux patients ayant une pathologie associée favorisant l’apparition d’un SIBO comme un trouble de la motricité gastro-intestinale, un montage chirurgical favorisant (by-pass gastrique), une hypochlorhydrie, un déficit immunitaire ou des signes de malabsorption (accord 96 %). Le test respiratoire au lactulose ne doit pas être réalisé pour rechercher un SIBO. Le lactulose n’est pas absorbé par l’intestin grêle et par son pouvoir osmotique il peut accélérer le transit intestinal. Un test respiratoire positif peut simplement refléter l’arrivée du lactulose dans le colon. Le test respiratoire au glucose est la méthode la plus sensible. Une méta-analyse de 24 études, incluant 2 698 patients, a montré que le test respiratoire au glucose était positif chez 25 % des patients (IC 95 % : 19 %-32 %). Cependant ces études étaient très hétérogènes sur le plan méthodologique, notamment sur le seuil d’élévation de l’hydrogène permettant de définir un test positif, et ce chiffre de 25 % est peut-être surestimé (22). Une autre revue de la littérature confirmait que ces études sont très hétérogènes (23). Il y a peut-être une plus grande fréquence du SIBO au cours du SII, mais cela doit être confirmé par des études de bonne qualité prenant en compte les habitudes alimentaires et les traitements associés, en particulier les IPP. Dans cette mise au point, les experts ne parlent pas de la mesure du méthane dans l’air expiré. Une méta-analyse récente (24), a montré qu’il n’y avait pas de différence de tests au méthane positif entre les patients SII et les sujets contrôles (RR = 1,2 ; IC 95 % : 0,8-1,7 ; P = 0,37). La production de méthane, due à la présence de la bactérie Methanobrevibacter smithii, est associée à un ralentissement du transit digestif.
Les experts, comme la SNFGE et d’autres sociétés savantes, sont contre la réalisation de tests explorant le microbiote (accord 100 %). Certes il existe une dysbiose au cours du SII, mais la signification clinique de ces anomalies est toujours inconnue et il n’y a aucune étude clinique permettant de montrer que les résultats de ces tests débouchent sur un traitement spécifique et améliorent les patients. Une étude récente (25) a montré qu’une bactérie de la famille des spirochètes, Brachyspira, était plus souvent retrouvée chez des patients ayant un SII-D. Ce résultat doit être confirmé par d’autres études avant d’envisager un traitement par métronidazole qui est l’antibiotique le plus efficace sur ces bactéries.
Traitements
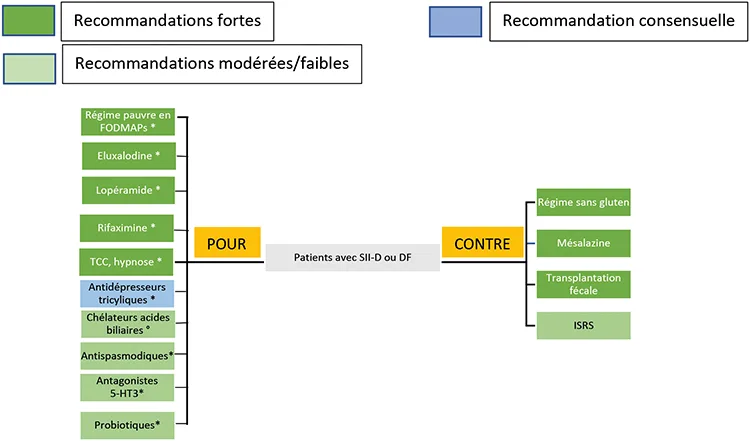
L’utilisation d’antispasmodiques au cours du SII-D est recommandé en première intention, il n’y a aucune donnée permettant de les utiliser au cours de la DF (accord 96 %). Les antispasmodiques peuvent améliorer la douleur abdominale en diminuant les contractions musculaires. Leur profil de tolérance est bon (26). Ces études testant l’efficacité des antispasmodiques sont anciennes, les effectifs étaient souvent faibles et les critères de jugement assez loin des standards actuels. L’efficacité de l’huile de menthe poivrée a été démontrée dans plusieurs essais ne répondant pas aux critères actuels comme pour les autres antispasmodiques et 2 méta-analyses (27, 28). Une étude récente très bien menée avec des critères de jugement rigoureux n’a pas montré d’efficacité de l’huile de menthe poivrée, que ce soit une forme à libération intestinale ou une autre à libération iléo-colique, par rapport au placebo sur le critère principal de jugement qui était un score global. Par rapport au placebo, la forme à libération intestinale diminuait significativement certains critères secondaires comme l’inconfort abdominal, la douleur abdominale et le score de sévérité du SII (IBS-SS) (29). Une méta-analyse de 8 essais randomisés testant l’efficacité de la mébévérine n’a pas montré d’efficacité significative de cette molécule (30). L’otilonium bromide et l’hyoscine butylbromide ont montré une efficacité dans des méta-analyses, ils ne sont pas disponibles en France. L’efficacité du pinaverium bromide, un inhibiteur des canaux calciques, a été montrée dans une large étude randomisée chinoise (31). Enfin le citrate d’alvérine a été réévalué avec des critères stricts et l’efficacité a été confirmée par rapport au placebo (32).
Les experts se prononcent en faveur du lopéramide (accord 89 %) pour le traitement des troubles du transit chez les patients SII-D ou ayant une DF. Le lopéramide diminue significativement la fréquence des selles, il n’a aucun effet sur la douleur abdominale (33). La diosmectite est dans la classe des absorbants ; il n’y a aucune étude permettant de recommander son utilisation sur le long terme. Une association de xyloglucan et xylo- oligosaccharides, qui agit en formant un film sur la paroi intestinale, a montré une efficacité supérieure au placebo chez les patients ayant un SII-D et également une amélioration significative de la consistance des selles (34). Aucune étude n’a montré une efficacité du racécadotril sur le long terme, tant au cours du SII-D que de la DF.
L’utilisation de la rifaximine est recommandée chez les patients SII-D, même si le gain thérapeutique par rapport au placebo est faible (accord 96 %). Il n’y a aucune donnée au cours de la DF. La rifaximine est un antibiotique non absorbé par la muqueuse digestive qui agit par un effet antibiotique, eubiotique (c’est-à-dire favorise la croissance des bactéries commensales) et anti-inflammatoire. Deux études randomisées de phase 3 contre placebo ont montré que la rifaximine (550 mg x 3 par jour, 2 semaines) améliorait significativement les patients ayant un SII non-constipation prédominante (40,8 % vs. 31,7 %, p < 0,001) (35). À 18 semaines, 64 % des patients répondeurs rechutaient. Les rechuteurs étaient à nouveau randomisés et après deux cures successives de rifaximine toutes les 12 semaines le taux de répondeur était plus élevé que dans le groupe placebo (38 % vs. 31 % ; p = 0,018) (36). Le nombre de patients à traiter pour en guérir 1 (NNT) était de 9. La rifaximine n’a pas l’AMM en France dans le traitement du SII quelle que soit la forme clinique.
L’utilisation de probiotiques est recommandée car ils peuvent améliorer les symptômes et la diarrhée chez certains patients ayant un SII-D, il n’y a aucune donnée au cours de la DF (accord 93 %). Deux méta-analyses ont montré que les probiotiques amélioraient les symptômes, évalués de manière globale au cours du SII, sans améliorer le symptôme diarrhée de manière significative (37, 38). Depuis la publication de ces méta-analyses, 3 études n’ont pas montré d’efficacité des probiotiques au cours du SII-D alors que 4 autres études bien menées avec des effectifs de plus de 100 patients ont montré des résultats positifs pour l’association des souches Lactobacilus DDS1 et bifidobacterium lactis UABIa-12 (39), pour Clostridium butirycum (40), pour un mélange de 8 souches associé à un régime pauvre en FODMAPs (41) et pour une souche de bifidobacterium bifidum MIMBb75 inactivée par la chaleur (42).
Les experts sont CONTRE la réalisation d’une transplantation fécale chez des patients SII-D ou ayant une DF (accord 100 %). Globalement les études testant l’efficacité de la transplantation fécale au cours du SII sont négatifs, comme l’a confirmé une méta-analyse (RR = 0,93 ; IC 95 % : 0,50-1,75) (43) ; la majorité des patients inclus étaient SII-D ou M. Cependant, une étude randomisée récente éliminant de nombreux biais car utilisant un seul donneur avec un index de dysbiose normal et une signature bactérienne favorable a rapporté des résultats positifs (44). Des études complémentaires sont donc nécessaires.
Il est recommandé de NE PAS utiliser la mésalazine chez des patients ayant un SII ou une DF (accord 93 %). Deux études randomisées contre placebo de très bonne qualité menées chez des patients souffrant d’ un SII ou d’un SII-D ont montré que la mésalazine n’était pas plus efficace que le placebo (45, 46). Dans le sous-groupe des patients ayant un SII-D post-infectieux, la mésalazine pourrait avoir un effet positif (46), mais cela doit être confirmé sur des effectifs plus importants.
L’utilisation de chélateurs d’acide biliaire est recommandée chez des patients ayant une malabsorption des sels biliaires. En l’absence de tests diagnostiques, ce qui est le cas en France, il faut faire un traitement d’épreuve par un chélateur des sels biliaires (accord 93 %). En France, seule la colestyramine est disponible. La dose est variable selon les symptômes (4 à 12 g/j), le patient doit être prévenu de respecter un délai suffisant (environ 2 h) entre la prise de colestyramine et la prise d’autres médicaments.
L’utilisation de l’éluxadoline est recommandée dans le traitement du SII-D, il n’y a aucune donnée au cours de la DF (accord 96 %). L’éluxadoline est un agoniste de récepteurs opiacés ayant montré une efficacité au cours du SII-D (47). Des études post-marketings ont rapporté un risque de pancréatite aiguë et quelques décès. L’éluxadoline ne sera probablement jamais commercialisée en France.
Chez les patients SII-D, les antagonistes 5-HT3 peuvent être utilisés ; il n’y a pas de données au cours de la DF (accord 96 %). La stimulation des récepteurs 5-HT3 par la sérotonine sur les ganglions parasympathiques entraine des contractions digestives et une sécrétion intestinale. Les anti- 5HT3, les -sétrons, en bloquant l’action de la sérotonine pourraient avoir un effet sur les symptômes des patients. Parmi les différents anti-5HT3 testés au cours du SII (ondansétron, alosétron, ramisétron), seul l’ondansétron est disponible en France. Deux études randomisées contre placebo chez des patients SII-D ont montré une efficacité significative de l’ondansétron sur le symptôme diarrhée mais pas sur la douleur abdominale (48, 49). L’ondansétron pourrait avoir un effet bénéfique au cours de la DF, il n’y a aucune donnée rapportée. L’ondansétron n’a pas l’AMM dans l’indication SII-D.
La prescription d’un régime pauvre en FODMAPs durant 4 à 6 semaines au cours du SII-D est recommandé lorsque les autres traitements ont échoué ; il n’y a aucune donnée pour le prescrire au cours de la DF (accord 100 %). Les FODMAPs (Fructo, Oligo, Di, Monosaccharides And Polyols) sont des sucres peu absorbés par l’intestin grêle où ils vont agir par leur pourvoir osmotique et qui sont fermentés dans le côlon générant des symptômes tels que ballonnement, douleur, gaz, diarrhée. Trois méta-analyses (50-52) ont montré qu’un régime pauvre en FODMAPs améliorait les symptômes au cours du SII quelle que soit la forme clinique, y compris le SII-D. La quasi-totalité des études testaient l’efficacité du régime strict sur une période de 4 à 6 semaines. Si le patient répond au régime, il est recommandé de proposer une réintroduction des aliments de manière progressive et pragmatique compte tenu des difficultés à suivre un régime strict durant une période prolongée. Une étude randomisée a montré qu’un régime pauvre en FODMAPs adapté au cas par cas était plus efficace que des recommandations diététiques standards (53). Le seuil de FODMAPs toléré ou tolérable varie selon chaque patient, c’est donc à lui d’adapter son régime et il ne peut y avoir de règles strictes (54). Sur le long terme, l’efficacité du régime se maintient. Une prise en charge par une diététicienne peut être utile.
Les experts NE recommandent PAS un régime sans gluten chez les patients SII-D, il n’y a pas de données au cours de la DF (accord 100 %). L’efficacité d’une restriction en gluten au cours du SII-D n’est pas clair. Certes deux études ont rapporté des résultats positifs, mais une méta-analyse ne permettait pas de montrer une efficacité d’un régime sans gluten au cours du SII-D (RR = 0,42 ; IC 95 % : 0,11-1,55) (50). Il est plus probable que l’efficacité éventuel d’un régime sans gluten, ou pauvre en gluten, est davantage lié à une diminution des FODMAPs associés au gluten qu’à une diminution du gluten (55).

Figure 1 : Approche diagnostique chez les patients ayant un SII-D ou une DF

Figure 2 : Synthèse des recommandations thérapeutiques des experts
*Absence de données ou données insufisantes pour la DF ; ° chez des patients ayant une malabsorption prouvée des acides bilaires ou bien comme test thérapeutique chez des patients ayant une diarrhée chronique sans possibilité de rechercher une malabsorption des acides biliaires.
Les traitements alternatifs à visée psychologique sont efficaces au cours du SII-D, il n’y a aucune donnée au cours de la DF (accord 89 %). La physiopathologie du SII est multifactorielle, les facteurs psychologiques peuvent avoir un rôle dans l’apparition ou l’aggravation des symptômes. En particulier la présence d’un ou plusieurs traits psychologiques comme la peur des symptômes, le catastrophisme, des biais attentionnels, une hypervigilance, une somatisation ou une sensibilité au stress est associée à des symptômes plus sévères ou un pronostic plus péjoratif (56). Les techniques de relaxation comme l’hypnose et les thérapies cognitivo-comportementales sont plus efficaces que des traitements standards (57), avec un nombre de patients à traiter pour en améliorer 1 égal à 4. Dans ces études, les patients SII-D représentaient entre 30 et 50 % des patients inclus mais aucune ne rapportait en détail les résultats dans ce sous-groupe de patients.
Les antidépresseurs tricycliques (ATC) sont efficaces chez les patients ayant un SII-D (accord 96 %), il n’y a aucune donnée au cours de la DF. Les ATC, amitriptyline et imipramine qui sont les 2 molécules commercialisées en France, sont considérés actuellement comme des neuromodulateurs plutôt que des antidépresseurs. Ils ont une action sur les composantes périphériques et centrales de la douleur, améliorent les troubles psychologiques, et améliorent les troubles du transit par leur action anticholinergique. Au cours du SII en général, deux méta-analyses (28, 57) ont confirmé que les ATC étaient plus efficaces que le placebo pour les symptômes évalués de manière globale (RR : 0,65 ; CI95 % : 0,55-0,77) mais aussi sur la douleur abdominale (RR : 0,59 ; CI 95 % : 0,42-0,83). L’efficacité sur la douleur apparaît entre 4 et 12 semaines. Une seule étude incluait spécifiquement des patients SII-D, avec des résultats positifs (58). Ces traitements doivent être prescrits à faible dose et pris le soir au coucher.
Les experts NE recommandent PAS l’utilisation des inhibiteurs sélectifs de recapture de la sérotonine (ISRS) au cours du SII-D et de la DF (accord 100 %). Les ISRS disponibles en France sont le citalopram, la fluoxétine et la paroxétine. Ils agissent en réduisant la recapture de la sérotonine par les cellules épithéliales qui a un effet prokinétique et antisécrétoire. Deux méta-analyses (28, 57) ont montré que les ISRS étaient plus efficace que le placebo après 4 à 12 semaines de traitements (RR 0,81 ; IC 95 % : 0,59-1,11) au cours du SII en général. Cependant, il n’y avait aucune donnée spécifique dans le sous-groupe de patients SII-D et les effets secondaires étaient plus fréquents dans les groupes traités par ISRS, quel que soit le type de SII, que sous placebo (RR : 1,36 ; IC95 % : 0,7-2,66).
Conclusion
La démarche diagnostique recommandée par les experts au cours du SII-D et de la DF peut être résumée sur la figure 1. Elle doit être progressive, basée sur l’interrogatoire, l’examen clinique et des examens simples. Concernant le traitement, plusieurs recommandations très fortes ou fortes ont été effectuées par les experts (figure 2) essentiellement pour les patients SII-D ; en France certaines de ces molécules n’ont pas l’AMM pour le SII-D ou la DF. Les recommandations thérapeutiques pour la DF sont très limitées compte tenu du faible nombre d’études de bonne qualité.
Références
- Mearin F, Lacy BE, Chang L, Chey WD, Lembo AJ, Simren M, et Bowel Disorders. Gastroenterology. 2016;S0016-5085(16)00222-5.
- Sperber AD, Bangdiwala SI, Drossman DA, Ghoshal UC, Simren M, Tack J, et Worldwide Prevalence and Burden of Functional Gastrointestinal Disorders, Results of Rome Foundation Global Study. Gastroenterology. 2021;160:99-114.e3.
- Savarino E, Zingone F, Barberio B, Marasco G, Akyuz F, Akpinar H, et Functional bowel disorders with diarrhoea: Clinical guidelines of the United European Gastroenterology and European Society for Neurogastroenterology and Motility. United Eur Gastroenterol J. 2022;10:556-84.
- Singh P, Lee HN, Rangan V, Ballou S, Lembo J, Katon J, et Similarities in Clinical and Psychosocial Characteristics of Functional Diarrhea and Irritable Bowel Syndrome With Diarrhea. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. 2020;18:399-405.e1.
- Van Tilburg MAL, Palsson OS, Whitehead Which psychological factors exacerbate irritable bowel syndrome? Development of a comprehensive model. J Psychosom Res. 2013;74:486-92.
- Nicholl BI, Halder SL, Macfarlane GJ, Thompson DG, O’Brien S, Musleh M, et Psychosocial risk markers for new onset irritable bowel syndrome–results of a large prospective population-based study. Pain. 2008;137:147-55.
- Lackner JM, Gudleski GD, Thakur ER, Stewart TJ, Iacobucci GJ, Spiegel The impact of physical complaints, social environment, and psychological functioning on IBS patients’ health perceptions: looking beyond GI symptom severity. Am J Gastroenterol. 2014;109:224-33.
- Ballou S, Katon J, Singh P, Rangan V, Lee HN, McMahon C, et Chronic Diarrhea and Constipation Are More Common in Depressed Individuals. Clin Gastroenterol Hepatol 2019;17:2696-703.
- Damon H, Guye O, Seigneurin A, Long F, Sonko A, Faucheron JL, et Prevalence of anal incontinence in adults and impact on quality-of-life. Gastroenterol Clin Biol. 2006;30:37-43.
- Leigh RJ, Turnberg Faecal incontinence: the unvoiced symptom. Lancet Lond Engl. 1982;1(8285):1349-51.
- Menees SB, Powell C, Kurlander J, Goel A, Chey A meta-analysis of the utility of C-reactive protein, erythrocyte sedimentation rate, fecal calprotectin, and fecal lactoferrin to exclude inflammatory bowel disease in adults with IBS. Am J Gastroenterol. 2015;110:444-54.
- Carrasco-Labra A, Lytvyn L, Falck-Ytter Y, Surawicz CM, Chey AGA Technical Review on the Evaluation of Functional Diarrhea and Diarrhea-Predominant Irritable Bowel Syndrome in Adults (IBS-D). Gastroenterology. 2019;157:859-80.
- Speich B, Croll D, Fürst T, Utzinger J, Keiser Effect of sanitation and water treatment on intestinal protozoa infection: a systematic review and meta-analysis. Lancet Infect Dis. 2016;16:87-99.
- Chey WD, Nojkov B, Rubenstein JH, Dobhan RR, Greenson JK, Cash The yield of colonoscopy in patients with non-constipated irritable bowel syndrome: results from a prospective, controlled US trial. Am J Gastroenterol. 2010;105:859-65.
- Miehlke S, Guagnozzi D, Zabana Y, Tontini GE, Kanstrup Fiehn AM, Wildt S, et European guidelines on microscopic colitis: United European Gastroenterology and European Microscopic Colitis Group statements and recommendations. United Eur Gastroenterol J. 2021;9:13-37.
- Pardi DS, Kelly Microscopic colitis. Gastroenterology. 2011;140:1155-65.
- Kalla R, McAlindon ME, Sanders DS, Sidhu Subtle mucosal changes at capsule endoscopy in diarrhoea predominant Irritable Bowel Syndrome. Med Hypotheses. 2012;79:423.
- Valero M, Bravo-Velez G, Oleas R, Puga-Tejada M, Soria-Alcívar M, Escobar HA, et al. Capsule Endoscopy in Refractory Diarrhea-Predominant Irritable Bowel Syndrome and Functional Abdominal Pain. Clin Endosc. 2018;51:570-5.
- Moayyedi P, Andrews CN, MacQueen G, Korownyk C, Marsiglio M, Graff L, et Canadian Association of Gastroenterology Clinical Practice Guideline for the Management of Irritable Bowel Syndrome (IBS). J Can Assoc Gastroenterol. 2019;2:6-29.
- Wilder-Smith C, Lee SH, Olesen SS, Low JY, Kioh DYQ, Ferraris R, et Fructose intolerance is not associated with malabsorption in patients with functional gastrointestinal disorders. Neurogastroenterol Motil. 2021;33:e14150.
- Valentin N, Camilleri M, Altayar O, Vijayvargiya P, Acosta A, Nelson AD, et Biomarkers for bile acid diarrhoea in functional bowel disorder with diarrhoea: a systematic review and meta-analysis. Gut. 2016;65:1951-9.
- Quigley EMM, Murray JA, Pimentel AGA Clinical Practice Update on Small Intestinal Bacterial Overgrowth: Expert Review. Gastroenterology. 2020;159:1526-32.
- Shah A, Talley NJ, Jones M, Kendall BJ, Koloski N, Walker MM, et Small Intestinal Bacterial Overgrowth in Irritable Bowel Syndrome: A Systematic Review and Meta-Analysis of Case-Control Studies. Am J Gastroenterol. 2020;115:190-201.
- Gandhi A, Shah A, Jones MP, Koloski N, Talley NJ, Morrison M, et Methane positive small intestinal bacterial overgrowth in inflammatory bowel disease and irritable bowel syndrome: A systematic review and meta-analysis. Gut Microbes. 2021;13:1933313.
- Jabbar KS, Dolan B, Eklund L, Wising C, Ermund A, Johansson Å, et al. Association between Brachyspira and irritable bowel syndrome with Gut. 2021;70:1117-29.
- Lesbros-Pantoflickova D, Michetti P, Fried M, Beglinger C, Blum Meta-analysis: The treatment of irritable bowel syndrome. Aliment Pharmacol Ther. 2004;20:1253-69.
- Alammar N, Wang L, Saberi B, Nanavati J, Holtmann G, Shinohara RT, et al. The impact of peppermint oil on the irritable bowel syndrome: a meta-analysis of the pooled clinical data. BMC Complement Altern Med. 2019;19:21.
- Black CJ, Yuan Y, Selinger CP, Camilleri M, Quigley EMM, Moayyedi P, et Efficacy of soluble fibre, antispasmodic drugs, and gut-brain neuromodulators in irritable bowel syndrome: a systematic review and network meta-analysis. Lancet Gastroenterol Hepatol. 2020;5:117-31.
- Weerts ZZRM, Essers BAB, Jonkers DMAE, Willems JIA, Janssen DJPA, Witteman BJM, et A trial-based economic evaluation of peppermint oil for the treatment of irritable bowel syndrome. United Eur Gastroenterol J. 2021;9:997-1006.
- Darvish-Damavandi M, Nikfar S, Abdollahi A systematic review of efficacy and tolerability of mebeverine in irritable bowel syndrome. World J Gastroenterol. 7 févr 2010;16(5):547-53.
- Zheng L, Lai Y, Lu W, Li B, Fan H, Yan Z, et Pinaverium Reduces Symptoms of Irritable Bowel Syndrome in a Multicenter, Randomized, Controlled Trial. Clin Gastroenterol Hepatol. 2015; 13:1285-1292.e1.
- Wittmann T, Paradowski L, Ducrotté P, Bueno L, Andro Delestrain Clinical trial: the efficacy of alverine citrate/simeticone combination on abdominal pain/discomfort in irritable bowel syndrome–a randomized, double-blind, placebo-controlled study. Aliment Pharmacol Ther. 2010; 31:615-24.
- Hovdenak N. Loperamide treatment of the irritable bowel syndrome. Scand J Gastroenterol Suppl. 1987;130:81-
- Trifan A, Burta O, Tiuca N, Petrisor DC, Lenghel A, Santos Efficacy and safety of Gelsectan for diarrhoea-predominant irritable bowel syndrome: A randomised, crossover clinical trial. United Eur Gastroenterol J. 2019;7:1093-101.
- Pimentel M, Lembo A, Chey WD, Zakko S, Ringel Y, Yu J, et Rifaximin therapy for patients with irritable bowel syndrome without constipation. N Engl J Med. 2011;364:22-32.
- Lembo A, Pimentel M, Rao SS, Schoenfeld P, Cash B, Weinstock LB, et Repeat Treatment With Rifaximin Is Safe and Effective in Patients With Diarrhea-Predominant Irritable Bowel Syndrome. Gastroenterology. 2016;151:1113-21.
- Ford AC, Harris LA, Lacy BE, Quigley EMM, Moayyedi Systematic review with meta-analysis: the efficacy of prebiotics, probiotics, synbiotics and antibiotics in irritable bowel syndrome. Aliment Pharmacol Ther. 2018;48:1044-60.
- Hungin APS, Mitchell CR, Whorwell P, Mulligan C, Cole O, Agréus L, et al. Systematic review: probiotics in the management of lower gastrointestinal symptoms – an updated evidence-based international consensus. Aliment Pharmacol Ther. 2018;47:1054-70.
- Martoni CJ, Srivastava S, Leyer Lactobacillus acidophilus DDS-1 and Bifidobacterium lactis UABla-12 Improve Abdominal Pain Severity and Symptomology in Irritable Bowel Syndrome: Randomized Controlled Trial. Nutrients. 2020;12(2).
- Sun YY, Li M, Li YY, Li LX, Zhai WZ, Wang P, et The effect of Clostridium butyricum on symptoms and fecal microbiota in diarrhea-dominant irritable bowel syndrome: a randomized, double-blind, placebo-controlled trial. Sci Rep. 2018;8:2964.
- Staudacher HM, Rossi M, Kaminski T, Dimidi E, Ralph FSE, Wilson B, et Long-term personalized low FODMAP diet improves symptoms and maintains luminal Bifidobacteria abundance in irritable bowel syndrome. Neurogastroenterol Motil. 2022;34:e14241.
- Andresen V, Gschossmann J, Layer Heat-inactivated Bifidobacterium bifidum MIMBb75 (SYN-HI-001) in the treatment of irritable bowel syndrome: a multicentre, randomised, double-blind, placebo-controlled clinical trial. Lancet Gastroenterol Hepatol. 2020;5:658-66.
- Myneedu K, Deoker A, Schmulson MJ, Bashashati Fecal microbiota transplantation in irritable bowel syndrome: A systematic review and meta-analysis. United Eur Gastroenterol J. 2019;7:1033-41.
- El-Salhy M, Hatlebakk JG, Gilja OH, Bråthen Kristoffersen A, Hausken Efficacy of faecal microbiota transplantation for patients with irritable bowel syndrome in a randomised, double-blind, placebo-controlled study. Gut. 2020;69:859-67.
- Barbara G, Cremon C, Annese V, Basilisco G, Bazzoli F, Bellini M, et Randomised controlled trial of mesalazine in IBS. Gut. 2016;65:82-90.
- Lam C, Tan W, Leighton M, Hastings M, Lingaya M, Falcone Y, et A mechanistic multicentre, parallel group, randomised placebo-controlled trial of mesalazine for the treatment of IBS with diarrhoea (IBS-D). Gut. 2016;65:91-9.
- Lembo AJ, Lacy BE, Zuckerman MJ, Schey R, Dove LS, Andrae DA, et al. Eluxadoline for Irritable Bowel Syndrome with Diarrhea. N Engl J 2016;374:242-53.
- Plasse TF, Barton G, Davidson E, Abramson D, Kalfus I, Fathi R, et Bimodal Release Ondansetron Improves Stool Consistency and Symptomatology in Diarrhea- Predominant Irritable Bowel Syndrome: A Randomized, Double-Blind, Trial. Am J Gastroenterol. 2020;115:1466-73.
- Gunn D, Topan R, Barnard L, Fried R, Holloway I, Brindle R, et Randomised, placebo-controlled trial and meta-analysis show benefit of ondansetron for irritable bowel syndrome with diarrhoea: The TRITON trial. Aliment Pharmacol Ther. 2023;57:1258-71.
- Dionne J, Ford AC, Yuan Y, Chey WD, Lacy BE, Saito YA, et A Systematic Review and Meta-Analysis Evaluating the Efficacy of a Gluten-Free Diet and a Low FODMAPs Diet in Treating Symptoms of Irritable Bowel Syndrome. Am J Gastroenterol. 2018;113:1290-300.
- van Lanen AS, de Bree A, Greyling Efficacy of a low-FODMAP diet in adult irritable bowel syndrome: a systematic review and meta-analysis. Eur J Nutr. 2021;60:3505-22.
- Schumann D, Klose P, Lauche R, Dobos G, Langhorst J, Cramer Low fermentable, oligo-, di-, mono-saccharides and polyol diet in the treatment of irritable bowel syndrome: A systematic review and meta-analysis. Nutr Burbank Los Angel Cty Calif. 2018;45:24-31.
- Goyal O, Batta S, Nohria S, Kishore H, Goyal P, Sehgal R, et al. Low fermentable oligosaccharide, disaccharide, monosaccharide, and polyol diet in patients with diarrhea-predominant irritable bowel syndrome: A prospective, randomized trial. J Gastroenterol Hepatol. 2021;36: 2107-15.
- Rej A, Sanders DS, Buckle RL, Trott N, Aziz I, Shaw What is the optimal FODMAP threshold in IBS? J Gastroenterol Hepatol. 2021;36:1723-5.
- Skodje GI, Sarna VK, Minelle IH, Rolfsen KL, Muir JG, Gibson PR, et Fructan, Rather Than Gluten, Induces Symptoms in Patients With Self-Reported Non-Celiac Gluten Sensitivity. Gastroenterology. 2018;154:529-539.e2.
- Goodoory VC, Mikocka-Walus A, Yiannakou Y, Houghton LA, Black CJ, Ford Impact of Psychological Comorbidity on the Prognosis of Irritable Bowel Syndrome. Am J Gastroenterol. 2021; 116:1485-94.
- Ford AC, Lacy BE, Harris LA, Quigley EMM, Moayyedi Effect of Antidepressants and Psychological Therapies in Irritable Bowel Syndrome: An Updated Systematic Review and Meta-Analysis. Am J Gastroenterol. 2019;114:21-39.
- Vahedi H, Merat S, Momtahen S, Kazzazi AS, Ghaffari N, Olfati G, et Clinical trial: the effect of amitriptyline in patients with diarrhoea-predominant irritable bowel syndrome. Aliment Pharmacol Ther. 2008;27:678-84.