Objectifs pédagogiques
- Connaître les facteurs de risque d’hémorragie immédiate et retardée
- Connaître les techniques d’hémostase
- Connaître les indications d’un traitement préventif et leurs limites
- Connaître les techniques de recours en cas d’échec
L’auteur déclare n’avoir aucun lien d’intérêt en rapport avec sa présentation.
Hémostase ; Résection ; Indications
Non communiquées
Les saignements per et post résection sont les complications les plus fréquentes en endoscopie avec la perforation. Bien connaître les facteurs de risques, savoir les prévenir et les gérer est essentiel pour la sécurité de nos patients, et permettre une prise en charge ambulatoire. Pour autant, il faut veiller à ne pas tomber dans la sur-prévention en raison de son coût médico-économique et écologique compte tenu du matériel utilisé. Ce risque sera appréhendé au mieux à travers les recommandations de bonne pratique dans l’état actuel des connaissances.
Avant d’envisager toute résection, du matériel indispensable est requis afin de pouvoir assurer la prévention d’un saignement ou l’hémostase si nécessaire :
L’hémorragie post-polypectomie est la complication de l’exérèse endoscopique la plus fréquente avec une incidence comprise entre 2,6 % et 9,7 %. Cette incidence est plus importante pour les lésions à haut risque hémorragique comme les polypes de plus de 20 mm de diamètre (3). L’hémorragie per-procédure correspond à, selon l’ESGE, un saignement survenant au cours de la résection et qui persiste plus de 60 secondes, ou qui nécessite un traitement endoscopique. Le saignement post-polypectomie (ou hémorragie retardée) est défini par un saignement apparaissant après la procédure et dans un intervalle de 30 jours et nécessitant soit une prise en charge médicale non programmée (passage au service d’accueil des urgences, hospitalisation), soit une ré-intervention (endoscopie, angiographie ou chirurgie) (4).
Les polypectomies à l’anse froide de lésions colorectales mais également gastroduodénales doivent aujourd’hui respecter les recommandations de l’ESGE (lésions festonnées ou adénomateuses allant de 1 à 10 mm) (4). L’apparition d’un saignement durant une résection à l’anse froide est très fréquente du fait de l’absence d’utilisation de courant de coagulation. Cependant, ce saignement s’arrête spontanément en moins de 60 secondes dans la grande majorité des cas car il concerne des vaisseaux de petit calibre de la musculaire muqueuse et non les artérioles sous muqueuses. Il existe cependant des facteurs de risques de saignement après résection à l’anse froide : la prise d’antithrombotiques ou d’anticoagulants, la taille≥ 5 mm, la localisation rectale et le relief polypoïde de la lésion. La prise d’anticoagulants et le relief polypoïde étaient les situations les plus à risque (RR à 7,8 et 7 respectivement) (5). Mais il n’y a pas, dans le cas d’une résection à l’anse froide, de situation où la pose d’un clip est recommandée, bien qu’un saignement prolongé (> 60 s) puisse la faire discuter.
Il n’y a pas d’indication à réaliser une hémostase préventive systématique après une résection à l’anse froide de lésion infracentimétrique colorectale (4).
En cas de saignement per résection sur le pied, une coagulation thermique à la pointe de l’anse ou la pince coagulante est possible tout comme l’application de clip (4).
2 séries rétrospectives et une série prospective ont démontré que les lésions colorectales pédiculées de moins de 10 mm avec un pied fin pouvaient être réséquées à l’anse froide sans sur-risque d’hémorragie retardée, même si le taux de saignement immédiat était plus important, nécessitant parfois la pose d’un clip d’hémostase (6-8).
Une anticipation du saignement avant résection est nécessaire pour des lésions volumineuses (pied > 10 mm ou tête > 20 mm). Dans ce cas, l’ESGE recommande une injection d’adrénaline dans le pied associée à une hémostase mécanique (4). Elle sera suivie d’une fermeture de cicatrice du pied par clips. L’autre possibilité est la mise en place d’une Endoloop sur le pied avant résection. L’utilisation combinée d’adrénaline et d’Endoloop est plus efficace que l’utilisation d’adrénaline seule dans une série prospective (9), mais il n’y avait malheureusement pas de comparaison avec l’Endoloop seule. L’utilisation de l’Endoloop est de moins en moins réalisée en pratique du fait de la difficulté à la mise en place et du fait qu’elle puisse compromettre la résection en cas de mauvais placement. Le plus simple (avis d’expert) semble être d’injecter à l’aiguille un sérum adrénaliné dilué, de faire la polypectomie puis de fermer le pied résiduel à l’aide de clips. Ces différentes stratégies n’ont pas fait à ce jour l’objet d’études prospectives randomisées.
En cas de saignement per résection, l’utilisation d’une pompe de lavage est primordiale car elle permet une meilleure visualisation de celui-ci et l’hémostase. L’injection d’adrénaline (dilution 1 : 10 000 avec sérum physiologique) peut permettre un contrôle initial du saignement mais elle doit toujours être suivie d’une technique complémentaire mécanique ou thermique.
Ce geste complémentaire peut consister à réaliser une hémostase à la pointe de l’anse (courant soft coagulation, en laissant le programme de mucosectomie) qui a fait ses preuves pour les petits vaisseaux hémorragiques et s’avère peu dangereuse et facile d’accès (10). L’utilisation d’une anse hybride (froide/diathermique) permet d’éviter un changement d’outil en cas de saignement. L’utilisation d’une pince hémostatique avec le même réglage de coagulation sera réservée à des saignements plus importants. L’hémostase mécanique consistera à placer des clips soit directement sur le vaisseau hémorragique responsable en cas de large cicatrice, ou de fermer la cicatrice quand cela est possible. L’utilisation de macro-clips (Ovesco, Padlock) est également possible mais la technique est plus complexe, et peut être réservée aux cas d’hémorragie réfractaire malgré les techniques d’hémostase standard ou bien en cas de volumineuse perforation associée. Un traitement de sauvetage par poudre hémostatique (Hemospray) est également possible même si les données sont limitées sur son efficacité et il ne doit être appliqué qu’après une résection complète afin de ne pas éventuellement gêner la visualisation de lésion résiduelle.
En cas de saignement intra procédural important, la visualisation du point hémorragique peut s’avérer difficile pour un positionnement avec une gravité défavorable. Il ne faut pas hésiter dans ces cas à mobiliser le patient afin que le liquide de stase se retrouve du côté opposé au saignement. Pour les résections complexes, l’utilisation d’un capuchon distal transparent sur l’endoscope permettra également une meilleure visualisation du point hémorragique et de travailler de près en étant stable sans dépendre des mouvements respiratoires ou du péristaltisme.
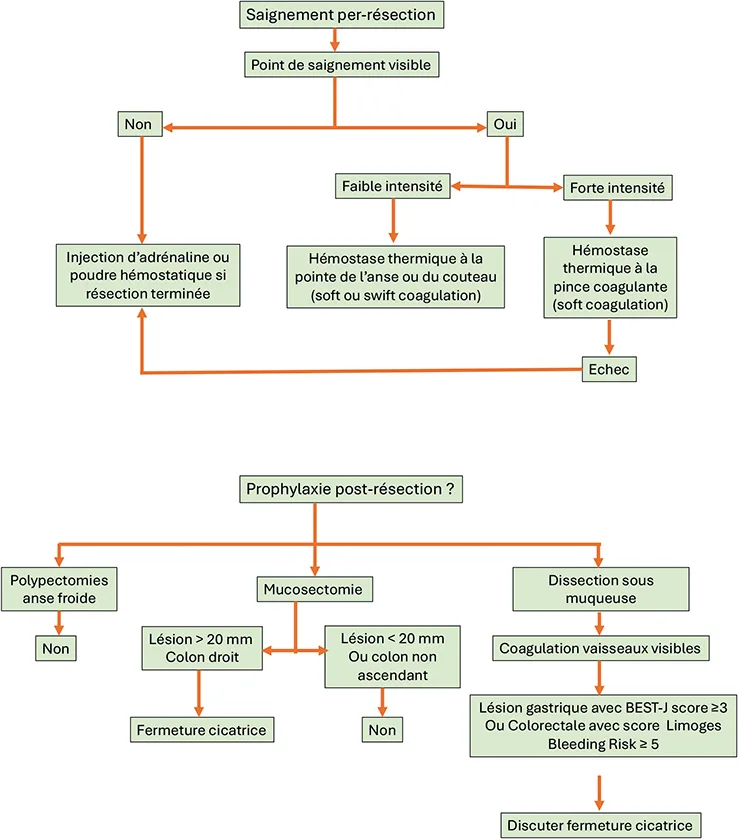
La question de la fermeture des cicatrices de résection par mucosectomie des néoplasies colorectales est longtemps restée controversée. Les facteurs de risque de saignement retardé après mucosectomie de plus de 20 mm sont : la localisation colique droite, l’existence d’un saignement per-geste, une histologie tubulo-villeuse ou villeuse et la prise d’antiagrégants ou anticoagulants (1).
Un essai contrôlé randomisé américain a tenté de répondre à cette question pour les mucosectomies de lésions de plus de 20 mm. Une diminution du risque hémorragique retardé était observée dans le groupe fermeture 3,5 % contre 7,1 % dans le groupe contrôle. Cette différence était surtout
observée pour les lésions proximales (11). Cependant, fermer une volumineuse zone de résection peut s’avérer techniquement difficile avec des clips standard. Un taux important d’échec technique de fermeture complète était d’ailleurs relevé dans cette étude.
Depuis peu, nous disposons de nouveaux outils de fermeture des zones de résection, étoffant ainsi l’arsenal thérapeutique préventif. Ces systèmes sont en cours d’évaluation.
Le système de suture X-Tack (Boston Scientific) permet de rapprocher les berges d’une cicatrice avec 4 points de fixation. De nouveaux clips avec ancrage (Mantis Boston Scientific) permettent de rapprocher les berges avant de le larguer. Ce dispositif semble plus simple et rapide comparé à une suture. Les autres techniques sont : le rapprochement des berges avec 2 clips et un élastique, l’utilisation d’une Endoloop, la réalisation de points d’incision pour effectuer le rapprochement des berges avec un clip, l’utilisation de gels hémostatiques (Purastat, Fujifilm).
La mucosectomie underwater est une technique prometteuse en matière de qualité de résection surtout pour les lésions allant de 20 à 30 mm. Le taux de résections R0 est plus élevé que pour une mucosectomie conventionnelle (12, 13). En revanche, l’apparition d’un saignement abondant, peut être difficilement gérable en immersion. En effet, le courant de soft coagulation à la pointe de l’anse est peu efficace en présence de liquides et la visibilité sous-marine est rapidement altérée en cas de saignement abondant. Il est alors nécessaire de passer à une insufflation tout en aspirant les liquides pour faire une hémostase dans de bonnes conditions. Il convient également d’être plus prudent lors de la coagulation du fait de l’absence de coussin sous muqueux injecté afin de limiter le risque de perforation secondaire.
Les indications de prévention de saignement retardé post résection seront identiques à celle de la mucosectomie conventionnelle.
La gestion des saignements per geste va la plupart du temps être faite à la pointe du couteau par courant de coagulation (soft coagulation pour les couteaux à plateau large ou swift coagulation pour les autres). En cas de saignement massif, l’utilisation d’une pince hémostatique peut s’avérer nécessaire. En cas de saignement incontrôlable ou de difficulté à s’exposer, comprimer le vaisseau avec le capuchon ou élargir le plan de coupe au couteau ou réinjecter la sous-muqueuse avec un sérum adrénaliné sont des astuces qui peuvent permettre d’en venir à bout. Récemment une technologie de chromoendoscopie nommée RDI (Red Dual Imaging, Olympus) a démontré son intérêt dans l’aide à la visualisation du point hémorragique pour faire une hémostase (14).
L’hémorragie retardée représente une complication assez fréquente de la dissection sous muqueuse notamment gastrique (4,1 à 8,5 % des cas) (15, 16). Une très large série rétrospective multicentrique japonaise a même permis de développer un score, le BEST-J score (17) (variables : anticoagulants, insuffisance rénale chronique, clopidogrel, taille > 30 mm, localisation antrale, caractère multiple), avec un risque de saignement allant jusqu’à 29,7 % dans le groupe à très haut risque.
De même, le Limoges Bleeding Score a récemment été publié. Pour les lésions colorectales, il repose sur 5 variables (âge > 75 ans, usage d’anticoagulants, localisation rectale, score ASA III-IV, taille > 50 mm) dans le groupe à risque élevé le risque pouvant monter à 18 % (18). Dans ce cas un traitement préventif va s’avérer indispensable.
La coagulation des vaisseaux visibles à la pince en fin de procédure est un moyen préventif efficace, bien connu depuis de nombreuses années et déjà appliqué systématiquement dans cette série multicentrique française. La fermeture de cicatrice avec les techniques conventionnelles est encore marginale à ce jour mais les nouveaux dispositifs de fermeture vont pouvoir être évalués dans cette situation. Des gels hémostatiques sont également en cours d’étude dans cette indication, il existe notamment un essai randomisé français mené par la SFED qui évalue le bénéfice (en termes de taux de saignement retardé) de l’application de Purastat sur la zone de dissection sous muqueuse.
Les modalités de gestion d’un saignement per geste d’une mucosectomie duodénale sont identiques à celles d’une mucosectomie colorectale.
Les données concernant la prévention du saignement (retardé) après mucosectomie duodénale sont très limitées. En l’absence de fermeture de cicatrice après mucosectomie de lésion duodénale de plus 20 mm, le risque d’hémorragie retardée est d’environ 22 %. Une série rétrospective de 43 mucosectomies duodénales a suggéré une forte réduction de ce risque (0 % vs. 22 %) après fermeture par clips de la zone de résection (19). Dans une série japonaise plus récente, la fermeture systématique par clips de mucosectomies underwater duodénales conduisait à l’absence de saignement retardé (20). Cependant la fermeture d’une cicatrice duodénale peut s’avérer très difficile. Dans une autre série japonaise rétrospective, la localisation sur le genu supérius, les lésions de > 40 mm, ou occupant plus de 50 % de la circonférence sont les facteurs expliquant une fermeture incomplète et une augmentation du risque de saignement (21). Encore une fois, les nouveaux systèmes de fermetures pourraient faciliter cette prévention du saignement. La question des résections à l’anse froide pour les volumineuses lésions duodénales est actuellement débattue. La littérature suggère une nette diminution du risque de saignement retardé mais également une augmentation significative du risque de récidive (22).
Lors d’un saignement retardé après résection, il n’y a pas de recommandation claire permettant de savoir s’il y a indication ou non à une nouvelle endoscopie. Généralement, une endoscopie va être décidée en cas de saignement persistant et de déglobulisation.
Une cohorte multicentrique espagnole a évalué les facteurs associés à une intervention thérapeutique et la présence de saignement actif durant la coloscopie pour les hémorragies post polypectomie. 72 % des patients avaient une coloscopie, 2,6 % une embolisation radiologique et 25 % n’avaient pas d’intervention particulière. Un saignement actif n’était visible que dans une coloscopie sur 5 et la moitié des patients ne nécessitait pas une hémostase. De plus, les patients qui n’avaient pas eu d’intervention avaient des suites simples dans la majorité des cas (23).
Une nouvelle préparation par voie haute va être nécessaire pour les résections colorectales sauf en cas de résection rectosigmoïdienne ou de saignement survenant moins de 24 heures après la première coloscopie. Le protocole consiste en une ingestion de 3-4L de PEG en 4 à 6 heures. La coloscopie pour hémostase doit être faite avec un appareil avec pompe de lavage et capuchon distal (24).
En cas de saignement actif retrouvé, les méthodes d’hémostase utilisées sont la coagulation thermique à la pince ou bien mécanique avec des clips. Elles peuvent être associées à une injection d’adrénaline. Le placement des clips et la coagulation thermique doivent être faits avec précaution afin d’éviter une perforation secondaire. Il n’y a pas de donnée comparative fiable entre ces deux techniques d’hémostase dans cette situation. La ligature élastique a également été décrite pour l’hémostase sur lésions pédiculées.
Le recours à des techniques d’embolisation ou de chirurgie d’hémostase reste exceptionnel à ce jour sauf en cas de choc hémorragique avec impossibilité de prise de la préparation colique par voie haute pour des lésions coliques ou bien en cas de saignement massif et réfractaire malgré toutes les techniques d’hémostase endoscopique utilisées.
Les hémorragies per et post procédurales sont une complication fréquente et attendue lors des gestes de résection, d’où l’importance d’avoir tout le matériel nécessaire à disposition pour réaliser une hémostase dans de bonnes conditions. La résection des lésions de moins de 10 mm à l’anse froide permet de réduire le risque de saignement retardé. Seules les lésions pédiculées volumineuses nécessitent une prophylaxie avant résection.
Les fermetures de cicatrices de résections étendues peuvent s’avérer utiles dans le côlon droit ou bien chez des patients à haut risque, mais s’avèrent encore difficiles techniquement et coûteuses. L’arrivée de nouveaux outils de fermeture prometteurs permettra probablement la mise à jour des recommandations.
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.