Liens d’intérêt
Consultant, expert : MSD, Sanofi
Cours, formation : MSD, Servier
Invitations congrès : Amgen, MSD, Merck, Servier
Mots-clés
Médecine de précision ; séquençage de haut débit ; ADN tumoral circulant
Abréviations
TMC : thérapie moléculaire ciblée
NGS : Next generation sequencing
ADNtc : ADN tumoral circulant
WES : whole exome sequencing
WGS : whole genome sequencig
RNAseq : sequençage de l’ARN
PFGM2025 : plan France Medecine Genomique 2025
Introduction
Depuis les années 2000, le développement des thérapies moléculaires ciblées (TMC), parallèlement à celui des techniques de séquençage des tumeurs, a permis d’enrichir les possibilités thérapeutiques en oncologie, à l’origine de la médecine de précision.
La médecine de précision consiste en la recherche d’altérations moléculaires tumorales, pour guider le choix d’un traitement.
On nomme marqueur théranostique une anomalie (moléculaire) qui permet de guider un traitement. Historiquement, le premier marqueur théranostique était l’amplification du gène ERBB2 dans le cancer du sein, puis les mutations du gène EGFR dans le cancer du poumon.
Actuellement, la démarche agnostique, c’est à dire la sélection d’une TMC en fonction d’une altération moléculaire identifiée dans la tumeur, indépendamment de l’organe atteint, n’est réservé qu’à de rares traitements, et une approche globale (prise en compte de l’organe et des altérations moléculaires) est la règle, notamment en oncologie digestive. C’est dans ce contexte que se sont développées les RCP moléculaires, réunissant différents intervenants de formation différente dont le but est d’analyser les données moléculaires pour en sortir des facteurs pronostiques et prédictifs de réponse à des TMC, dans le but de choisir le traitement le plus adapté pour un patient.
Il n’existe pas à l’heure actuelle de consensus pour déterminer les intervenants d’une RCP moléculaire, mais sont en général réunis des oncologues, des pathologistes, des biologistes moléculaires, des oncogénéticiens et des bio-informaticiens (1).
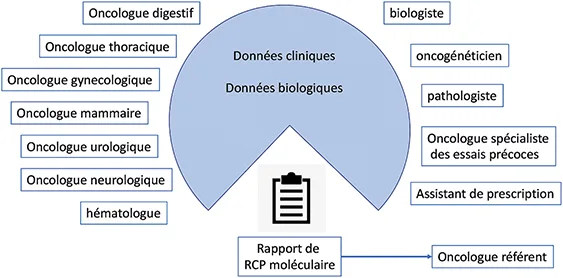
Rôle des différents intervenants (figure 1) :
- Médecins oncologues : sélection du patient éligible, information au patient notamment concernant les données incidentes (cf. infra), recueil du consentement lorsque nécessaire, rendu du résultat et proposition thérapeutique. La présence de plusieurs oncologues spécialisés dans la prise en charge de cancer de différents organes permet d’enrichir les discussions, notamment thérapeutiques.
- Médecin pathologiste : évaluation du matériel tumoral, de sa qualité, aide à la sélection du test à privilégier, analyse morphologique
- Biologiste moléculaire : réalisation du test moléculaire, interprétation des résultats, travail de bibliographie pour déterminer le potentiel de cible pour une TMC
- Médecin oncogénéticien : en cas d’altération potentiellement constitutionnelle : sélection des patients à qui proposer un test génétique constitutionnel
- Bio-informaticien : interprétation des résultats moléculaires grâce à des pipelines bio-informatiques pour minimiser le bruit de fond et mettre en évidence les altérations d’intérêt.

Figure 1
Les autres intervenants potentiels :
- Médecin radiologue : évaluation de l’étendue de la maladie et de la réponse au traitement
- Pharmaciens : choix du traitement, évaluation des interactions médicamenteuses, analyse pharmaco-génétique pour prédire la toxicité et la réponse au traitement
- Médecin oncologue spécialisé en essai thérapeutique de phase précoce/ attaché de recherche clinique : sélection des essais thérapeutiques en fonction des altérations moléculaires identifiées
Les assistants de prescription sont les personnes clés pour la gestion des échantillons tumoraux, sanguins, le suivi du dossier depuis la prescription jusqu’au rendu de résultat, pour une organisation optimale des RCP moléculaires.
Les apports de la biologie moléculaire
Le développement de techniques de nouvelle génération ou “Next Generation Sequencing” (NGS) a révolutionné les analyses moléculaires tumorales, grâce à leur rapidité et leur grande sensibilité. La technique historique de référence était le séquençage de type Sanger, qui analysait un seul gène à la fois. La technique NGS permet d’étudier simultanément plusieurs altérations (mutations, amplifications, délétions) dans plusieurs gènes, à partir d’un seul échantillon d’ADN, afin d’identifier à la fois des cibles thérapeutiques et des marqueurs de résistance à un traitement donné. Par exemple, les mutations au niveau des gènes RAS (KRAS et NRAS), détectées par la technique NGS, sont des marqueurs moléculaires de résistance aux anticorps anti-EGFR (Epidermal Growth Factor Receptor) : cétuximab, panitumumab, dans les cancers colorectaux métastatiques, contre-indiquant leur prescription dans cette indication.
La technique NGS peut aussi être utilisée pour l’analyse de l’ARN, notamment dans le cadre de panels dits « fusion », pour la détection des translocations de gènes d’intérêt, entrainant l’augmentation de l’expression de ces gènes, dont plusieurs sont des cibles thérapeutiques de TMC. Les panels de gènes peuvent concerner un nombre limité de gènes (plusieurs dizaines), ceux en général utilisés en pratique de routine, à plusieurs centaines de gènes pour les larges panels.
Plus récemment, des analyses globales sont réalisables et accessibles via les RCP moléculaires : le séquençage de l’exome (Whole exome sequencing ou WES), le séquençage du génome (Whole Genome Sequencing ou WGS), le séquençage de l’ARN ou transcriptome (RNA sequencing ou RNAseq). Ces types d’analyses génomiques impliquent l’étude en parallèle de l’ADN constitutionnel (afin de distinguer, parmi les milliers d’anomalies détectées, les mutations délétères des polymorphismes constitutionnels non significatifs), et expose à la possibilité de la découverte d’anomalies génétiques constitutionnelles fortuites, dites aussi incidentes ou secondaires, prédisposant à des maladies génétiques. Cette situation a entraîné une réflexion sur la communication de ces résultats, de la part de différentes sociétés savantes. L’American College of Medical Genetics and Genomics (ACMG) avait publié en 2013 une liste minimale de 56 gènes, concernant 24 maladies pour lesquelles des mesures préventives et/ ou thérapeutiques sont disponibles. Il peut s’agir de maladies cancéreuses, métaboliques, cardio-vasculaires (2). D’autres sociétés ont émis des recommandations, notamment la Société Française de médecine prédictive et personnalisée (SFMPP), l’European Society of Human Genetics, ainsi que le Plan France Médecine Génomique 2025 (PFMG2025). Lorsqu’une analyse génomique de type WES ou WGS est proposée au patient, une note d’information comportant la possibilité de découvertes d’anomalies génétiques constitutionnelles fortuites est remise au patient, et ce dernier décide s’il est d’accord pour être informé de cette indication le cas échéant, lors de la signature du consentement dédié. En cas de découverte fortuite, le patient sera orienté vers une consultation d’oncogénétique.
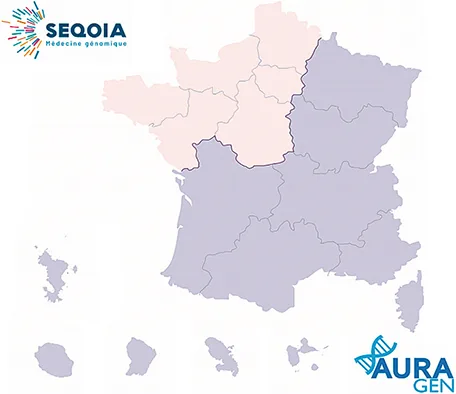
Le plan France Médecine Génomique 2025 (PFMG 2025) est né d’une demande du Premier ministre en 2015 d’organiser la mise en place de l’accès à la génomique en France. Ce plan se décline sur plusieurs volets : les maladies rares, le cancer et les maladies communes. Concernant la thématique du cancer, plusieurs pré-indications existent : les cancers avancés en échec thérapeutique de première ligne, les cancers rares (dont font partie les tumeurs neuro-endocrines ou TNE), les cancers de primitif inconnu et des hémopathies. En cas d’acceptation du dossier, le patient signe un consentement pour l’analyse tumorale (genome et RNAseq) et est informé du risque de données incidentes. Les échantillons sont analysés sur 2 plateformes : SEQOIA à Paris et AURAGEN à Lyon, se répartissant le territoire français. Le délai d’obtention des résultats est d’environ 2 à 3 mois (figure 2).

Figure 2
L’hétérogénéité intra-tumorale ainsi que celle entre la tumeur primitive et les métastases pose le problème de la représentativité des anomalies moléculaires identifiées uniquement à partir de la tumeur primitive pour l’ensemble de la maladie métastatique (3). L’ADN tumoral circulant (ADNtc) est un moyen de pallier ce problème, et permet de fournir un portrait moléculaire de la maladie métastatique actuelle, de détecter l’acquisition de mutation de résistance sous traitement par TMC pour le changement de thérapies ciblées. L’autre intérêt de cette technique est son innocuité par rapport au risque d’une biopsie et de la facilité de répéter les prélèvements sanguins au cours du suivi des patients sous traitement. L’analyse d’ADNtc est utilisée en routine en oncologie thoracique, lors de la prise en charge diagnostique pour la recherche de mutation EGFR, et lors du suivi pour la recherche de mutation de résistance en cours de traitement par TKI anti-EGFR.
En oncologie digestive, l’analyse de l’ADNtc est recommandée dans 2 situations dans le cancer colorectal métastatique pour l’analyse des gènes RAS et BRAF : en 1re ligne de traitement, lorsque l’analyse sur tissu est impossible et/ou que le résultat est urgent ; en cas de discussion de « rechallenge » des anticorps anti-EGFR (nouvelle ligne de traitement à distance de 6 mois d’une ligne précédente ayant montré une réponse thérapeutique), car la présence d’une mutation RAS ou BRAF a été démontré comme un facteur de résistance à une nouvelle exposition aux anti-EGFR (4).
De larges panels de plusieurs centaines de gènes sont aussi développés pour la technologie de l’ADNtc, et en cours d’évaluation dans le cadre d’essais.
Indications de RCP moléculaire en cancérologie digestive
L’organisation d’une RCP moléculaire varie selon les organisations internes, avec des missions diverses.
Un des temps de la RCP moléculaire est consacré à la sélection du test moléculaire à proposer en fonction du type de cancer, du matériel tumoral disponible, et du délai raisonnable d’obtention du résultat du test pour la prise en charge du patient.
En effet, différentes analyses moléculaires peuvent être proposées : des analyses sur tissu tumoral (inclus en paraffine (FFPE), congelé, d’archive ou à partir d’une nouvelle biopsie) ou des biopsies liquides (ADNtc) obtenues par prélèvement sanguin (d’autres prélèvements peuvent être analysés tels que les liquides pleuraux, péritonéaux, le LCR…). Ce temps de sélection de test peut avoir lieu lors des RCP d’organe en fonction des organisations locales, sauf pour le PFMG2025, qui doit avoir une validation en RCP d’amont en cours de RCP moléculaire (cf. infra).
Le temps principal de la RCP moléculaire est la discussion des résultats des analyses moléculaires, leur potentiel comme cible thérapeutique et la proposition d’un traitement ciblé, guidé par des échelles, ESCAT ou OncoKb.
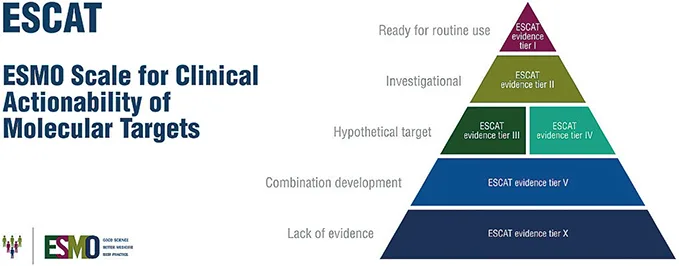
En 2018, l’ESMO (European Society of Medical Oncology) a établi une échelle ESCAT (ESMO Scale of Clinical Actionability for molecular Targets) pour classer les altérations moléculaires en 5 catégories en fonction des preuves disponibles d’efficacité pour une TMC donnée (figure 3) :
- ESCAT I : utilisation en routine,
- ESCAT II : données d’efficacité nécessitant une preuve de bénéfice,
- ESCAT III et ESCAT IV : cible hypothétique,
- ESCAT III : données dans d’autres types tumoraux,
- ESCAT IV : données pré-cliniques d’efficacité,
- ESCAT V : absence de bénéfice

Figure 3
Les décisions thérapeutiques lors d’une RCP moléculaire concernent les 2 premières catégories (5).
OncoKb est une base de données de variants génétiques reconnue par la FDA (Food drug administration), classant les altérations moléculaires en fonction de l’efficacité d’une TMC, en 5 catégories : autorisation de mise sur le marché, données de soin courant, données cliniques, données biologiques et données de résistance.
Comme décrit précédemment, des données incidentes de variants génétiques constitutionnels peuvent être mises en évidence, notamment avec les larges panels, et sont discutées avec l’oncogénéticien présent en RCP moléculaire et une orientation en consultation d’oncogénétique peut être proposée à cette occasion.
Les dossiers discutés pour PFMG2025 occupent actuellement une place majeure dans les RCP moléculaires. En effet, avant inclusion, le dossier doit être validé lors de la RCP d’amont, qui occupe un temps dédié pendant la RCP moléculaire, avec décision du prélèvement à analyser : tissu d’archive ou nouvelle biopsie, tissu congelé dans la majorité des types tumoraux, tissu inclus en FFPE possible pour les adénocarcinomes du pancréas, des cholangiocarcinomes, des tumeurs neuro endocrines et les carcinomes sans primitif (CUP), l’analyse sur tissu congelé étant à privilégier. Au moment des résultats, le rapport rendu par les biologistes est discuté, et une orientation thérapeutique est proposée si possible.
Prérequis pour inscription d’un dossier en RCP moléculaire
Tous les patients ne sont pas candidats pour une présentation en RCP moléculaire. Les prérequis sont :
- Patients ayant un cancer avancé,
- sans altération moléculaire identifiée dans un panel de routine,
- éligible à un essai thérapeutique (bon état général, fonctions biologiques normales).
En effet, le but de la RCP moléculaire est de discuter les altérations moléculaires ciblables ou actionnables par une TMC, non disponible en routine (les traitements ayant une AMM pour la pathologie concernée sont sélectionnables à partir des données moléculaires de routine).
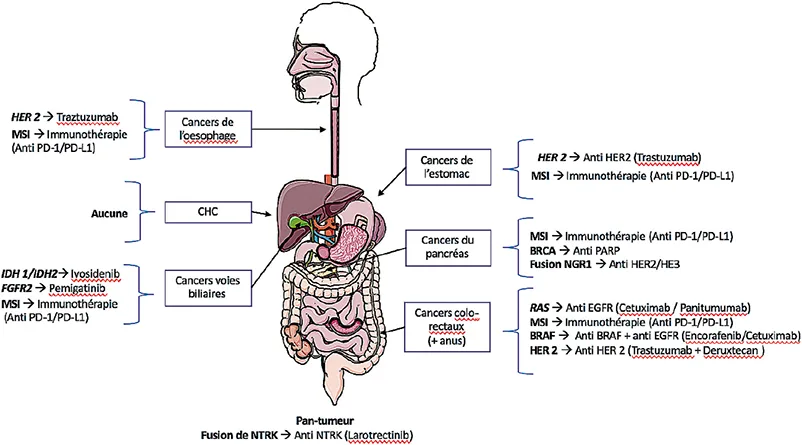
En oncologie digestive, les altérations biologiques à vérifier en routine sont : le statut MMR (MisMatch Repair ou réparation des mésappariements) dans l’ensemble des localisations, le statut RAS et BRAF, pour le cancer colorectal, le statut HER2 pour les cancers œso-gastrique, vésiculaire et colorectal, le statut IDH et FGFR pour le cholangiocarcinome, le statut BRCA1 et BRCA2 constitutionnel pour le cancer pancréatique (figure 4).

Figure 4
Jusqu’à récemment, le statut RAS muté n’était qu’un facteur prédictif de résistance aux anti-EGFR. Le développement d’inhibiteurs spécifiques des mutations KRAS G12C et aussi G12D, avec des résultats d’efficacité, change ce paradigme. Le détail de la mutation KRAS est important pour pouvoir orienter les patients vers des essais dédiés.
-La disponibilité de matériel tumoral : le clinicien doit récupérer l’information si du matériel congelé est disponible ou facilement disponible par biopsie, ce qui déterminera par la suite le test qui peut être proposé.
L’impact des RCP moléculaires sur la prise en charge des patients
Plusieurs évaluations des décisions thérapeutiques dans le cadre des RCP moléculaires, à partir de tests moléculaires différents, ont fait l’objet de publications.
Après l’essai SAFIR-01 paru en 2014, qui avait montré la faisabilité d’une approche de séquençage de tumeurs avancées du sein pour le choix d’une TMC, avec un bénéfice clinique, l‘essai SAFIR-02, toujours pour le cancer du sein, est paru en 2022. Les patientes incluses avaient une analyse moléculaire tumorale étendue. Si une altération moléculaire était identifiée, et en cas de contrôle de la maladie sous chimiothérapie, les patientes étaient randomisées entre un traitement par TMC ou la poursuite de la chimiothérapie. Cet essai a montré la supériorité du traitement par TMC permettant une amélioration de la survie sans progression (7)
Des programmes SAFIR pour d’autres tumeurs sont en cours, notamment dans le cholangiocarcinome (SAFIR-ABC10).
L’essai MOSCATO paru en 2017 a inclus 1 035 patients atteints d’un cancer avancé, ayant reçu une médiane de 4 lignes de traitement, pour une analyse moléculaire de type NGS de l’ADN et de l’ARN à partir de tumeur congelée, obtenu majoritairement par une biopsie dédiée. Le résultat était utilisé pour permettre l’inclusion dans un essai thérapeutique guidé par l’altération moléculaire mise en évidence. Une altération était identifiée dans environ la moitié des cas et une TMC a pu être reçue chez environ 200 patients. La survie sans progression sous TMC était supérieure à celle de la ligne de traitement précédente (PFS2>PFS1) montrant un intérêt de cette approche (8).
L’essai PRISM avait pour but d’évaluer l’apport d’une analyse moléculaire par large panel à partir de l’ADNtc. Le test utilisé permettait l’analyse de 324 gènes, la charge mutationnelle ainsi que le statut MMR. Sur les 1 772 patients inclus en un peu plus d’une année, le résultat était disponible dans 94 % des cas et dans un délai médian de 12 jours. Une anomalie moléculaire actionnable était identifiée dans plus de la moitié des cas (64 %), et une orientation thérapeutique a été proposée dans 56 % des cas, majoritairement dans le cadre d’essais cliniques. Parmi les patients traités, plus de la moitié (72 %) ont eu un contrôle de la maladie sous la TMC décidée en RCP moléculaire. Cet essai montre la faisabilité de l’approche ADNtc dans cette situation (9).
Un consortium allemand a mené une étude observationnelle prospective du WGS et RNAseq, chez 1 310 patients traités pour un cancer avancé. Une recommandation de TMC a eu lieu dans un tiers (33 %) des cas, permettant une amélioration de la réponse par rapport à la ligne précédente, ainsi que de la SSP. Une révision du diagnostic a eu lieu dans 4,4 % des cas, concernant les cancers rares (CUP et sarcomes de tissus mous). Enfin, une prédisposition génétique a été mise en évidence dans 14 % des cas (10).
Conclusion
Les RCP moléculaires permettent la discussion d’anomalies moléculaires et l’analyse de larges panels. L’avènement du PFMG2025 permet par ses indications larges d’analyser le génome tumoral des patients éligibles à un essai thérapeutique, avec des publications montrant le bénéfice pour les patients d’accéder à la médecine de précision. Dès que cela est possible, une présentation en RCP moléculaire doit faire partie de la prise en charge des patients d’oncologie digestive.
Références
- Brenno Pastò, Giulia Buzzatti, Clorinda Schettino, Umberto Malapelle, Alice Bergamini, Carmine De Angelis, et al. Unlocking the potential of Molecular Tumor Boards: from cutting-edge data interpretation to innovative clinical Crit Rev Oncol Hematol. 2024 Jul:199:104379. doi: 10.1016/j.critrevonc.2024.104379. Epub 2024 May 7.
- Green RC, Berg JS, Grody WW, Kalia SS, Korf BR, Martin CL, et ACMG recommendations for reporting of incidental findings in clinical exome and genome sequencing. Genet Med 2013;15:565-74.
- Yap TA, Gerlinger M, Futreal PA, Pusztai L, Swanton Intratumor heterogeneity: seeing the wood for the trees. Sci Transl Med. 2012 Mar 28;4(127):127ps10.
- Pascual J, Attard G, Bidard FC, Curigliano G, De Mattos-Arruda L, Diehn M, et ESMO recommendations on the use of circulating tumour DNA assays for patients with cancer: a report from the ESMO Precision Medicine Working Group. Ann Oncol. 2022 Aug;33(8):750-768. doi: 10.1016/j.annonc.2022.05.520. Epub 2022 Jul 6.
- Mateo J, Chakravarty D, Dienstmann R, Jezdic S, Gonzalez-Perez A, Lopez-Bigas N, et A framework to rank genomic alterations as targets for cancer precision medicine: the ESMO Scale for Clinical Actionability of molecular Targets (ESCAT). Ann Oncol. 2018 Sep 1;29(9):1895- 1902. doi: 10.1093/annonc/mdy263.
- Bayle A, Basile D, Garinet S, Rance B, Laurent-Puig P, Blons H, et Next-Generation Sequencing Targeted Panel in Routine Care for Metastatic Colon Cancers. Cancers 2021, 13, 5750. https://doi.org/10.3390/cancers13225750
- Andre F, Filleron T, Kamal M, Mosele F, Arnedos M, Dalenc F, et Genomics to select treatment for patients with metastatic breast cancer. Nature. 2022 Oct;610(7931):343-348. doi: 10.1038/s41586-022-05068-3. Epub 2022 Sep 7.
- Massard C, Michiels S, Ferté C, Le Deley MC, Lacroix L, Hollebecque A, et High-Throughput Genomics and Clinical Outcome in Hard-to- Treat Advanced Cancers: Results of the MOSCATO 01 Trial. Cancer Discov. 2017 Jun;7(6):586-595. doi: 10.1158/2159-8290.CD-16-1396. Epub 2017 Apr 1.
- Bayle A, Belcaid L, Palmieri LJ, Teysonneau D, Cousin S, Spalato-Ceruso M, et al. Circulating tumor DNA landscape and prognostic impact of acquired resistance to targeted therapies in cancer patients: a national center for precision medicine (PRISM) Mol Cancer. 2023 Nov 4;22(1):176. doi: 10.1186/s12943-023-01878-9.
- Horak P, Heining C, Kreutzfeldt S, Hutter B, Mock A, Hüllein J, et al. Comprehensive Genomic and Transcriptomic Analysis for Guiding Therapeutic Decisions in Patients with Rare Cancer Discov. 2021 Nov;11(11):2780-2795. doi: 10.1158/2159-8290.CD-21-0126. Epub 2021 Jun 10.