Objectifs pédagogiques
- Connaître les critères de qualité de la bili-IRM
- Savoir éviter les principaux pièges diagnostiques de la bili-IRM
- Connaître les indications et la place de la bili-IRM par rapport aux autres techniques d’imagerie
Les progrès de l’imagerie biliaire et pancréatique en IRM ont été très rapides et la bili-IRM a pris une place de plus en plus importante aux côtés des autres techniques d’exploration radiologiques ou endoscopiques, en particulier par échoendoscopie ou CPRE.
Dans la suite de ce document :
Par ailleurs, les références [1-11] contiennent une sélection d’articles de revue récents et de textes de consensus ou de recommandations, dont une synthèse est présentée ci-dessous, mais auxquels le lecteur pourra se référer pour des compléments d’information.
La bili-IRM (ou CPIRM, Cholangio Pancréato IRM) met à profit l’hypersignal spontané des liquides en IRM en pondération T2. Grâce à des séquences en hyperpondération T2, il est possible d’annuler le signal des tissus et de ne recueillir que le signal des liquides. Centrées sur le foie et le pancréas, ces séquences permettent donc (sans utiliser de produit de contraste) de visualiser sélectivement les voies biliaires et le canal pancréatique.
Comme souvent en IRM, plusieurs séquences aux caractéristiques techniques différentes coexistent, avec des variations selon le constructeur de la machine, selon le type de machine utilisée, selon les habitudes de l’équipe radiologique et selon des facteurs de variabilité liés au patient et à son degré de coopération. Un examen complet, associant les acquisitions spécifiques de bili-IRM et d’autres acquisitions hépato-pancréatiques (T2, T1, et le cas échéant T1 avec injection de gadolinium) nécessite que le patient puisse rester relativement immobile pendant 20 à 40 minutes dans le tunnel de l’IRM, et qu’il puisse réaliser des apnées (au minimum de quelques secondes, et jusqu’à 20 à 30 secondes). Il est par ailleurs utile que le patient soit à jeun 3 à 6 heures avant l’examen.
Sans rentrer dans le détail de la technique IRM, pour comprendre certaines difficultés et certains pièges, il est important de savoir qu’il existe 2 grands types d’acquisition en bili-IRM : en 2D ou en 3D. Le Tableau I présente les éléments de comparaison entre ces 2 techniques. Beaucoup d’équipes radiologiques ont principalement recours à la technique d’acquisition 3D. D’autres associent systématiquement une acquisition 2D et une acquisition 3D : le temps d’examen est alors plus long, mais chez les patients difficiles à explorer, les chances d’avoir des images de qualité satisfaisante sont majorées.
Outre la technique d’acquisition en 2D ou 3D, d’autres éléments sont importants :
Dans les exemples du chapitre « Indications, apports et difficultés » ci-dessous, plusieurs de ces éléments techniques seront illustrés en pratique. Ces exemples rappelleront que la bili-IRM n’est pas toujours un examen simple, et que cet examen n’est pas strictement standardisé. Ainsi, dans les cas les plus difficiles, il peut être utile que les explorations soient réalisées dans des centres experts, où la technique d’examen et l’interprétation des images seront adaptées en fonction des contraintes rencontrées.
| 2D | 3D |
|---|---|
| Acquisitions successives de plusieurs coupes épaisses (épaisseur de chaque coupe = quelques centimètres) | Acquisition de l’ensemble d’un volume, sous la forme de plusieurs dizaines de coupes fines de 2 à 3 mm d’épaisseur |
| Temps d’acquisition de chaque coupe = de l’ordre de la seconde, pendant laquelle une apnée est demandée au patient | Temps d’acquisition du volume = quelques minutes, pendant lesquelles le patient respire librement |
| Le risque d’artefact est réduit par la rapidité d’acquisition (→ faisable chez un patient peu coopérant) | Un dispositif de synchronisation avec la respiration permet de limiter les artefacts respiratoires, mais ceux-ci sont fréquents chez les patients dont la respiration est irrégulière |
| La position et l’orientation de différentes coupes est à choisir au moment de l’acquisition, en fonction de la région d’intérêt | L’acquisition concerne l’ensemble d’un volume, avec une excellente résolution spatiale : ceci permet de reconstruire des projections cholangiographiques (= « MIP ») selon n’importe quel angle de vue |
| La répétition des coupes permet une étude dynamique | La longue durée d’acquisition du volume ne permet pas d’avoir des informations dynamiques |
Tableau I. Comparaison des techniques d’acquisition 2D et 3D en bili-IRM
Contrairement :
la bili-IRM est l’examen radiologique de référence pour le diagnostic de lithiase de la voie biliaire principale. Ses performances sont excellentes, comparables à celles de l’écho-endoscopie pour les calculs de plus de 3 mm. La bili-IRM a par ailleurs l’avantage d’explorer aussi bien la VBP que les voies biliaires intrahépatiques, et d’être non invasive. Le diagnostic IRM de lithiase de la voie biliaire principale sera d’autant plus performant qu’on utilise une technique optimale, faisant appel à la complémentarité des acquisitions T2 et de bili-IRM 2D et 3D. Il faudra de plus éviter quelques pièges lors de l’interprétation des images. Ceci est illustré sur les Figures 1 à 7.
En cas de suspicion de lithiase de la voie biliaire principale, la stratégie d’exploration est orientée par des scores de probabilité cliniques, biologiques et échographiques, et fait ensuite appel à différents examens d’imagerie de confirmation : bili-IRM, échoendoscopie ou cholangiographie peropératoire. Quant à la CPRE, elle est maintenant réservée aux patients pour lequel un diagnostic (quasi) certain de lithiase de la VBP a pu être posé au préalable : la CPRE n’est ainsi proposée qu’à but thérapeutique, et non diagnostique.
La stratégie recommandée pour l’exploration d’un patient suspect d’obstruction lithiasique est détaillée sur la Figure 8. Cette stratégie évite, en théorie, d’avoir à faire une bili-IRM lorsqu’une cholangiographie peropératoire ou une échoendoscopie peut faire le diagnostic et être complétée par un geste d’extraction lithiasique (peropératoire ou par CPRE). En pratique, cependant, la place de la bili-IRM reste débattue et dépend beaucoup du contexte médico-chirurgical local : le recours à la bili-IRM peut ainsi être plus systématique que ce qui est illustré Figure 8. En effet, certains chirurgiens préfèrent que le diagnostic de lithiase de la VBP (en même temps qu’une cartographie biliaire) soit fait en préopératoire par bili-IRM, plutôt qu’en per-op lors d’une cholangiographie (celle-ci n’étant pas toujours facile à réaliser, surtout depuis la généralisation de la laparoscopie). De même, certains gastro-entérologues, surtout s’ils n’ont pas un accès facile à l’échoendoscopie pré-CPRE, apprécient qu’une bili-IRM leur confirme le diagnostic de lithiase pour pouvoir prévoir d’emblée un geste thérapeutique sous CPRE.
Dans le cas particulier des lithiases intrahépatiques, les performances de la bili-IRM sont moindres que pour les lithiases de la voie biliaire principale, et le diagnostic est plus difficile. Il peut devenir quasi impossible, par exemple en présence d’une aérobilie, sauf si on a la chance d’être aidé par un hypersignal spontané des lithiases sur une séquence en pondération T1 (Fig. 9).
Par ailleurs, il faut être particulièrement vigilant devant une obstruction lithiasique intrahépatique, et aller au bout de la recherche étiologique (Figs 10 et 11) : les calculs peuvent être en effet une cause d’obstruction, mais peuvent également être seulement la conséquence d’une autre pathologie sous-jacente.
La bili-IRM a désormais remplacé la CPRE pour le diagnostic de CSP. Sa place est centrale puisque, en cas de cholestase chronique, ce diagnostic peut être retenu en présence d’anomalies typiques des voies biliaires en bili-IRM. Une ponction-biopsie hépatique n’est alors pas nécessaire. Toutefois, certaines indications de PBH restent formelles, comme la recherche de CSP des petits canaux biliaires (pour laquelle l’imagerie des voies biliaires est normale).
Malgré les très bonnes performances de la bili-IRM pour le diagnostic de CSP, des difficultés et des pièges sont à connaître (Figs 12 à 15). Il faut ainsi noter que les limites techniques de l’imagerie par bili-IRM donnent « toujours » un aspect « un peu » irrégulier aux voies biliaires. Il est donc important que le diagnostic de CSP ne se base pas sur une appréciation simplement globale et subjective du radiologue sur l’irrégularité des VB : il faut également que le radiologue puisse décrire et montrer précisément des lésions élémentaires de CSP, à savoir des zones de sténoses s’accompagnant d’une trop bonne visibilité de segments biliaires en amont. Une expertise particulière ou une double lecture peuvent être nécessaires.
Par ailleurs certains termes devenus généralement impropres, comme la description d’un aspect « en arbre mort », doivent faire diminuer la conviction du correspondant clinicien à la lecture du compte-rendu d’IRM : cette description d’un « arbre mort » qui s’appliquait autrefois aux images de CPRE n’est plus valable en bili-IRM puisque, contrairement à la CPRE, la bili-IRM a la possibilité de montrer les segments biliaires (anormalement trop bien visibles) en amont des sténoses.
Outre le diagnostic, la bili-IRM a également un rôle important pour le bilan préthérapeutique (recherche de sténoses dominantes accessibles à un traitement endoscopique) et pour le suivi en imagerie – annuel – des patients atteints de CSP. Concernant le risque d’apparition d’un cholangiocarcinome, la bili-IRM (qui devra être complétée par des séquences hépatiques avec injection de gadolinium) recherchera l’apparition de nouvelles dilatations biliaires suspectes, d’un syndrome de masse ou de prises de contraste pathologiques. Les performances de l’IRM restent malheureusement relativement limitées pour dépister une forme précoce de cholangiocarcinome, et un brossage endobiliaire doit être discuté au moindre signe d’alerte.
Tout comme l’échoendoscopie, la bili-IRM est très utile au bilan et à la caractérisation des lésions kystiques du pancréas. Elle permet de préciser leur localisation, leur aspect morphologique, leur caractère uni- ou multifocal, et leur communication éventuelle avec le canal pancréatique (sachant qu’il peut être difficile de faire la distinction entre un contact et une communication). Ces caractéristiques d’imagerie, associées au contexte clinique, permettent souvent de s’orienter entre les différents types de lésion : pseudo-kystes, TIPMP (Fig. 16), cystadénomes séreux ou mucineux.
Le principal problème qui se pose en pratique est celui de la prise en charge des petites lésions kystiques pancréatiques asymptomatiques qui sont découvertes de plus en plus souvent de façon fortuite (Fig. 17), à la faveur de la multiplication et de l’amélioration des performances des examens d’imagerie (échographie, scanner ou IRM) et qui correspondent le plus souvent à une TIPMP des canaux secondaires volontiers multiloculaire. Alors que les attitudes « historiques » étaient généralement très invasives, une évolution des pratiques vers moins d’agressivité a été progressivement validée, ce qui a conduit à essayer de sélectionner les lésions pour lesquelles la prise en charge peut être allégée.
Lors de la dernière réunion de consensus sur la prise en charge des lésions kystiques pancréatiques mucineuses, des recommandations ont été édictées.
Dans tous les cas, une bili-IRM associée à des acquisitions pancréatiques avec injection de produit de contraste permet un bilan initial non invasif et une orientation selon les critères suivants :
A  B
B 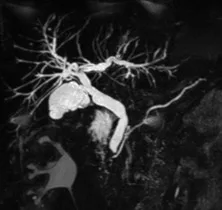 C
C 
Figure 1. Patient exploré par bili-IRM pour une suspicion de migration lithiasique.
A. Cette coupe de bili-IRM 2D montre de multiples lithiases vésiculaires, ainsi qu’un calcul du bas cholédoque (tête de flèche).
B. Sur cette projection cholangiographique « MIP » issue d’une acquisition 3D en coupes fines, le calcul cholédocien est trop
petit au sein de cette VBP dilatée, et il n’est pas correctement visualisé. En cas de bili-IRM 3D, l’analyse de chacune des coupes
fines du volume est impérative. Ainsi, contrairement à la projection « MIP », la coupe fine passant par le cholédoque permet
de bien montrer le calcul (C)
A 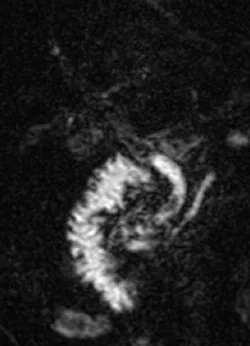 B
B 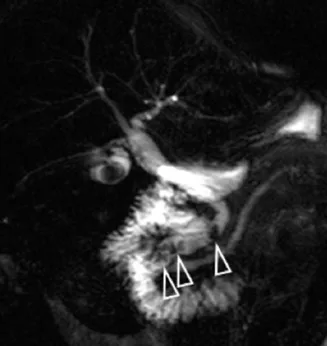
Figure 2.
A. Acquisition 3D de bili-IRM. Chez ce patient à la respiration irrégulière, l’échec de la synchronisation respiratoire (nécessaire à l’acquisition de cette séquence) rend dans ce cas les images quasi ininterprétables.
B. Ici, c’est une coupe épaisse 2D acquise lors d’une courte apnée qui s’avère plus contributive pour montrer l’empierrement cholédocien (têtes de flèches)
A 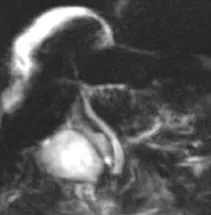 B
B 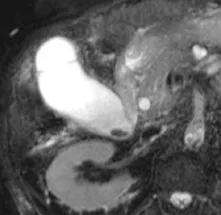 C
C 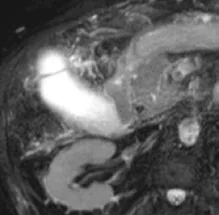
Figure 3. Chez ce patient non coopérant, mêmes les coupes de bili-IRM 2D sont trop artefactées pour permettre une analyse fiable des voies biliaires (A).
Cependant, de simples coupes axiales T2 (en mode d’acquisition très rapide) montrent le bas cholédoque dilaté sur la coupe (B), et son obstruction par un calcul sur la coupe sous-jacente (C)
A 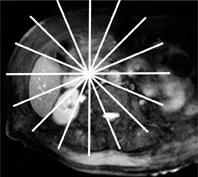 B
B 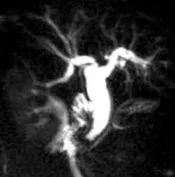 C
C 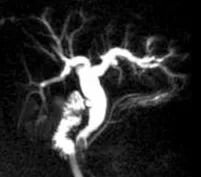
Figure 4. Acquisition 2D de multiples coupes épaisses, selon une distribution radiaire en restant centré sur le bas cholédoque (A).
L’acquisition (B) montre une dilatation de la VBP avec un arrêt cupuliforme au niveau du bas cholédoque (tête de flèche).
On suspecte une lithiase, mais sans pouvoir éliminer une image de pseudo- calcul liée à une contraction du sphincter.
L’acquisition radiaire suivante (C), lors d’une ouverture sphinctérienne, établit formellement le diagnostic, en montrant le passage de bile autour d’un calcul enclavé du bas cholédoque (tête de flèche).
A 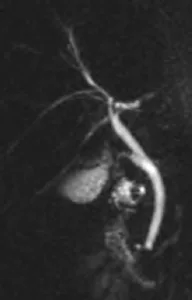 B
B 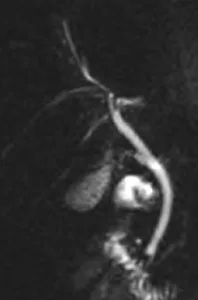
Figure 5. Lorsque la jonction cholédoco-duodénale reste mal analysée, l’acquisition de coupes 2D identiques et répétées (acquisition « dynamique ») centrées sur le bas cholédoque peut permettre de bénéficier d’une ouverture sphinctérienne afin de trancher entre un calcul cholédocien et une eventuelle variante morphologique sphinctérienne.
A. Sphincter fermé (tête de flèche).
B. Sphincter ouvert : on visualise un passage biliaire cholédocoduodénal avec un aspect « en baïonnette » (tête de flèche)
A 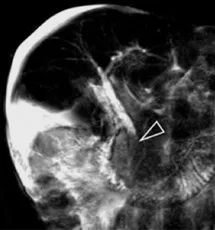 B
B 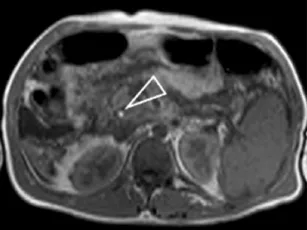 C
C 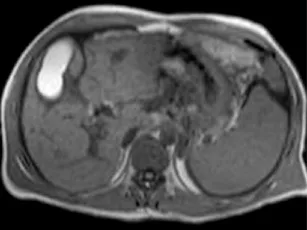
Figure 6. Chez ce patient porteur d’une sclérose hépato-portale avec ascite et ayant présenté une pancréatite aiguë, la bili-IRM montre un comblement du bas cholédoque par un sédiment potentiellement lithiasique (A, tête de flèche).
Celui-ci apparaît en hypersignal spontané T1 (B, tête de flèche) et il est retrouvé également dans la vésicule (C).
Certains calculs ou du sludge peuvent apparaître en hyper T1 en IRM. C’est également le cas de l’hémobilie. En réalité ici, il ne s’agissait que de l’aspect du produit de contraste iodé injecté la veille lors d’un scanner, et en cours d’excrétion biliaire.
A 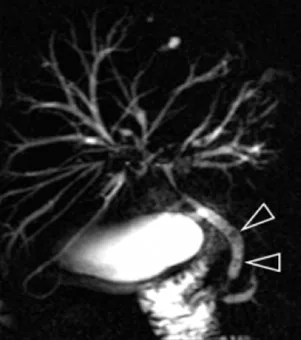 B
B 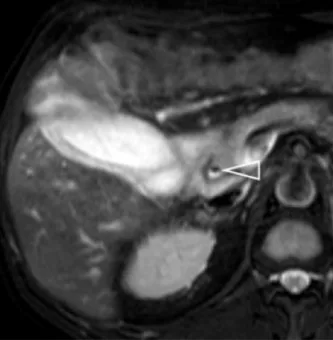
Figure 7. Chez ce patient qui présente des irrégularités de ses voies biliaires intrahépatiques en rapport avec une cholangite à CMV, un empierrement cholédocien (A, têtes de flèches) est suspecté.
Cependant, la confrontation avec les coupes axiales T2 passant par le cholédoque (B) montre le caractère non déclive des images suspectes de calculs, avec un niveau horizontal (tête de flèche) : il ne s’agit que de bulles d’aérobilie
1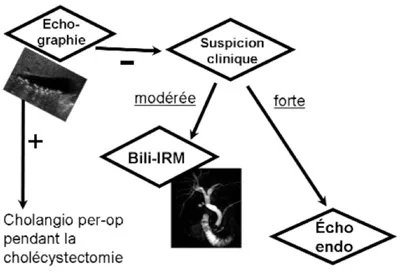
Figure 8. Stratégie « théorique » d’exploration d’un patient symptomatique, suspect de migration ou d’obstruction lithiasique.
• Si l’échographie montre des calculs dans la vésicule, l’indication de cholécystectomie est posée. La bili-IRM n’est en principe pas nécessaire, dans la mesure où le chirurgien peut vérifier la présence de lithiase de la voie biliaire principale par cholangiographie directement au cours de son geste.
• Dans le cas d’une suspicion clinique modérée de lithiase de la VBP, on pourra arrêter les explorations après une bili-IRM négative. Au contraire, lorsque la suspicion clinique est forte, une bili-IRM négative n’aura pas une valeur d’exclusion suffisante et devra être complétée par une échoendoscopie. Cette dernière peut donc être proposée d’emblée à la place de la bili-IRM. Si l’échoendoscopie confirme la lithiase, elle pourra de plus se prolonger dans le même temps anesthésique par la réalisation d’un geste thérapeutique sous CPRE

Figure 9.
A. Chez ce patient sphinctérotomisé, la bili-IRM montre plusieurs images lacunaires au sein des VBIH (têtes de flèches), d’interprétation difficile dans ce contexte de possible aérobilie. S’agissant de voies biliaires de petit calibre, la recherche d’un niveau bilio-aérique sur des coupes axiales T2 n’est généralement pas contributive.
B. Ici, on a la chance d’avoir un hypersignal spontané en T1 des calculs intra-hépatiques (tête de flèche), ce qui permet de faire la différence avec l’aérobilie en hyposignal (flèche)
A 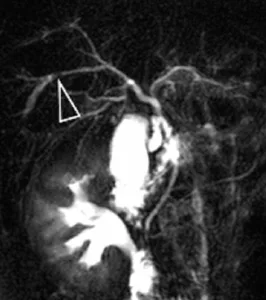 B
B 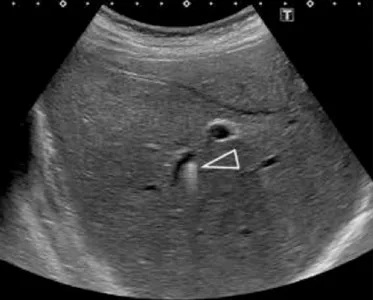
Figure 10.
A. Mise en évidence de lithiases intrahépatiques en bili-IRM.
B. L’échographie est un complément utile, car la bili-IRM peut avoir du mal à détecter les calculs quand les voies biliaires sont
de petit calibre. Ici l’échographie montre la présence de dépôts de cholestérol le long de petites voies biliaires intrahépatiques, visibles
sous la forme d’une image en « queue de comète », classique mais dont la recherche nécessite une exploration ciblée attentive. Devant des antécédents de cholestase gravidique et de symptomatologie biliaire avant 40 ans ayant récidivé après cholécystectomie, cette patiente présente avec l’imagerie tous les critères diagnostiques d’un syndrome LPAC. Cette prédisposition à la pathologie biliaire pourra être confirmée par une recherche génétique, et donner lieu à un traitement médical et un dépistage familial
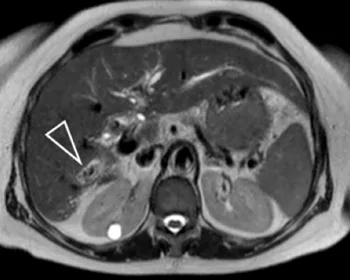
Figure 11. Dilatation des voies biliaires intra-hépatiques postérieures droites,
dont la lumière est remplie par de multiples calculs (tête de flèche).
Un cathétérisme rétrograde a été réalisé, avec des prélèvements
cytologiques par aspiration de bile et brossage biliaire. Les calculs n’étaient
ici qu’une conséquence et non la cause de l’obstruction : la cytologie a montré
la présence d’un cholangiocarcinome sous-jacent
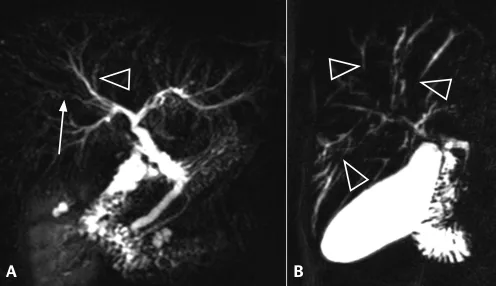
Figure 12.
A. Chez ce patient suivi pour une TIPMP de la tête du pancréas et ne présentant aucun argument clinico-biologique pour une pathologie biliaire, on pourrait discuter de discrètes « irrégularités » des VBIH : aspect en « collier de perles » (tête de flèche), sténose focale (flèche)… En réalité, il ne s’agit que de fausses images, banales en bili-IRM et simplement liées à la résolution spatiale et au rapport signal sur bruit limités : ici les VBIH sont normales.
B. Chez cet autre patient, il existe cette fois-ci des signes objectifs d’atteinte des VBIH : on note de multiples images de « disparition » segmentaire de voies biliaires, associées à une trop bonne visibilité en amont. Il s’agit d’un aspect typique de cholangite sclérosante primitive
A 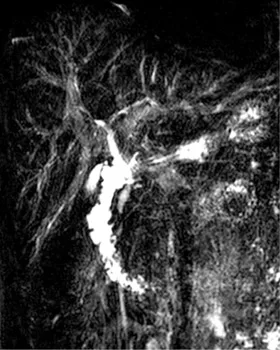 B
B 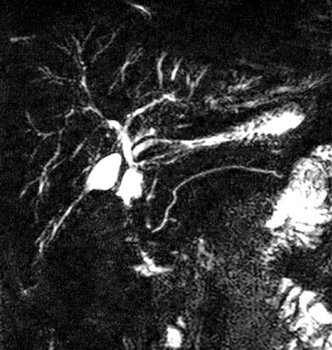
Figure 13. Intérêt du gadolinium pour l’exploration des cholangites sclérosantes primitives : l’injection de produit de contraste permet l’étude du rehaussement biliaire et l’analyse du parenchyme hépatique à la recherche d’un éventuel cholangiocarcinome. De plus, la comparaison d’acquisitions de bili IRM avant (A) et après (B) injection de gadolinium montre que cette injection peut réduire le « bruit de fond » lié aux structures vasculaires. L’analyse des voies biliaires est ainsi facilitée. Ici, on note un aspect typique de CSP
A 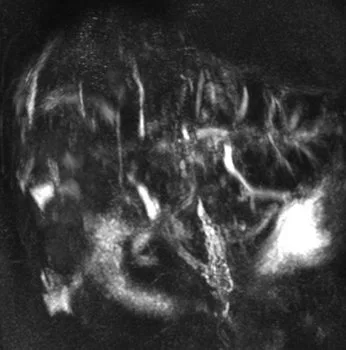 B
B 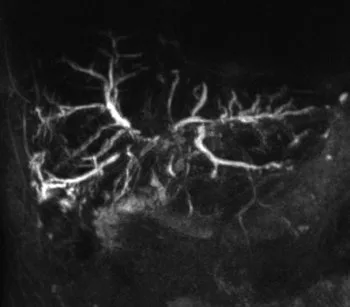
Figure 14. Les acquisitions 3D de bili-IRM apportent généralement un gain en résolution spatiale et en rapport signal sur bruit appréciable pour la recherche des signes de CSP. Mais lorsque la synchronisation respiratoire n’a pas été efficace, l’acquisition 3D sera de mauvaise qualité (A) et sera utilement complétée par des coupes 2D (B)
A 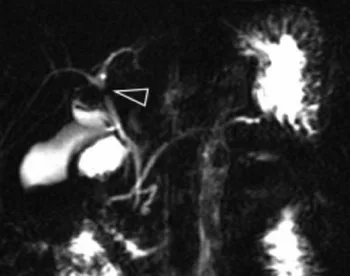 B
B 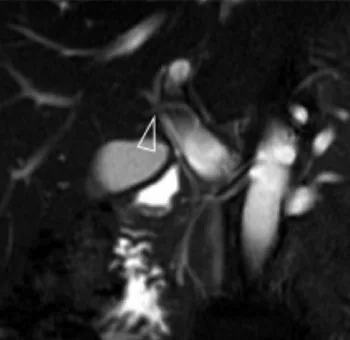
Figure 15. Chez ce patient chez qui on recherche des signes de CSP, une image lacunaire (A, tête de flèche) pourrait faire évoquer une sténose du canal hépatique commun. Cependant, cette image piège n’est en réalité pas pathologique. La topographie, le caractère extrinsèque et les bords parallèles rectilignes de cette « lacune » sont très caractéristiques : une acquisition complémentaire (séquence « à l’état d’équilibre ») confirme qu’il ne s’agit que d’une image d’empreinte artefactuelle liée au passage de la branche droite de l’artère hépatique (B, tête de flèche).
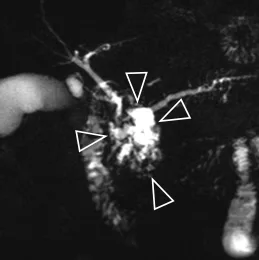
Figure 16. Exemple d’exploration par bili-IRM d’une volumineuse TIPMP de la tête du pancréas (têtes de flèches). Il s’y associe d’autres localisations corporéo-caudales de petite taille, et une augmentation de calibre du canal pancréatique principal
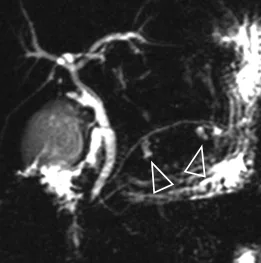
Figure 17. Sur cette bili-IRM demandée à la recherche de lithiases de la voie biliaire principale, découverte fortuite d’ectasies kystiques juxta-centimétriques de canaux secondaires, évoquant des localisations de TIPMP (têtes de flèches)
Même si la bili-IRM peut être très évocatrice d’un cancer du pancréas en montrant des signes d’obstruction, en particulier au niveau céphalique avec le signe du « double canal » (dilatation du cholédoque et du canal pancréatique), le bilan d’un adénocarcinome pancréatique repose essentiellement sur la TDM : celle-ci permet un bilan d’extension locale et à distance, et une évaluation précise d’un éventuel envahissement vasculaire.
Dans ce contexte, ce sont les séquences d’IRM hépatique (en diffusion et en T1 sans et avec injection de Gadolinium) davantage que celles de bili-IRM qui peuvent utilement compléter le bilan d’opérabilité fait par TDM. En effet, l’IRM hépatique est très performante (plus que la TDM) pour dépister des métastases.
En cas de cancer des voies biliaires, en complément d’un bilan par une imagerie en coupe avec injection (par TDM ou IRM), la bili-IRM sera très utile pour localiser la lésion et pour fournir une cartographie biliaire préthérapeutique avant un geste endoscopique, chirurgical ou de radiologie interventionnelle (Fig. 18). La bili-IRM permet en particulier de préciser l’extension biliaire locale d’un cholangiocarcinome de la convergence (tumeur de Klatskin).
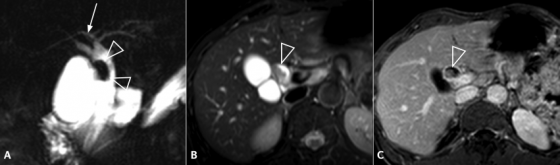
Figure 18. Mise en évidence d’une formation polypoïde (A, têtes de flèche) dans la lumière du canal hépatique commun. Cette coupe de bili-IRM montre les rapports entre le pôle supérieur de la lésion et la convergence biliaire supérieure. On note par ailleurs un abouchement variant sur le canal hépatique gauche du canal sectoriel postérieur droit (flèche). L’hypersignal tissulaire en T2 de la lésion (B) et son rehaussement en T1 après injection de gadolinium (C) montrent qu’il s’agit d’une tumeur et non d’un simple calcul ou d’un conglomérat de sludge. L’analyse de la pièce de résection chirurgicale a retrouvé un adénome tubulo-villeux de 2,5 cm de grand axe, dégénéré sous la forme d’un adénocarcinome bien différencié de type biliaire
Devant une sténose biliaire, le bilan complet d’imagerie cherchera à s’orienter quant à sa nature. Les arguments suivants sont à rechercher en faveur d’une sténose biliaire maligne :
Une CPRE avec brossage sera couramment requise pour affirmer le diagnostic et faire la différence avec une sténose bénigne, par exemple post-lithiasique (Fig. 19).
A 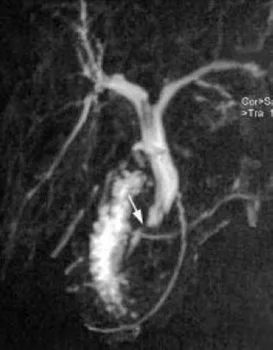 B
B 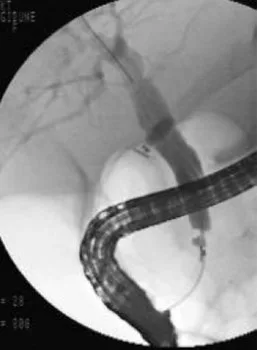
Figure 19. Jeune patiente ayant présenté un épisode de migration lithiasique, avec des calculs vésiculaires en échographie.Pendant la cholécystectomie, une cholangiographie peropératoire a montré une sténose cholédocienne. La bili-IRM (A) retrouve cette sténose, 15 mm en amont de la papille (flèche), avec dilatation de la VBP d’amont. On note par ailleurs un pancréas divisum, et la présence du drain biliaire en T laissé lors de la cholécystectomie. En IRM, aucune autre anomalie n’est notée en regard de la zone de sténose, y compris après injection de gadolinium. Ceci est confirmé par une échoendoscopie qui ne retrouve pas de syndrome de masse ni d’épaississement pathologique des parois biliaires. Une CPRE est réalisée dans le même temps (B) pour vérification cytologique par brossage et aspiration de bile, et mise en place d’une prothèse pour calibrage de la sténose. L’hypothèse retenue est celle d’une sténose bénigne, consécutive à une réaction inflammatoire sur lithiase enclavée puis secondairement évacuée
La cholangite auto-immune (ou cholangite à IgG4) constitue un piège classique. Cette maladie sténosante des voies biliaires fréquemment associée à la pancréatite auto-immune peut donner lieu à des images prêtant à confusion avec une pathologie tumorale. Un dosage sérique des IgG4 et la réponse à un simple traitement corticoïde peuvent permettre de redresser le diagnostic.
En cas d’obstruction très basse, une hypertrophie de la papille (> 10 mm) avec protrusion papillaire au sein de la lumière duodénale, d’autant mieux visible que le duodénum est en réplétion liquidienne, orientera vers un adénome ou adénocarcinome de l’ampoule de Vater (Fig. 20). Le bilan complet fera alors appel à une duodénoscopie.

Figure 20. Patiente présentant une cholestase, avec en bili-IRM une dilatation de l’ensemble de la VBP jusqu’à la papille (A). Le canal pancréatique n’est pas dilaté. L’acquisition en coupes axiales T1 après injection de gadolinium (B) montre une hypertrophie de la papille qui bombe dans la lumière duodénale, et dont le rehaussement est accentué (tête de flèche). L’épaississement des parois reste relativement modéré et régulier ; cependant, la biopsie sous duodénoscopie a permis de poser le diagnostic d’adénocarcinome de l’ampoule de Vater
La bili-IRM permet la recherche et le suivi d’éventuelles complications survenant après une chirurgie hépato-pancréatico-biliaire (Figs 21 et 22). Notons qu’il peut être difficile de diagnostiquer formellement la sténose d’une anastomose biliaire en bili-IRM, lorsque cette sténose est modérée et qu’elle ne s’accompagne pas d’une franche disparité de calibre. En effet, contrairement au test qu’il est possible de faire à l’aide d’un ballonnet en CPRE, la bili-IRM visualise le calibre d’une anastomose « au repos », sans pouvoir prédire si l’anastomose a la capacité de se distendre.
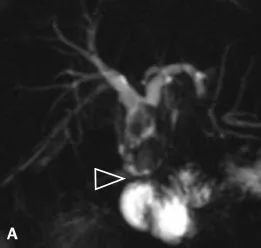
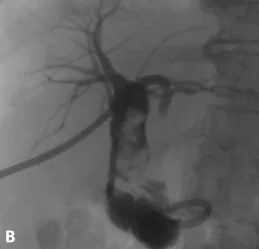
Figure 21. A. Mise en évidence en bili-IRM de volumineux calculs, en amont d’une anastomose bilio-digestive présentant une sténose (tête de flèche).
B. Une cholangiographie percutanée a été réalisée afin de mettre en place un drain interne-externe ; on retrouve les mêmes constatations qu’en bili-IRM
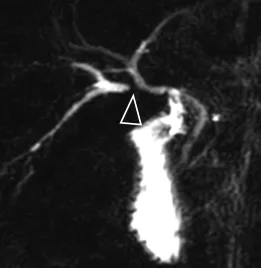
Figure 22. Bili-IRM réalisée dans les suites d’une cholécystectomie qui s’est compliquée d’une plaie biliaire. Cette patiente présentait une variante anatomique, avec un abouchement du secteur biliaire postérieur droit bas situé sur le canal hépatique commun, à proximité du canal cystique. Le canal sectoriel postérieur droit a été lésé au cours de la chirurgie. En postopératoire, on visualise une sténose (tête de flèche) associée à une dilatation sectorielle des VBIH d’amont
Dans le contexte postchirurgical, l’injection d’un produit de contraste à élimination biliaire peut être utile pour authentifier et localiser une fuite biliaire (Fig. 23).

Figure 23. A. Chez ce patient greffé hépatique, la bili-IRM montre une sténose biliaire relativement longue (tête de flèche) en regard de la région anastomotique. Les voies biliaires d’amont ne sont pas dilatées.
B. Sur ce contrôle effectué dans un contexte de majoration de la cholestase, on constate l’apparition d’une collection liquidienne en regard de la région anastomotique (têtes de flèches), et une discrète augmentation du calibre des voies biliaires en amont.
C. Une acquisition tardive après injection d’un produit de contraste à élimination biliaire retrouve la présence de contraste dans la VB sus-anastomotique (flèche), ainsi que son passage dans la collection hilaire (têtes de flèches) : ceci confirmela fuite biliaire anastomotique
La bili-IRM permet un bilan exhaustif d’un grand nombre de pathologies biliaires kystiques, en particulier congénitales, comme l’illustrent les Figures 24 à 27. Afin d’affirmer ou d’infirmer une communication des lésions kystiques avec les voies biliaires, il peut être utile d’injecter un produit de contraste à élimination biliaire.
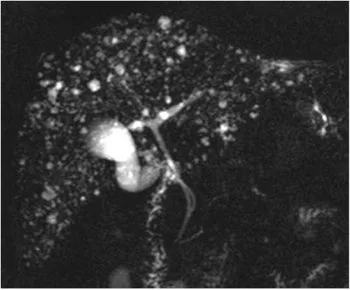
Figure 24. Aspect typique en bili-IRM d’hamartomatose biliaire, avec une
multitude de formations kystiques (complexes de Von Meyenburg) disséminées, de petite taille, et sans communication avec l’arbre biliaire
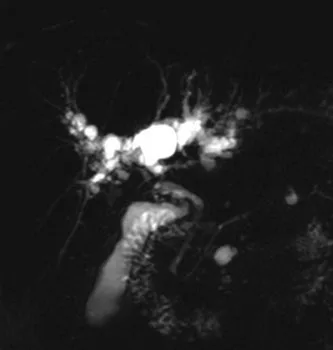
Figure 25. Mise en évidence en bili-IRM de multiples kystes péribiliaires chez un patient présentant une cirrhose
hépatique

Figure 26.
A. Mise en évidence en bili-IRM de multiples dilatations anévrysmales des voies biliaires.
B. Les voies biliaires dilatées engainent le pédicule portal, visible sous la forme d’un point rehaussé au milieu des images kystiques (« dot sign », têtes de flèches). Cet aspect est caractéristique d’un Caroli. Il s’y associe ici une fibrose hépatique congénitale (des volumineuses varices spléniques d’hypertension portale sont visibles, flèche), ce qui fait porter le diagnostic de syndrome de Caroli
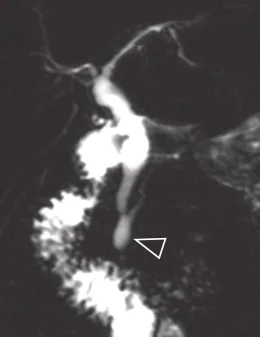
Figure 27. Chez cette patiente suspecte de présenter un kyste du cholédoque, la bili-IRM permet un bilan morphologique et la recherche de facteurs anatomiques prédisposants. Ici, on constate la présence d’un canal commun (tête de flèche) augmenté de calibre et anormalement long (≥ 15 mm). L’angle de raccordement du cholédoque et du canal pancréatique est en revanche normal (< 30°)
Lorsqu’une dilatation des voies biliaires s’associe à une symptomatologie clinique ou biologique, il faudra aller au bout de la recherche étiologique :
Cependant, il arrive aussi fréquemment qu’on découvre une dilatation de la voie biliaire principale de façon fortuite chez un patient asymptomatique, sans qu’une lésion obstructive ne soit mise en évidence. Dans ce cas, la question qui se pose est celle du caractère véritablement pathologique ou non de cette dilatation.
Le seuil généralement retenu pour parler de dilatation de la VBP est un diamètre > 7 mm. Chez un patient cholécystectomisé, on considère généralement comme non pathologique une VBP mesurant jusqu’à 10 mm. On considère également comme normale une augmentation modérée du diamètre de la VBP avec l’âge ou pendant la grossesse. Sous réserve de l’absence de symptomatologie clinique biliaire et de l’absence de cholestase, lorsqu’aucun obstacle n’a été identifié, le contexte peut donc permettre de considérer comme normales certaines dilatations modérées de la voie biliaire principale.
Dans les cas les plus difficiles, il est utile que les explorations soient réalisées par un radiologue expert qui adaptera la technique d’examen et interprétera les images en fonction des contraintes rencontrées.
Toute reproduction ou réécriture, totale ou partielle, sans l’accord préalable écrit de la FMC HGE est interdite.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION.