Lien d’intérêt
Medtronic (cours sur la capsule du grêle), Fujifilm (ateliers de dissection sous-muqueuse sur animal vivant)
Mots-clés : entéroscopie, intestin grêle, saignement digestif inexpliqué, angiodysplasie
Abréviations
AI : angiodysplasie intestinale
IG : intestin grêle
VCE : vidéo capsule endoscopique
DAE : device assited enteroscopy
GIST : gastro intestinal stromal tumors
EDB : entéroscopie double ballon
ESB : entéroscopie simple ballon
ES : entéroscopie spiralée
SPJ : syndrome de Peutz Jeghers
EOGD : endoscopie oeso-gastroduodénale
DPC : duodéno-pancréatectomie céphalique
VBP : voie biliaire principale
Introduction
L’entéroscopie est l’examen endoscopique de référence pour le diagnostic et le traitement des lésions de l’intestin grêle (IG). Durant de nombreuses années, cette partie du tube digestif a été hors de portée des endoscopistes en raison de sa longueur et de sa mobilité dans la cavité abdominale. Au début des années 2000, deux techniques endoscopiques révolutionnaires et complémentaires destinées à explorer l’IG ont vu le jour : la vidéo capsule endoscopique (VCE) et l’entéroscopie. Alors que la VCE est un examen purement diagnostique, l’entéroscopie permet la réalisation de biopsies et de traitement. Nous verrons dans une première partie les différentes techniques d’entéroscopie et notamment comment différents dispositifs placés sur l’entéroscope, ou DAE (Device Assited Enteroscopy), permettent d’explorer une grande partie de l’IG. Les chapitres suivants seront consacrés aux indications de l’entéroscopie, à ses résultats et à la place qu’elle occupe parmi les autres techniques d’exploration de l’IG.
Les différents matériels et leurs modalités techniques
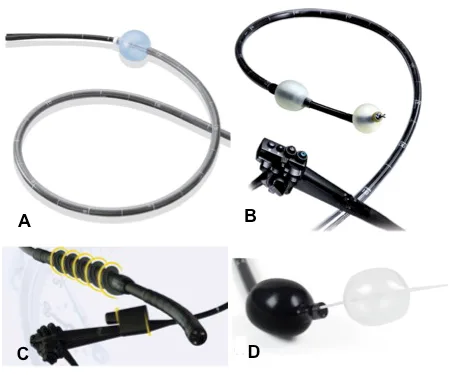
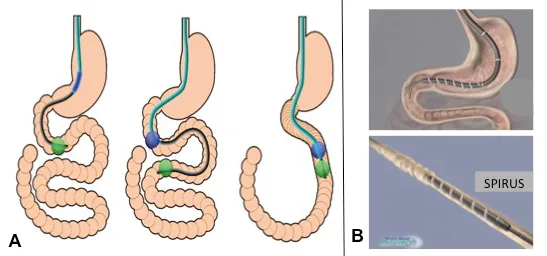
Compte-tenu de la longueur de l’IG, le principe commun à toutes les techniques d’entéroscopie consiste à empiler l’intestin grêle, grâce à des manœuvres de redressement dans le cas des systèmes utilisant des ballons, ou grâce à une hélice qui est actionnée dans l’intestin dans le cas de l’entéroscopie spiralée (Figure 1). L’entéroscopie poussée a été progressivement remplacée par les DAE en raison de sa faible rentabilité diagnostique. Les caractéristiques des différents systèmes disponibles sont résumées dans le tableau I.

Figure 1. Les différents systèmes d’entéroscopie. Simple ballon (A), double ballon (B), entéroscopie spiralée motorisée (C) et le système NaviAid (D)
| Différents systèmes d’entéroscopie | Simple ballon | Double ballon | Double ballon | Double ballon
Système court | Entéroscopie
spiralée |
|---|
| Société | Olympus Optical Co., Ltd, Tokyo, Japan | Fujifilm Corporation, Tokyo, Japan | Fujifilm Corporation, Tokyo, Japan | Fujifilm Corporation, Tokyo, Japan | Spirus Medical, Stoughton, MA, USA |
| Entéroscopes | SIF Q180 | EN-580T | EN-580XP | EI-580BT | Avec tous les entéroscopes |
| Champ de vision | 140° | 140° | 140° | 140° | _ |
Diamètre externe
de l’entéroscope | 9,2 mm | 9,4 mm | 7,5 mm | 9,4 mm | _ |
| Longueur totale | 2 345 mm | 2 300 mm | 2 300 mm | 1 850 mm | _ |
Diamètre
du canal opérateur | 2,8 mm | 3,2 mm | 2,2 mm | 3,2 mm | _ |
| Surtube | Oui | Oui | Oui | Oui | Oui |
Diamètre externe
du surtube | 13,2 mm | 13,2 mm | 11,6 mm | 13,2 mm | 14,5 mm |
Tableau I. Caractéristiques des principaux systèmes d’entéroscopie
L’entéroscopie peut être réalisée par voie antérograde ou rétrograde. Dans ce dernier cas, une préparation colique standard est nécessaire. Une aide, infirmière ou second médecin, est en général nécessaire pour réaliser l’examen. En France, les entéroscopies sont réalisées sous anesthésie générale, à la différence des pays asiatiques ou une sédation vigile est habituelle. L’utilisation d’un insufflateur à CO2 doit être privilégiée. L’utilisation de la fluoroscopie est devenue exceptionnelle et peut être utile chez des patients ayant une anatomie modifiée après une résection chirurgicale.
L’entéroscopie double ballon
L’entéroscopie double ballon (EDB) (Fujifilm, Tokyo, Japon) a été proposée pour la première fois en 2001 par le Pr Hironori Yamamoto à Tokyo. Il utilise un vidéoendoscope haute résolution à l’extrémité duquel est fixé un ballon à usage unique qui dispose d’un système d’insufflation. Le système comprend aussi un surtube flexible à usage unique ayant un ballon gonflable à son extrémité et une pompe spécifique (PB-30) qui contrôle le gonflage à l’air et le dégonflage des deux ballons avec des pressions prédéterminées. L’insufflation d’air s’arrête automatiquement en cas de surpression des ballons. Une fois les deux ballons gonflés l’un à côté de l’autre, permettant un accrochage de l’intestin, une manœuvre de redressement simultanée du surtube et de l’entéroscope va permettre d’empiler l’intestin sur le surtube. L’entéroscope est ensuite poussé à travers le surtube et la manœuvre est répétée jusqu’à ne plus pouvoir empiler d’intestin sur le surtube (Figure 2).

Figure 2. Principes de progression dans le grêle avec l’entéroscopie double ballon (A) et l’entéroscopie spiralée (B)
Il existe différents types d’entéroscopes : un appareil pédiatrique avec un petit diamètre (7,5 mm vs. 9,4 mm), un entéroscope thérapeutique avec un canal opérateur de 3,2 mm permettant la réalisation de dilatations et la pose de prothèses et un entéroscope court (1 850 mm vs. 2 300 mm) avec un canal opérateur de 3,2 mm permettant d’accéder aux voies biliaires chez les patients opérés.
Il est difficile d’évaluer précisément la longueur de grêle exploré, même en utilisant la fluoroscopie. Une équipe allemande a décrit une technique de mesure de la progression intestinale avec le système double ballon en s’aidant d’un modèle expérimental, mais qui est peu utilisée en pratique courante [1].
L’entéroscopie simple ballon
L’entéroscopie simple ballon (ESB) (Olympus, Tokyo, Japon) consiste à utiliser un surtube flexible à usage unique surmonté d’un ballon et un entéroscope sans ballon. Le principe est identique à celui de l’EDB, mais pour « accrocher » l’IG lors de la phase de redressement, on utilise le béquillage forcé associé au ballon du surtube [2].
L’entéroscopie avec le système de ballon G-EYE
Le système NaviAid AB (Smart Medical Systems Ltd., Ra’anana, Israël) consiste en un cathéter au bout duquel se trouve un ballon gonflable qui est introduit dans un endoscope possédant aussi un ballon à son extrémité (Pentax Medical, Tokyo, Japan). Ce dispositif n’est pas utilisé en France et a été peu évalué dans le monde [3].
L’entéroscopie spiralée
Le principe de l’entéroscopie spiralée (ES), développé par le Pr Paul Akermann dans l’état de New York en 2008, est d’empiler le grêle en tournant une hélice dans la lumière intestinale (Spirus Medical, USA) [4] (Figure 2). Cette hélice mesure environ 20 cm de long et se trouve sur un surtube flexible jetable de 118 cm avec un diamètre externe de 16 mm. Deux types de surtubes ont été développés, l’un pour la voie antérograde et l’autre rétrograde. Récemment la société Olympus a racheté le brevet de fabrication et développe un endoscope avec une hélice amovible et motorisée (moteur intégré à la poignée de l’endoscope) [5]. La simple pression d’une pédale entraîne la rotation de l’hélice qui va empiler le grêle très rapidement lorsqu’elle est placée après l’angle duodéno-jéjunal. Un système de contrôle de pression permet l’arrêt automatique du système lorsque les résistances sont élevées.
L’entéroscopie peropératoire
Elle permet l’exploration de l’IG grâce à l’introduction d’un endoscope (coloscope ou entéroscope) par voie orale ou après une entérotomie réalisée au bloc opératoire. Le chirurgien va enfiler manuellement l’intestin grêle sur l’endoscope.
Les indications de l’exploration du grêle par entéroscopie
Le saignement digestif inexpliqué
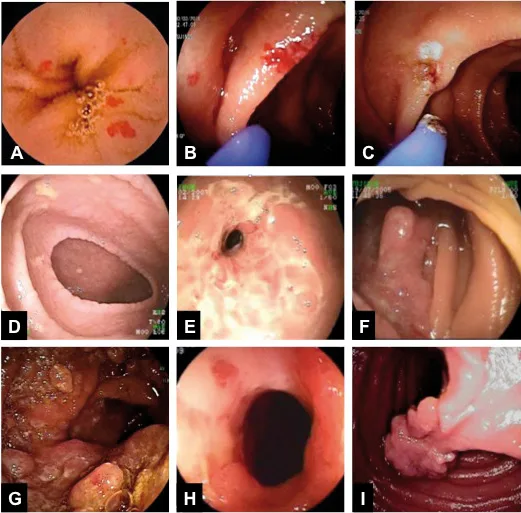
Les saignements digestifs inexpliqués (SDI) (ou saignements obscurs) sont la principale indication de l’exploration endoscopique de l’intestin grêle. Il peut s’agir d’un saignement occulte (anémie ferriprive) ou extériorisé (méléna, rectorragies) avec endoscopie œso-gastro-duodénale et iléo-coloscopie normales. Ils représentent environ 5 % de tous les saignements digestifs et sont en général dus à une ou plusieurs lésions hémorragiques de l’intestin grêle. La principale lésion mise en évidence est l’angiodysplasie intestinale (AI). Elle est définie par une lésion vasculaire acquise superficielle, unique ou multiple, développée dans la muqueuse et/ou la sous-muqueuse de la paroi du tube digestif [6]. L’aspect endoscopique typique d’une AI est celui d’une lésion plane, entourée de villosités normales, rouge vif, nettement délimitée, de petite (mm) à grande (cm) taille (Figure 3). Une AI correspond histologiquement à une dilatation de fins capillaires muqueux en communication avec des veines sous-muqueuses ectasiques et tortueuses. La maladie du Rendu Osler, est une affection héréditaire associant des atteintes vasculaires cutanées et viscérales multiples qui ont un aspect comparable à celui des angiodysplasies.

Figure 3. Exemples de lésions typiques de l’intestin grêle découvertes à l’entéroscopie. Angiodysplasie vue à la vidéocapsule (A)
et traitée lors d’une entéroscopie par coagulation au plasma argon (B et C).
Aspect typique d’une atrophie villositaire dans le cadre d’une maladie cœliaque (D).
Jéjunite ulcéreuse compliquant une maladie cœliaque (E).
Adénocarcinome du grêle (F).
Ulcères chez un patient ayant une maladie de Crohn (G) avec une sténose (H).
Polype hamartomateux pédiculé dans le syndrome de Peutz Jeghers (I)
Les autres lésions vasculaires visualisées lors d’une entéroscopie sont plus rares et peuvent être les ectasies vasculaires post-radiques, les ulcères de Dieulafoy ou les tumeurs vasculaires malignes (angiosarcomes) ou bénignes (hémangiomes). Devant une angiomatose cutanée et digestive avec des lésions du grêle, il faut penser au syndrome de Bean (blue rubber bleb naevus) qui est une maladie génétique rare à transmission autosomique dominante en rapport avec mutation germinale sur le gène TIE2. Le risque chez ces jeunes patients est le volvulus du grêle ou l’obstruction par intussusception.
L’électrocoagulation au plasma argon (0,6 L/minute avec l’ICC200 ou Pulsed APC, effet 2, 10-30 W avec le module APC2) est le traitement de première intention des AI. Les lésions vasculaires plus profondes, comme les angiomes, peuvent être traitées par des injections sclérosantes.
Les autres causes de SDI sont les ulcères en rapport avec une prise prolongée d’AINS et les tumeurs bénignes (lipomes) ou malignes (adénocarcinomes, lymphomes, carcinoïdes) ulcérées.
La maladie de Crohn
Des lésions de l’intestin grêle peuvent être présentes chez environ 60 % des patients ayant une maladie de Crohn, et sont localisées dans l’iléon terminal dans plus de 90 % des cas [7]. Ainsi, l’iléo-coloscopie est considérée comme l’examen de première intention en cas de suspicion de maladie de Crohn. L’exploration endoscopique de l’intestin grêle est justifiée lorsque cette suspicion existe (symptômes digestifs, syndrome inflammatoire et anémie ferriprive) et que la gastroscopie et l’iléo-coloscopie avec biopsies sont normales. Les lésions de l’intestin grêle chez les patients ayant une maladie de Crohn correspondent à des ulcérations ou érosions non spécifiques, situées au sommet des valvules conniventes et souvent aphtoïdes. Il peut exister, comme dans le côlon, un aspect de pseudo-polypes (Figure 3).
L’entéroscopie a démontré son utilité pour visualiser ces ulcérations et réaliser des biopsies. Lorsqu’il existe une sténose du grêle, une dilatation au ballonnet hydrostatique peut être tentée au cours d’une entéroscopie.
Les polypes et tumeurs du grêle
La majorité des tumeurs bénignes et malignes est découverte lors du bilan d’un saignement obscur, extériorisé ou en présence d’une anémie chronique ferriprive. Cependant, leur diagnostic est souvent tardif [8], seuls 3 % à 5 % des patients concernés ayant ces signes.
Tumeurs malignes
Les tumeurs malignes de l’intestin grêle sont par ordre de fréquence : les tumeurs épithéliales (adénocarcinomes, tumeurs carcinoïdes), les tumeurs conjonctives (GIST : gastro intestinal stromal tumors), les lymphomes non Hodgkinien (lymphomes folliculaires), les lymphomes, sarcomes, métastases (mélanomes malins et cancers du rein), kaposi [9, 10]. Il s’agit de lésions ulcéro-bourgeonnantes et fréquemment hémorragiques (Figure 3). L’entéroscopie est indiquée pour faire des biopsies et un éventuel repérage de la lésion (tatouage par injection sous-muqueuse de microparticules de carbone) avant un traitement chirurgical ou une chimiothérapie.
Tumeurs bénignes
L’entéroscopie a montré son utilité dans le diagnostic et la résection des polypes hamartomateux en cas de syndrome de Peutz Jeghers (SPJ) [11]. Il s’agit d’une polypose due à une mutation du gène STK11/LKB1 dont la transmission est autosomique dominante et caractérisée par la lentiginose péri-orificielle, pathognomonique de ce syndrome. Les polypes du grêle sont le plus souvent pédiculés avec un aspect « framboisé » et diffus dans l’IG. Le principal risque étant l’occlusion intestinale, le traitement endoscopique consiste à réséquer les polypes de plus de 10-15 mm.
Les autres polyposes hamartomateuses sont moins fréquentes, la polypose juvénile (gènes SMAD4 ou BMPRA1 mutés), la maladie de Cowden (gène PTEN muté) et les ganglioneuromatoses digestives.
Les polypes du grêle peuvent être visualisés chez les patients ayant une polypose adénomateuse familiale (PAF) et sont préférentiellement localisés dans le duodénum et/ou le jéjunum proximal [12]. La prévalence des tumeurs du grêle dans le syndrome de Lynch est d’environ 1,5 % [13]. La place de l’entéroscopie est limitée dans la PAF et le syndrome de Lynch et l’exploration du grêle, le plus souvent par la VCE, n’est pas systématique et sera déclenchée en cas de symptômes digestifs ou d’anémie ferriprive.
La maladie cœliaque
La maladie cœliaque est due à un désordre à médiation immunitaire déclenché par la présence de gluten dans l’intestin, responsable d’une inflammation chronique conduisant à une atrophie des villosités intestinales, une malabsorption et des manifestations cliniques variées [14]. Le diagnostic se fait sur une EOGD (biopsies duodénales) et la présence d’anticorps anti-transglutaminase de type IgA. L’entéroscopie joue un rôle important dans le diagnostic des complications de la maladie cœliaque : le lymphome T de haut grade, l’adénocarcinome, la sprue réfractaire ou la jéjunite ulcéreuse (Figure 3).
Les indications plus rares ou émergentes
D’autres entéropathies chroniques plus rares peuvent nécessiter une exploration par entéroscopie et le diagnostic sera porté grâce aux biopsies intestinales : la maladie de Whipple, les lymphangiectasies intestinales primitives (maladie de Waldmann) ou encore le déficit immunitaire commun variable (DICV) caractérisé par une hypogammaglobulinémie de cause inconnue.
Une indication émergente est l’obstruction de la voie biliaire principale (VBP) chez des patients avec une anatomie modifiée en raison d’une chirurgie comme une gastrectomie de type Bilroth II, une duodéno-pancréatectomie céphalique, un (mini) By Pass gastrique ou une anastomose hépatico-jéjunale. L’abord de la VBP ne peut pas se faire avec un duodénoscope (sauf cas exceptionnels) et l’entéro-CPRE est une technique efficace qui permet d’empiler l’intestin grêle jusqu’à l’abouchement de la VBP. Un nouvel entéroscope court avec un canal opératoire de 3,2 mm (EI-580BT Fujifilm) permet d’utiliser tout le matériel habituel pour l’extraction de calculs (anses de type Dormia, ballons d’extraction), pour la dilation hydrostatique ou la pose de prothèses biliaires.
Résultats et complications de l’entéroscopie
Il existe des données claires dans la littérature pour dire que la rentabilité diagnostique des entéroscopies avec un surtube (simple ou double ballon, spiralée) est significativement plus élevée que celle de l’entéroscopie poussée (25-30 % vs. 60 %), qui doit être réservée à l’exploration du duodénum et du jéjunum très proximal [15]. Concernant l’évaluation des différentes modalités d’entéroscopie, les études montrent une rentabilité diagnostique similaire entre l’EDB, ESB et l’ES. Une récente méta-analyse a montré sur 375 patients, des résultats comparables concernant la rentabilité thérapeutique (RR = 1,11 ; p = 0,33) ou diagnostique (RR = 1,08 ; p = 0,42), le taux d’échecs (RR = 0,68 ; p = 0,50), de complications (RR = 1,41 ; p = 0,65) ou d’entéroscopie complète (RR = 1,73 ; p = 0,12) [16]. La longueur de grêle explorée et la durée moyenne de la procédure étaient équivalentes (200-250 cm et 50-60 minutes en moyenne). La comparaison de l’ES avec l’EDB a montré une rentabilité diagnostique comparable, d’environ 50 à 70 % selon les études, mais un nombre d’exploration complète du grêle plus faible avec l’ES [17] (Tableau II). En revanche, l’ES semblait être l’examen le plus rapide des trois techniques [18-21]. Concernant l’entéroscopie spiralée motorisée, les premiers résultats communiqués au congrès américain sont très encourageants (DDW 2011, Akerman P. et al. GIE 2011 ; 73, 4S AB446, résultats non publiés). En effet, sur 18 patients la progression était de 414 cm (150-650) pour une durée moyenne de procédure de 28 minutes (10-40). Aucune complication sévère n’a été rapportée. Un essai européen est en cours (Étude ENMSET) et de nouveaux résultats sont attendus dans un futur proche [22].
| DBE vs. SE | Méthode | n | Durée de la procédure (min) | Longueur de grêle (cm) | Rentabilité diagnostique (%) |
|---|
| Frieling T. et al. Endoscopy 2010 | P | 17 vs 18 | 42 vs 47 | 260 vs 250 | 42 vs 47 |
| May A. et al. Endoscopy 2011 | RCT | 10 vs 10 | 65 vs 43* | 310 vs 250* | – |
| Messer I. et al. GIE 2013 | RCT | 13 vs 13 | 60 vs 43* (oral) 76 vs 52 (anal) | 346 vs 268* (oral) 209 vs 78 (anal) | 46 vs 69 |
| Rahmi G. et al. JGH 2013 | P | 191 vs 50 | 60 vs 55 | 200 vs 220 | 74 vs 70 |
| Despott EJ. et al. Dig Liv Dis 2015 | P | 15 vs 15 | 45 vs 24* | 265 vs 165* | – |
| Baniya R. et al. GIE 2017 | MA | 394 vs 221 | 53 vs 41* | 307 vs 168 | 70 vs 62 |
Tableau II. Comparaison des performances de l’entéroscopie double ballon et de l’entéroscopie spiralée (P : prospective, RCT : essai randomisé contrôlé, MA : méta-analyse ; * p < 0,05)
Quel que soit le dispositif utilisé, la rentabilité diagnostique par voie basse est moins élevée que par voie haute, en raison de la localisation préférentielle des lésions vasculaires dans le grêle proximal, et de la difficulté de l’examen par voie basse. Dans tous les cas, la longueur de grêle explorée et la tolérance de l’examen sont plus importantes lorsque l’examen est réalisé avec un insufflateur à CO2 [23].
L’EDB est la technique pour laquelle il existe le plus de données dans la littérature. Malgré un taux élevé de rentabilité diagnostique (environ 60 %) en cas d’hémorragie ou d’anémie ferriprive, le taux de récidive de saignement ou d’anémie à 1 an du traitement par entéroscopie reste élevé, d’environ 30 % [24, 25]. Les facteurs prédictifs de récidive du saignement ou de l’anémie sont les antécédents de maladie cardiovasculaire et la présence d’un saignement extériorisé au diagnostic [25]. Une étude française prospective multicentrique conduite sous l’égide de la SFED a montré l’importance de l’imputabilité de la lésion vue à la VCE chez des patients ayant un SDI [25]. En effet, lorsqu’une EDB était réalisée pour une lésion de faible imputabilité (potentiel hémorragique nul ou douteux) le risque de récidive semblait plus élevé. Il est donc recommandé pour chaque lésion de décrire cette imputabilité sur le compte rendu de la VCE pour aider à prendre la décision de réaliser une EDB (examen sous anesthésie générale, souvent chez des personnes âgées). En cas d’imputabilité faible, une cause non digestive ou la répétition des endoscopies standard doivent être discutées.
Les complications de l’entéroscopie sont rares et comparables quelle que soit la technique utilisée. Elles peuvent tout d’abord être en rapport avec l’anesthésie générale. Une étude réalisée sur plus de 2 000 entéroscopies a montré que les principales complications étaient l’hémorragie et la perforation avec des taux faibles (respectivement 0,8 % et 0,3 %) [26]. Dans le cas d’une procédure thérapeutique, ces taux étaient plus élevés. Une complication rare décrite avec l’EDB est la pancréatite aiguë (environ 0,3 %) dont le mécanisme n’est pas bien connu (augmentation de la pression intraluminale secondaire aux ballons gonflés et/ou traction du bloc duodéno-pancréatique lors des manœuvres de redressement).
Concernant les patients ayant une suspicion de maladie de Crohn, la rentabilité diagnostique de l’entéroscopie varie de 25 % à 70 % [27, 28]. Elle est d’autant plus élevée qu’une lésion a été mise en évidence sur des examens précédant l’entéroscopie et aidant à choisir la voie d’abord. Chez les patients ayant une maladie de Crohn connue, l’entéroscopie permet de réaliser un traitement comme une hémostase sur un ulcère hémorragique, le retrait d’une VCE bloquée en amont d’une sténose, la dilatation d’une sténose au ballonnet hydrostatique. L’efficacité de la dilatation est d’environ 60 % à 80 % et est corrélée à la longueur de la sténose (moins de 5 cm) et à l’absence d’inflammation (29,30). Le taux de perforation post-dilatation est de moins de 9 % dans la littérature.
Chez les patients ayant des polypes du grêle, l’entéroscopie permet de réaliser une polypectomie dont le taux de perforation varie en fonction des études de 1 à 5 % [31]. La difficulté de la procédure est augmentée en cas d’antécédent de chirurgie abdominale en raison de la présence d’adhérences. Dans le cadre du SPJ seuls les polypes de plus de 10-15 mm doivent être enlevés. Il existe une bonne corrélation entre la VCE et l’entéroscopie concernant la taille et la localisation du polype [32]. D’autre part, une étude médico-économique récente a montré un bénéfice indiscutable en terme de coût total à un an de l’EDB par rapport à la chirurgie chez des patients ayant un ou plusieurs polypes du grêle. La polypectomie endoscopique doit donc être le traitement de première intention chez ces patients [33].
La place de l’entéroscopie par rapport aux techniques d’exploration du grêle
L’entéroscopie est le plus souvent indiquée pour faire des biopsies ou un traitement et sera réalisée en complément d’un examen diagnostique non invasif comme la VCE ou un entéro scanner/IRM.
Le saignement digestif inexpliqué
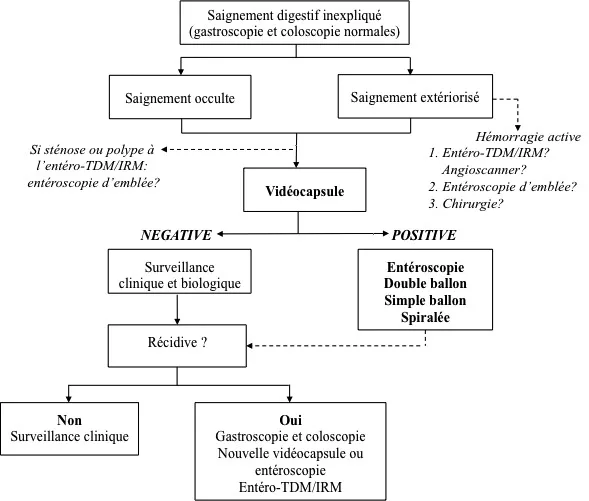
La figure 4 résume la place des différentes techniques chirurgicales, radiologiques et endoscopiques d’exploration du grêle recommandées par l’ESGE (European Society of Gastro Enterology) dans le cadre d’un SDI [34]. La VCE et l’entéroscopie forment un couple qui permet une exploration optimale et complémentaire de l’intestin grêle. La publication récente de plusieurs méta-analyses a montré que ces deux examens avaient une rentabilité diagnostique comparable pour les SDI [35, 36]. La VCE sera donc prescrite en première intention (en l’absence de contre-indication comme un syndrome occlusif) pour le diagnostic non invasif et ambulatoire d’une lésion du grêle. L’entéroscopie, dont la voie d’abord sera guidée par les résultats de la VCE, va permettre de confirmer la lésion, de réaliser un traitement.

Figure 4. Place de l’entéroscopie dans l’exploration de l’intestin grêle pour un saignement digestif inexpliqué
Comparée à l’entérocanner, l’EDB a une meilleure rentabilité diagnostique (avec entéroclyse ou entérographie) chez des patients ayant un SDI [37]. En cas de saignement extériorisé important, mais sans instabilité hémodynamique, l’entéroscopie peut être réalisée après un examen radiologique (scanner abdomino-pelvien) pour privilégier le traitement endoscopique. Plus l’entéroscopie est réalisée tôt, plus la rentabilité diagnostique est élevée [38]. En cas d’instabilité hémodynamique, un angioscanner avec une éventuelle embolisation doit être discutée avant un traitement chirurgical.
L’entéroscopie per opératoire reste exceptionnelle. Elle permet une exploration complète du grêle dans 60 % à 100 % des cas et trouve l’origine du saignement dans 80 % des cas [39]. Cependant, elle est associée à une morbi-mortalité élevée et doit être réservée aux situations complexes : lorsque tous les examens endoscopiques et radiologiques sont négatifs avec une hémorragie active.
La maladie de Crohn
L’entéroscopie permet la réalisation des biopsies pour confirmer le diagnostic de maladie de Crohn. Elle est également indiquée lorsqu’il existe une sténose accessible à une dilatation au ballonnet hydrostatique.
Les tumeurs du grêle
La VCE et les examens radiologiques comme l’entéroscanner ou l’entéroIRM ont une rentabilité diagnostique comparable pour les tumeurs du grêle [40]. Ces examens permettront de prédire la taille et la localisation de la lésion avant une entéroscopie qui aura pour objectif de réséquer des polypes ou réaliser les biopsies d’une lésion néoplasique. En cas de polype non résécable par voie endoscopique (volumineux, localisation difficile), l’entéroscopie per opératoire peut être discutée.
La maladie cœliaque
Alors que l’EOGD joue un rôle important pour le diagnostic et le suivi de la maladie cœliaque, l’entéroscopie est indiquée en cas de suspicion d’une complication.
Conclusion
De nombreuses techniques, endoscopiques et radiologiques sont maintenant disponibles pour explorer l’intestin grêle. L’entéroscopie présente l’avantage d’avoir à la fois un rôle diagnostique et thérapeutique. Dans la majorité des cas, elle est complémentaire à la vidéocapsule endoscopique réalisée en première intention, à visée diagnostique en raison de son caractère non invasif. L’utilisation d’un surtube avec un système de ballon ou une hélice permet une bonne progression dans l’intestin grêle avec un taux élevé d’exploration complète en combinant la voie haute et la voie basse.
Le saignement digestif inexpliqué est l’indication la plus fréquente de l’entéroscopie et les lésions vasculaires responsables sont détruites dans la grande majorité des cas au cours de la procédure. De plus, l’entéroscopie permet de faire des biopsies pour étayer le diagnostic de la maladie de Crohn et, dans une autre indication, évite la chirurgie chez des patients souvent jeunes avec des polypes du grêle. Sur le plan médico-économique, l’apport de cette technique mini invasive comparée au traitement chirurgical est indiscutable.
Dans le futur, l’évolution technologique devrait permettre de diminuer le temps de la procédure et de la simplifier, par exemple grâce à l’entéroscopie motorisée spiralée, dont les résultats sont très encourageants mais avec un recul encore insuffisant.
Références
May A, Nachbar L, Schneider M, Neumann M, Ell C. Push-and-pull enteroscopy using the double-balloon technique: method of assessing depth of insertion and training of the enteroscopy technique using the Erlangen Endo-Trainer. Endoscopy. 2005;37(1):
66-70.
Lenz P, Domagk D. Single-Balloon Enteroscopy. Gastrointest Endosc Clin N Am. 2017;27(1):123-31.
Kumbhari V, Saxena P, Khashab MA. A new through-the-scope balloon-assisted deep enteroscopy platform. Gastrointest Endosc. 2014;79(4):694.
Akerman PA, Agrawal D, Cantero D, Pangtay J. Spiral enteroscopy with the new DSB overtube: a novel technique for deep peroral small-bowel intubation. Endoscopy. 2008;40(12):974-8.
Neuhaus H, Beyna T, Schneider M, Devière J. Novel motorized spiral enteroscopy: first clinical case. VideoGIE. 2016;1(2):32-3.
Gordon FH, Watkinson A, Hodgson H. Vascular malformations of the gastrointestinal tract. Best Pract Res Clin Gastroenterol. 2001;15(1):41-58.
Van Assche G, Dignass A, Panes J, Beaugerie L, Karagiannis J, Allez M, et al. The second European evidence-based Consensus on the diagnosis and management of Crohn’s disease: Definitions and diagnosis. J Crohns Colitis. 2010;4(1):7-27.
Koulaouzidis A, Rondonotti E, Giannakou A, Plevris JN. Diagnostic yield of small-bowel capsule endoscopy in patients with iron-deficiency anemia: a systematic review. Gastrointest Endosc. 2012;76(5):983-92.
Frilling A, Smith G, Clift AK, Martin J. Capsule endoscopy to detect primary tumour site in metastatic neuroendocrine tumours. Dig Liver Dis Off J Ital Soc Gastroenterol Ital Assoc Study Liver. 2014;46(11):1038-42.
Albert JG, Fechner M, Fiedler E, Voderholzer W, Lochs H, Trefzer U, et al. Algorithm for detection of small-bowel metastasis in malignant melanoma of the skin. Endoscopy. 2011;43(6):
490-8.
Rahmi G, Samaha E, Lorenceau-Savale C, Landi B, Edery J, Manière T, et al. Small bowel polypectomy by double balloon enteroscopy: Correlation with prior capsule endoscopy. World J Gastrointest Endosc. 2013;5(5):219-25.
Saurin J-C, Gutknecht C, Napoleon B, Chavaillon A, Ecochard R, Scoazec J-Y, et al. Surveillance of duodenal adenomas in familial adenomatous polyposis reveals high cumulative risk of advanced disease. J Clin Oncol Off J Am Soc Clin Oncol. 2004;22(3):
493-8.
Haanstra JF, Al-Toma A, Dekker E, Vanhoutvin SALW, Nagengast FM, Mathus-Vliegen EM, et al. Prevalence of small-bowel neoplasia in Lynch syndrome assessed by video capsule endoscopy. Gut. 2015;64(10):
1578-83.
Mustalahti K, Catassi C, Reunanen A, Fabiani E, Heier M, McMillan S, et al. The prevalence of celiac disease in Europe: results of a centralized, international mass screening project. Ann Med. 2010;42(8):587-95.
May A, Nachbar L, Schneider M, Ell C. Prospective comparison of push enteroscopy and push-and-pull enteroscopy in patients with suspected small-bowel bleeding. Am J Gastroenterol. 2006;101(9):2016-24.
Lipka S, Rabbanifard R, Kumar A, Brady P. Single versus double balloon enteroscopy for small bowel diagnostics: a systematic review and meta-analysis. J Clin Gastroenterol. 2015;49(3):177-84.
Messer I, May A, Manner H, Ell C. Prospective, randomized, single-center trial comparing double-balloon enteroscopy and spiral enteroscopy in patients with suspected small-bowel disorders. Gastrointest Endosc. 2013;77(2):241-9.
Baniya R, Upadhaya S, Subedi SC, Khan J, Sharma P, Mohammed TS, et al. Balloon enteroscopy versus spiral enteroscopy for small-bowel disorders: a systematic review and meta-analysis. Gastrointest Endosc. 23 juin 2017.
Rahmi G, Samaha E, Vahedi K, Ponchon T, Fumex F, Filoche B, et al. Multicenter comparison of double-balloon enteroscopy and spiral enteroscopy. J Gastroenterol Hepatol. 2013;28(6):992-8.
May A, Manner H, Aschmoneit I, Ell C. Prospective, cross-over, single-center trial comparing oral double-balloon enteroscopy and oral spiral enteroscopy in patients with suspected small-bowel vascular malformations. Endoscopy. 2011;43(6):477-83.
Frieling T, Heise J, Sassenrath W, Hülsdonk A, Kreysel C. Prospective comparison between double-balloon enteroscopy and spiral enteroscopy. Endoscopy. 2010;42(11):885-8.
European Novel Motorized Spiral Endoscopy Trial – Full Text View – ClinicalTrials.gov [Internet]. [cité 7 oct 2017]. Disponible sur : https://clinicaltrials.gov/ct2/show/NCT02965209
Shiani A, Lipka S, Lai A, Rodriguez AC, Andrade CM, Kumar A, et al. Carbon dioxide versus room air insufflation during balloon-assisted enteroscopy: A systematic review with meta-analysis. Endosc Int Open. 2017;5(1):E67-75.
Gerson LB, Batenic MA, Newsom SL, Ross A, Semrad CE. Long-term outcomes after double-balloon enteroscopy for obscure gastrointestinal bleeding. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. 2009;7(6):664-9.
Rahmi G, Samaha E, Vahedi K, Delvaux M, Gay G, Lamouliatte H, et al. Long-term follow-up of patients undergoing capsule and double-balloon enteroscopy for identification and treatment of small-bowel vascular lesions: a prospective, multicenter study. Endoscopy. 2014;46(7):591-7.
Mensink PBF, Haringsma J, Kucharzik T, Cellier C, Pérez-Cuadrado E, Mönkemüller K, et al. Complications of double balloon enteroscopy: a multicenter survey. Endoscopy. 2007;39(7):613-5.
Manes G, Imbesi V, Ardizzone S, Cassinotti A, Pallotta S, Porro GB. Use of double-balloon enteroscopy in the management of patients with Crohn’s disease: feasibility and diagnostic yield in a high-volume centre for inflammatory bowel disease. Surg Endosc. 2009;23(12):2790-5.
Heine GD, Hadithi M, Groenen MJ, Kuipers EJ, Jacobs MA, Mulder CJ. Double-balloon enteroscopy: indications, diagnostic yield, and complications in a series of 275 patients with suspected small-bowel disease. Endoscopy. 2006;38(1):42-8.
Despott EJ, Gupta A, Burling D, Tripoli E, Konieczko K, Hart A, et al. Effective dilation of small-bowel strictures by double-balloon enteroscopy in patients with symptomatic Crohn’s disease (with video). Gastrointest Endosc. 2009;70(5):1030-6.
Pohl J, May A, Nachbar L, Ell C. Diagnostic and therapeutic yield of push-and-pull enteroscopy for symptomatic small bowel Crohn’s disease strictures. Eur J Gastroenterol Hepatol. 2007;19(7):529-34.
Ohmiya N, Nakamura M, Takenaka H, Morishima K, Yamamura T, Ishihara M, et al. Management of small-bowel polyps in Peutz-Jeghers syndrome by using enteroclysis, double-balloon enteroscopy, and videocapsule endoscopy. Gastrointest Endosc. 2010;72(6):1209-16.
Rahmi G, Samaha E, Lorenceau-Savale C, Landi B, Edery J, Manière T, et al. Small bowel polypectomy by double balloon enteroscopy: Correlation with prior capsule endoscopy. World J Gastrointest Endosc. 2013;5(5):
219-25.
Rahmi G, Vinet M-A, Perrod G, Saurin J-C, Samaha E, Ponchon T, et al. Efficacy of double-balloon enteroscopy for small-bowel polypectomy: clinical and economic evaluation. Ther Adv Gastroenterol. 2017;10(6):
465-72.
Pennazio M, Spada C, Eliakim R, Keuchel M, May A, Mulder CJ, et al. Small-bowel capsule endoscopy and device-assisted enteroscopy for diagnosis and treatment of small-bowel disorders: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy. 2015;47(4):352-76.
Teshima CW, Kuipers EJ, van Zanten SV, Mensink PBF. Double balloon enteroscopy and capsule endoscopy for obscure gastrointestinal bleeding: an updated meta-analysis. J Gastroenterol Hepatol. 2011;26(5):
796-801.
Pasha SF, Leighton JA, Das A, Harrison ME, Decker GA, Fleischer DE, et al. Double-balloon enteroscopy and capsule endoscopy have comparable diagnostic yield in small-bowel disease: a meta-analysis. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. 2008;6(6):671-6.
Yen H-H, Chen Y-Y, Yang C-W, Liu C-K, Soon M-S. Clinical impact of multidetector computed tomography before double-balloon enteroscopy for obscure gastrointestinal bleeding. World J Gastroenterol WJG. 2012;18(7):692-7.
Mönkemüller K, Neumann H, Meyer F, Kuhn R, Malfertheiner P, Fry LC. A retrospective analysis of emergency double-balloon enteroscopy for small-bowel bleeding. Endoscopy. 2009;41(8):715-7.
Voron T, Rahmi G, Bonnet S, Malamut G, Wind P, Cellier C, et al. Intraoperative Enteroscopy: Is There Still a Role? Gastrointest Endosc Clin N Am. 2017;27(1):153-70.
Huprich JE, Fletcher JG, Fidler JL, Alexander JA, Guimarães LS, Siddiki HA, et al. Prospective blinded comparison of wireless capsule endoscopy and multiphase CT enterography in obscure gastrointestinal bleeding. Radiology. 2011;260(3):744-51.