Introduction
La résection des polypes colorectaux réduit l’incidence et la mortalité par cancer colorectal et doit être considérée comme une compétence incontournable pour tous les endoscopistes. Cependant, plusieurs techniques utilisant différents matériels sont utilisés en fonction des habitudes locales avec des résultats variables. Cette recommandation pratique de la société européenne d’endoscopie (ESGE) [2] vise à préciser la technique de résection à choisir en fonction des caractéristiques de la lésion colorectale à réséquer. Le choix thérapeutique dépend de la caractérisation endoscopique diagnostique en temps réel. L’étape diagnostique est donc absolument incontournable et reste indissociable de toute résection endoscopique.
Description des polypes
Une fois la lésion détectée, la première étape est l’examen endoscopique du polype afin de le caractériser. Cette caractérisation va permettre d’obtenir un certain nombre d’informations qui détermineront la technique de résection à choisir.
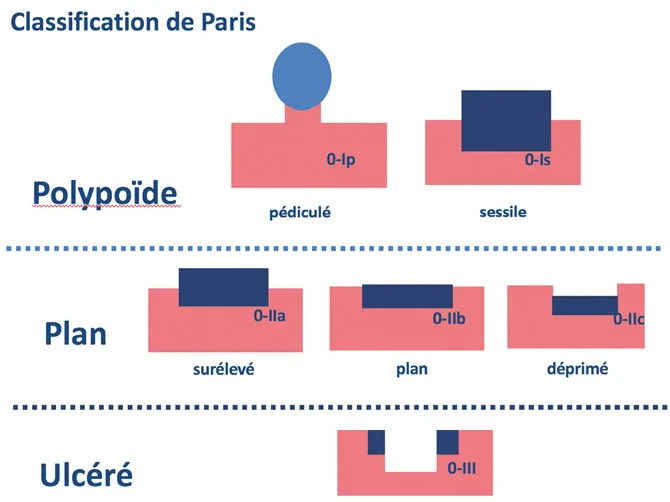
Aspect macroscopique : classification de Paris
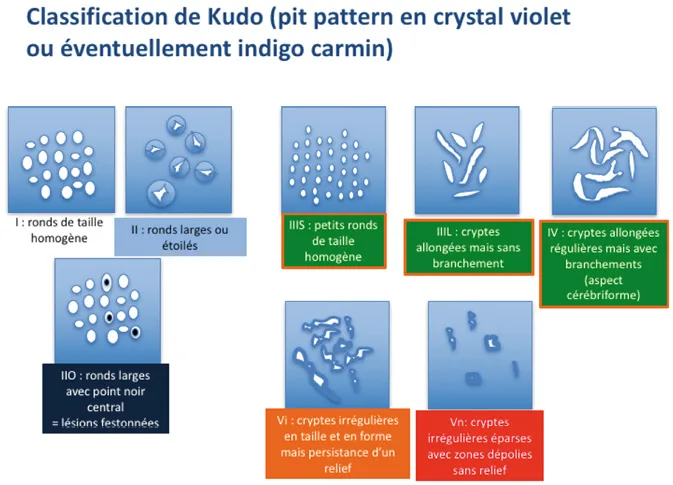
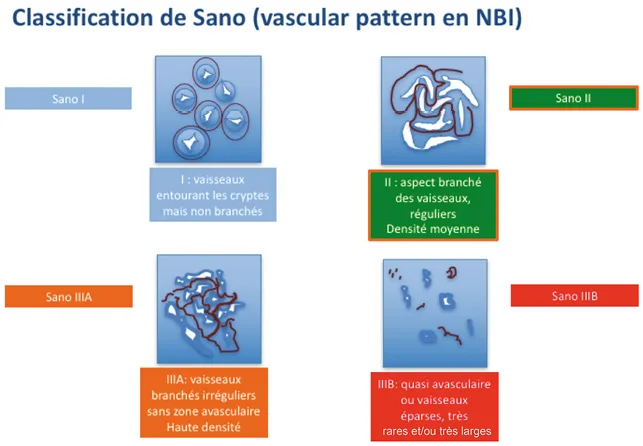
L’ESGE recommande que tout polype soit décrit selon son aspect macroscopique dans la classification de Paris [3] (Fig. 1). Cette classification permet de prédire, en fonction de l’aspect macroscopique, le risque de néoplasie invasive de chaque lésion. Ainsi, les lésions ulcérées ou de type III de Paris sont le plus souvent profondément invasives dans la musculaire et sont donc associées à un risque important de métastases ganglionnaires. Ces lésions de type III relèvent donc de la chirurgie et non de la résection endoscopique. Au contraire, les lésions discrètement surélevées (< 2 mm, type 0-IIa de Paris) sont beaucoup plus rarement invasives que les lésions discrètement déprimées (0-IIc) ; ces lésions 0-IIc sont souvent associées à des dégénérescences focales et doivent donc être analysées avec attention à la recherche d’anomalies du pit pattern (Kudo Vn) [4, 5] ou du vascular pattern (Sano IIIB)[5, 6] pouvant révéler une invasion profonde dans la sous-muqueuse. Par ailleurs, l’ESGE recommande que la taille des polypes soit évaluée et décrite dans les comptes rendus endoscopiques en mm. En effet, la taille (bien qu’approximative lorsqu’évaluée endoscopiquement) est également corrélée au risque de cancer invasif et guide l’endoscopiste dans le choix de la technique de résection.

Figure 1. Classification de Paris

Figure 2. Classification de Kudo du pattern muqueux

Figure 3. Classification de Sano du pattern vasculaire
Polypes diminutifs (inférieurs à 5 mm)
Les polypes diminutifs, définis comme inférieurs à 5 mm, présentent un risque très faible de cancer (0-0,6 %) et devraient justifier d’une stratégie « resect and discard » (polype réséqué mais non analysé histologiquement) lorsque l’examen endoscopique prédit une histologie adénomateuse. Au contraire, si le polype apparaît hyperplasique, la stratégie la plus adaptée est alors la succession d’un diagnostic endoscopique et d’une abstention thérapeutique pour ne pas engendrer de coût et de risque supplémentaire. Pour adopter ces deux stratégies, la Société américaine d’endoscopie (ASGE) a démontré que les performances de la prédiction endoscopique devaient atteindre 90 % de valeur prédictive négative pour la prédiction de la nature hyperplasique et 90 % de concordance pour le diagnostic d’adénome[7]. La littérature actuelle a évalué le Narrow Band Imaging (Olympus®), le FICE (Fujinon®) et l’iScan (Pentax®) et pour l’instant seul le NBI dans des mains expertes permet d’atteindre ces chiffres et d’adopter la stratégie resect and discard.
De ce fait, les recommandations ESGE sont d’adopter la stratégie « diagnostic endoscopique-abstention thérapeutique » pour les lésions diminutives présumées hyperplasiques avec un haut niveau de confiance, mais de continuer de réséquer les polypes de moins de 5 mm lorsque le niveau de confiance pour prédire la nature hyperplasique n’est pas élevé. Dans les centres experts équipés de NBI, la stratégie « resect and discard » peut être adoptée après avoir vérifié à l’échelle individuelle que les performances diagnostiques de caractérisation dépassent 95 % pour ces petits polypes.
Pour la résection des lésions diminutives non hyperplasiques, l’ESGE recommande fortement l’utilisation de l’anse froide du fait d’un taux élevé de résection complète par rapport à la pince à biopsie[8, 9], avec peu ou pas de complications et permettant d’obtenir une pièce histologique de bonne qualité. Au contraire, l’ESGE se positionne contre l’utilisation de la pince froide du fait de taux élevés de résections incomplètes, sauf lorsque la résection à l’anse froide n’est pas possible (mauvais placement, taille 1-3 mm). L’ESGE se positionne également fortement contre la résection à la pince chaude qui diminue le taux de résection complète par rapport à l’anse froide, mais qui a en plus un risque accru de lésions thermiques de la paroi et de saignements retardés [10].
En conclusion, les polypes diminutifs (inférieurs à 5 mm) doivent être réséqués en un seul fragment avec l’anse froide et non plus à la pince, qu’elle soit froide ou chaude. La stratégie resect and discard ne peut pas encore être recommandée.
Petits polypes (6-9 mm)
L’ESGE recommande l’utilisation de l’anse froide pour la résection de ces petits polypes et non plus la pince froide dont la qualité de résection est moins bonne. Bien que la littérature ne soit pas suffisamment riche concernant la comparaison anse froide et anse chaude, le profil de sécurité de la résection à l’anse froide explique la recommandation actuelle en faveur de l’anse froide.
Polypes sessiles (10-19 mm)
Pour les lésions sessiles de 10 à 19 mm, l’ESGE recommande la mucosectomie à l’anse chaude avec si possible une injection sous-muqueuse systématique bien que la littérature comparant les résections avec et sans injection ne soit pas encore suffisante pour l’affirmer avec force.
Certaines situations pourraient être plus propices à des résections piece meal à l’anse froide pour diminuer le risque de complication mais ces données sont récentes et très insuffisante pour statuer dans ce sens actuellement [11].
Polypes pédiculés
Quelle que soit leur taille, les polypes pédiculés doivent être réséqués à l’anse chaude en essayant d’avoir des marges de résection saines. Le risque de saignement retardé est plus important avec les polypes pédiculés en raison de la présence de vaisseaux dans le pied. Pour les lésions dont la tête est ≥ 20 mm et/ou dont le pied est ≥ 10 mm, un pré traitement du pied par injection d’adrénaline diluée ou par hémostase mécanique est recommandé par l’ESGE avec un degré moyen d’évidence [12].
Quelles lésions doivent être envoyées à l’endoscopiste expert ?
La recommandation de l’ESGE différencie les lésions pédiculées des lésions sessiles s’étendant en largeur (Laterally Spreading Tumours LST) sur plus de 20 mm. Pour ces dernières, ainsi que pour les polypes de localisations difficiles (valvule iléo-caecale, zone appendiculaire, ligne pectinée, zones de plis…) la recommandation est de référer le patient vers un centre d’endoscopie interventionnelle équipé et compétent. Il s’agit d’une recommandation forte malgré un degré d’évidence moyen.
Bilan diagnostique devant une lésion de plus de 20 mm
L’ESGE recommande l’utilisation de techniques d’endoscopie diagnostique avancée (chromoendoscopie, magnification) afin de caractériser la lésion et détecter un éventuel risque d’invasion profonde. Lorsque les techniques d’endoscopie avancée ne sont pas disponibles, la chromoendoscopie par colorant peut être bénéfique.
À l’issu de ce bilan diagnostique, l’ESGE recommande clairement que les lésions qui ne présentent pas de critère d’invasion sous-muqueuse profonde ne soient plus référées au chirurgien mais à l’endoscopiste interventionnel pour une évaluation spécialisée afin qu’il choisisse la technique de résection adaptée. Lorsque la lésion semble difficile à repérer, le tatouage au carbone stérile peut être utile en vue d’une chirurgie ou d’une résection endoscopique mais dans ce cas le tatouage doit être fait bien à distance de la lésion pour ne pas gêner la future résection. La biopsie ne sert à rien lorsque si le patient est adressé à l’endoscopiste interventionel spécialisé en résection et risque de compliquer la résection par la fibrose engendrée. Quelques belles photos valent mieux qu’un compte rendu histologique souffrant d’un biais d’échantillonnage majeur et qui ne contre indique pas la résection endoscopique même si les biopsies répondent cancer.
Les critères faisant suspecter fortement une invasion sous-muqueuse profonde sont la présence de zones avasculaires[6] (Sano IIIB), de zones amorphes[4, 13] (Kudo Vn) ou d’un aspect Nice III (lésions ulcérée avec zones amorphes ou avasculaires[5]). Dans ces cas de suspicion forte d’invasion profonde, le patient doit être référé aux chirurgiens et dans ce cas la biopsie peut rassurer le chirurgien qui opère alors avec une preuve histologique (une photo pourrait faire de même cependant). Les lésions avec des critères de dégénérescence superficielles (Sano IIIa, Kudo Vi), sont suspectes de dégénérescence focale et doivent être réséquées en bloc avec marges de sécurité.
Dans des mains entraînées, la mucosectomie permet des succès techniques de résection dans plus de 90 % des cas [14]. Cette technique est donc recommandée pour toutes les lésions sans suspicion de néoplasies superficielles invasives, c’est-à-dire les lésions ayant un pit pattern régulier (Kudo III et IV), un relief vasculaire régulier (Sano 2) et des formes macroscopiques peu risquées (Paris Iia, Is). Au contraire, les résections en bloc sont fortement recommandées pour les lésions suspectes d’être invasives et la technique choisie dépend alors de la taille lésionnelle.
La dissection sous-muqueuse est la technique de référence pour réséquer toutes les lésions suspectes d’invasion dans la sous-muqueuse sauf si la mucosectomie peut emporter avec certitude la lésion en bloc avec des marges de sécurité (résection R0). En pratique, la mucosectomie en bloc avec marges reste fiable jusqu’à 20 mm, au-delà, le choix de la dissection est plus sûr pour atteindre le R0 [15]. Dans des mains expertes, la dissection sous-muqueuse permet 96 % de résections complètes, 88 % de résections R0 et une survie spécifique liée à la maladie de 100 % à 5 ans.
Résections endoscopiques
Matériel
Tous les gestes de résection endoscopique doivent se faire sous insufflateur à CO2 et non plus à l’air afin de diminuer l’inconfort des patients et les risques notamment de surinfection en cas de perforation. Parallèlement, l’utilisation de pompes péristaltiques est suggérée pour les résections endoscopiques afin de pouvoir laver abondamment en cas de saignement per procédure. L’utilité de ces pompes, bien qu’évidente en pratique clinique, n’a pas été démontrée pour l’instant. Désormais, il est recommandé d’utiliser une unité électro-chirurgicale pilotée par un microprocesseur et de ne plus faire de mucosectomies en courant faible de coagulation du fait du risque augmenté de saignement retardé. Pour les polypes pédiculés, les courants alternants coupe et coagulation sont recommandés pour éviter les risques de saignement immédiats induits par l’utilisation d’un courant de coupe pure [16].
Solution d’injection
D’un point de vue technique, l’ESGE recommande que le liquide d’injection utilisé pour les mucosectomies larges soit teinté d’un colorant (ex. : indigo carmin) afin de faciliter la détermination des marges lésionnelles, le repérage du plan sous-muqueux et la détection des contacts profonds sur le muscle (signe de la cible). De même, l’utilisation de solutés visqueux (ex.. : mélange de glycerol, hydroxyethyl starch) est conseillée afin de stabiliser le soulèvement, ce qui permet également d’améliorer le taux de résections complètes et de diminuer le temps de procédure [17].
Mucosectomie en bloc
La mucosectomie en bloc peut être tentée jusqu’à 20 mm dans le côlon et 25 mm dans le rectum, au-delà les taux de résection en bloc obtenus ne dépassent pas 16 à 48 %. Au-delà, la mucosectomie piece meal reste le standard pour les lésions sans aucune suspicion de néoplasie invasive et la dissection sous-muqueuse le standard dans le cas contraire avec suspicion d’invasion. Lorsque le soulèvement obtenu n’est pas suffisant pour réaliser une mucosectomie en sécurité et en bloc, il est recommandé de référer le patient à un endoscopiste interventionnel expert.
Mucosectomie piece meal
Afin de réduire les récidives locales, la recommandation ESGE rappelle que l’objectif des mucosectomies piece meal est de réséquer la lésion complètement, en un minimum de fragments, de manière jointive et sans résidu afin d’éviter d’utiliser les techniques associées de destruction thermique. En effet, ces techniques d’avulsion thermique sont moins efficaces et plus à risque de récidive locale. Pour l’instant, la littérature n’est pas suffisamment riche pour recommander une conduite à tenir précise en cas d’impossibilité de réaliser l’ensemble de la résection à l’anse. Une fois la résection complétée, l’ensemble des fragments doit être récupéré pour analyse histologique (avec une anse filet par exemple) afin de ne pas méconnaître une lésion invasive focale.
Selon les recommandations ESGE, une résection en mucosectomie peut être considérée complète si l’examen minutieux des berges lésionnelles ne montre pas de tissu résiduel néoplasique. Pour l’instant, la destruction thermique systématique des berges des résections piece meal ne peut être recommandée car son efficacité pour diminuer les récidives locales reste à confirmer dans de plus larges séries [18]. Néanmoins, en l’absence de certitude histologique (résection sans marge histologique ou R1), un contrôle endoscopique minutieux (avec haute définition et chromoendoscopie NBI) est recommandé avec des biopsies systématiques de la cicatrice afin de confirmer l’absence de tissu néoplasique résiduel.
Pour les résections piece meal, le R0 ne pouvant jamais être affirmé, un contrôle systématique de la coloscopie doit être proposé à distance entre 4 et 6 mois après la résection. Il est également rappelé que les marges doivent être élargies dans les mucosectomies piece meal afin de réduire le risque de récidive locale qui reste d’environ 15-20 %. En cas de récidive détectée sur le site de la précédente résection, l’ESGE recommande une résection à l’anse dans le même temps chaque fois que cela est possible. En cas d’échec de la résection à l’anse, les options sont la résection à la pince chaude ou la dissection sous-muqueuse en fonction de la taille de la lésion et du degré de soulèvement.
Gestion des complications
Recueil des complications
L’ESGE recommande de tracer les complications des résections endoscopiques et de les reporter dans des registres nationaux, car il existe d’importantes disparités de report et d’identification de ces complications. Ce registre n’existe pas encore à l’échelle nationale. Au minimum, chaque effet indésirable doit être tracé dans le courrier d’endoscopie ou d’hospitalisation du patient, avec un contact téléphonique ou en consultation à un mois pour connaître l’issue de la complication.
Hémorragies
Pour les saignements per procédures, l’hémostase endoscopique doit se faire avec les techniques thermiques (pointe de l’anse, pince chaude) ou mécaniques (clips) avec ou sans combinaison avec les injections d’adrénaline diluée au 1/10 000. La pompe est toujours utile pour laver le champ de résection et repérer le point de saignement. Si la pointe de l’anse est souvent suffisante pour les saignements minimes, la pince chaude est plus efficace en cas de saignement abondant. Bien que non évoquées dans cette recommandation, les méthodes thermiques sont sûrement à privilégier, lorsque la résection n’est pas terminée (piece meal, dissection) car ces techniques ne gênent pas la poursuite de l’intervention contrairement aux clips.
En cas de saignement non contrôlable, l’utilisation de l’anse pour stranguler le pied (polypes pédiculés) hémorragique est un bon moyen pour temporiser et préparer l’anse largable ou installer le matériel de lavage sans être noyé dans le saignement. En cas de saignement majeur, incontrôlable, le système OVESCO peut parfois permettre de piéger l’ensemble de la zone et ainsi arrêter le saignement mécaniquement. Lorsque le côlon est inondé de sang, masquant le point hémorragique, la rotation du patient peut permettre de profiter d’une gravité favorable (mobilisation du sang à distance de la zone de résection) et révéler ainsi le point hémorragique.
La prophylaxie de l’hémorragie retardée par méthodes mécaniques (clips) ou autre (gel) n’est pas recommandée après résection des polypes sessiles chez les patients à risque standard. Chez les sujets à haut-risque hémorragique sous anti-agrégant ou anti-coagulant, la prévention mécanique par fermeture de la zone réséquée à l’aide de clips peut être envisagée et pourrait être coût efficace. La localisation dans le côlon droit, une taille de lésion > 30 mm ou de lourdes comorbidités pourraient aussi être des facteurs de risque justifiant d’une prévention de l’hémorragie par clips sur la zone réséquée. Des données complémentaires sont cependant nécessaires pour préciser les facteurs de risque devant faire envisager cette prophylaxie par clips.
La gestion des hémorragies retardées doit être conservatrice si l’état hémodynamique est conservé et que les saignements sont interrompus au moment de la consultation, car plus de 55 % des saignements retardés après résection d’une lésion de plus de 2 cm vont se tarir spontanément[1]. Quand le saignement ne se tarit pas spontanément, la coloscopie est l’examen à réaliser en première intention après préparation colique adéquate. Lorsque le site de l’hémorragie est repéré, qu’il soit encore actif ou non, un traitement hémostatique mécanique ou thermique, combiné ou non avec une injection d’adrénaline diluée est recommandé de manière systématique. Cette hémostase doit être prudente lorsque les méthodes thermiques sont choisies afin d’éviter toute brûlure thermique du muscle qui pourrait conduire à une perforation retardée.
Perforations
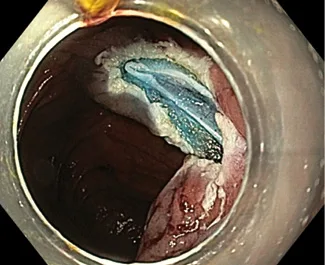
Cette recommandation ESGE rappelle l’importance de l’inspection soigneuse de la zone de résection après toute mucosectomie ou dissection sous-muqueuse à la recherche d’une perforation ou d’une lésion musculaire (ex. : signe de la cible, Fig. 4) pouvant secondairement conduire à une perforation. En cas d’identification d’une lésion musculaire partielle ou complète, la fermeture endoscopique par clips est recommandée.

Figure 4. Signe de la cible
Gestion de la ou des pièces de résection
Polypes de moins de 10 mm
Afin de progresser en caractérisation endoscopique et pour déterminer avec précision le nombre de lésions réséquées, l’ESGE recommande que chaque lésion réséquée soit séparée dans un flacon indépendant et identifié. La fixation des polypes doit être réalisée dans le formol tamponné à 10 %. Il est important que les anatomo-pathologistes mesurent les lésions et que la taille en mm apparaisse dans le compte rendu histologique.
Pièces de résections par mucosectomie ou dissection sous-muqueuse
Pour les lésions de plus de 20 mm réséquées en bloc et les lésions suspectes d’invasion réséquées en piece meal, le ou les spécimens obtenus doivent être étalés sur une plaque de liège avec des aiguilles (Fig. 5) pour que les marges de résection soient évaluables malgré la rétraction induite par la fixation. Une fois étalées, les pièces doivent être incluses en totalité et coupées en sections fines (classiquement 2 mm) pour permettre une mesure optimale des marges latérales et profondes de résection. Les marges sont considérées saines lorsqu’une marge histologique d’au moins 1 mm de tissu sain est présente latéralement et en profondeur.

Figure 5. Pièce de dissection sous-muqueuse colique étalée avec repère de taille
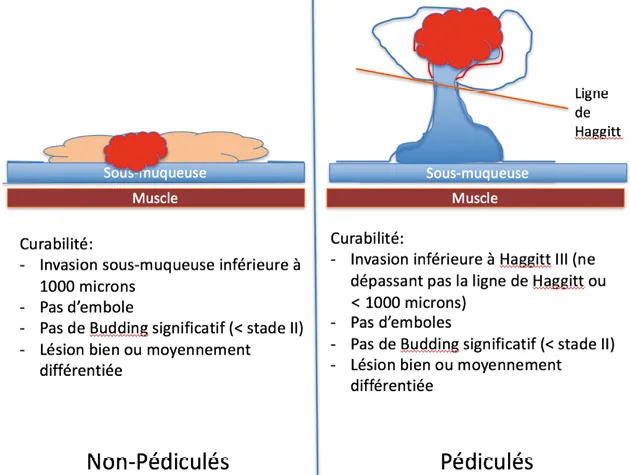
Dans le compte rendu histologique, le degré de dysplasie doit être évalué selon la classification OMS avec deux degrés : bas ou haut grade. Le terme de dysplasie modérée ou intermédiaire ne doit plus être utilisé. Pour les lésions festonnées sessiles, la présence d’éléments dysplasiques doit être mentionnée dans le compte rendu d’anatomopathologie. Le terme de cancer superficiel doit être réservé aux lésions invasives dans la muqueuse (chorion ou musculaire muqueuse) ou dans la sous-muqueuse. Pour décrire les lésions invasives, la classification de Haggitt reste la référence en cas de lésion pédiculée (Fig. 4). Pour les lésions sessiles avec invasion sous-muqueuse, l’ESGE recommande que le compte rendu d’anatomo-pathologie décrive les éléments suivants : degré de différentiation, présence d’emboles vasculaires ou lymphatiques, présence de budding tumoral significatif (amas isolés de 5 cellules à distance du front d’invasion) et invasion sous-muqueuse mesurée en micromètres (Fig. 6). De même, les marges saines, latérales et profondes doivent être mesurées en mm. La marge latérale et profonde est considérée saine lorsqu’elle dépasse 1 mm, les patients ayant alors un risque minime de récidive locale.

Figures 6. Critères de résection curative selon aspect macroscopique du polype
En cas de critères péjoratifs, la confrontation à l’avis d’un second anatomo-pathologiste semble utile compte tenu de la conséquence thérapeutique qui en découle. En effet, la présence de ces critères péjoratifs (invasion > 1 000 microns, tumeur indifférenciée, emboles vasculaires ou lymphatiques, budding significatif) est associée à un risque beaucoup plus important de métastases ganglionnaires qui grèvent le pronostic global du patient. Lorsqu’un de ces critères péjoratifs est présent, la résection n’est pas considérée curative, ce qui conduit généralement à la proposition de traitements complémentaires afin de stériliser les relais ganglionnaires péri tumoraux (chirurgie avec curage ou radiothérapie dans le rectum). Ces dossiers doivent être discutés en réunion pluridisciplinaire d’oncologie afin de préciser la conduite à tenir adaptée pour chaque patient, selon son terrain et son risque précis de métastase ganglionnaire.
Conclusion
La résection endoscopique reste la référence recommandée pour toutes les lésions néoplasiques colorectales qui ne présentent pas de critère formel d’invasion sous-muqueuse profonde. Les patients avec de telles lésions ne doivent plus être référés aux chirurgiens avant une évaluation endoscopique experte. La technique de résection doit alors être choisie en fonction de l’analyse endoscopique minutieuse (avec chromoendoscopie) de la lésion afin d’orienter le patient vers une résection standard si aucun critère d’invasion superficielle n’est présent (mucosectomie en bloc ou piece meal) ou vers une résection avancée (dissection sous-muqueuse) si ces critères sont présents. Pour les polypes diminutifs et les petits polypes, la résection reste recommandée (stratégie Resect and Discard non encore recommandée) en dehors des polypes hyperplasiques typiques du rectum qui doivent être laissés en place. Une fois la résection réalisée, le travail n’est pas terminé et la pièce doit être préparée pour améliorer la fiabilité de l’analyse histologique.
Références
Sonnenberg A. Management of delayed postpolypectomy bleeding: a decision analysis. Am J Gastroenterol 2012;107:339-42.
Ferlitsch M, Moss A, Hassan C, et al. Colorectal polypectomy and endoscopic mucosal resection (EMR): European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy 2017;49:270-97.
The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach, and côlon: November 30 to December 1, 2002. Gastrointest Endosc 2003;58:S3-S43.
Kudo S, Rubio CA, Teixeira CR, Kashida H, Kogure E. Pit pattern in colorectal neoplasia: endoscopic magnifying view. Endoscopy 2001;33:367-373.
Hayashi N, Tanaka S, Hewett DG, et al. Endoscopic prediction of deep submucosal invasive carcinoma: validation of the narrow-band imaging international colorectal endoscopic (NICE) classification. Gastrointest Endosc 2013;78:625-32.
Uraoka T, Saito Y, Ikematsu H, Yamamoto K, Sano Y. Sano’s capillary pattern classification for narrow-band imaging of early colorectal lesions. Dig Endosc Off J Jpn Gastroenterol Endosc Soc 2011;23 Suppl 1:112-15.
Rex DK, Kahi C, O’Brien M, et al. The American Society for Gastrointestinal Endoscopy PIVI (Preservation and Incorporation of Valuable Endoscopic Innovations) on real-time endoscopic assessment of the histology of diminutive colorectal polyps. Gastrointest Endosc 2011;73:419-22
Lee CK, Shim J-J, Jang JY. Cold snare polypectomy vs. Cold forceps polypectomy using double-biopsy technique for removal of diminutive colorectal polyps: a prospective randomized study. Am J Gastroenterol 2013;108:1593-600.
Park S, Ko BM, Han JP, Hong SJ, Lee MS. A prospective randomized comparative study of cold forceps polypectomy by using narrow-band imaging endoscopy versus cold snare polypectomy in patients with diminutive colorectal polyps. Gastrointest Endosc 2016;83:527-32.
Metz AJ, Moss A, McLeod D, et al. A blinded comparison of the safety and efficacy of hot biopsy forceps electrocauterization and conventional snare polypectomy for diminutive côlonic polypectomy in a porcine model. Gastrointest Endosc 2013;77:484-90
Augusto Barros R, Monteverde MJ, Federico Barros R, De Elizalde S, Barros AS. Safety and efficacy of cold snare resection of non-polypoid colorectal lesions (0-IIa and 0-IIb). Acta Gastroenterol Latinoam 2014;44:27-32
Paspatis GA, Paraskeva K, Theodoropoulou A, et al. A prospective, randomized comparison of adrenaline injection in combination with detachable snare versus adrenaline injection alone in the prevention of postpolypectomy bleeding in large côlonic polyps. Am J Gastroenterol 2006;101:
2805-9.
Kudo S, Tamura S, Nakajima T, Yamano H, Kusaka H, Watanabe H. Diagnosis of colorectal tumorous lesions by magnifying endoscopy. Gastrointest Endosc 1996;44:8-14
Moss A, Williams SJ, Hourigan LF, et al. Long-term adenoma recurrence following wide-field endoscopic mucosal resection (WF-EMR) for advanced côlonic mucosal neoplasia is infrequent: results and risk factors in 1000 cases from the Australian Côlonic EMR (ACE) study. Gut 2015;64:
57-65.
Pimentel-Nunes P, Dinis-Ribeiro M, Ponchon T, et al. Endoscopic submucosal dissection: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 2015;47:829-54.
Kim HS, Kim TI, Kim WH, et al. Risk factors for immediate postpolypectomy bleeding of the côlon: a multicenter study. Am J Gastroenterol 2006;101:1333-41.
Fujishiro M, Yahagi N, Kashimura K, et al. Comparison of various submucosal injection solutions for maintaining mucosal elevation during endoscopic mucosal resection. Endoscopy 2004;36:579-83.
Brooker JC, Saunders BP, Shah SG, Thapar CJ, Suzuki N, Williams CB. Treatment with argon plasma coagulation reduces recurrence after piecemeal resection of large sessile côlonic polyps: a randomized trial and recommendations. Gastrointest Endosc 2002;55:
371-75.