LIENS D’INTÉRÊT
Le Dr Roseau Gilles ne déclare aucun conflit d’intérêt avec cet article.
Introduction
Définie par la présence de tissu endométrial en dehors de l’utérus, l’endométriose, maladie chronique, peut se présenter sous trois formes principales: péritonéale (endométriose superficielle), ovarienne (endométriomes), et sous péritonéale pouvant atteindre les organes pelviens (endométriose profonde). Toutes localisations confondues, 6 à 10 % de la population féminine est concernée par cette affection, avec un retentissement sur la qualité de vie marqué entre autres, par des douleurs d’exacerbation cyclique parfois invalidantes, et un impact négatif sur la fertilité.
L’endométriose colo-rectale est une forme particulière d’endométriose profonde postérieure définie par la présence de tissu endométrial ectopique (structures glandulaires et chorion cytogène), atteignant au moins la musculeuse des parois du rectum et/ ou du colon sigmoïde. Sa prévalence varie selon les études ; elle concernerait 6 à 30 % des patientes ayant une endométriose profonde (1-3).
À la suite de généralités liminaires, nous aborderons, pour cette affection, les signes cliniques permettant d’évoquer le diagnostic, et les principales imageries visant à le certifier. Quant au traitement des atteintes colorectales, il est indissociable de celui de l’endométriose profonde, et demande collégialité et expertise notamment lorsqu’un geste opératoire est indiqué.
Endométriose profonde, digestive et colorectale : généralités liminaires et caractéristiques histologiques
L’endométriose profonde correspond aux lésions qui s’infiltrent en profondeur à plus de 5 mm en sous péritonéal et/ou qui touchent la musculeuse des organes abdomino-pelviens. Elle n’a été correctement définie et documentée que depuis la fin des années 1990, avant que ses principales caractéristiques ne soient plus précisément décrites (3, 4). Ainsi, l’endométriose profonde antérieure concerne les atteintes de la vessie et des uretères, et l’endométriose profonde postérieure celles des ligaments utéro-sacrés, de la paroi vaginale postérieure, de la cloison recto-vaginale, et des parois du rectum et du sigmoïde. En dehors des atteintes des ligaments utéro-sacrés, les autres atteintes profondes sont volontiers associées entre elles ; les localisations digestives notamment coexistent avec d’autres atteintes viscérales chez 70 % des patientes (tableau 1).
| Répartition des lésions % | Lésions isolées % |
| Vessie | 6,4 % | 59 % |
| LUS | 69 % | 83 % |
| Vagin | 14,5 % | 56 % |
| Digestif | 9,9 % | 29 % |
Tableau 1 : répartition des atteintes chez des patientes ayant une Endométriose profonde, % des formes isolées pour chacune des localisations (n = 241). Chapron Human Reprod 2003; 18:157-61. (LUS = ligament utéro sacré)
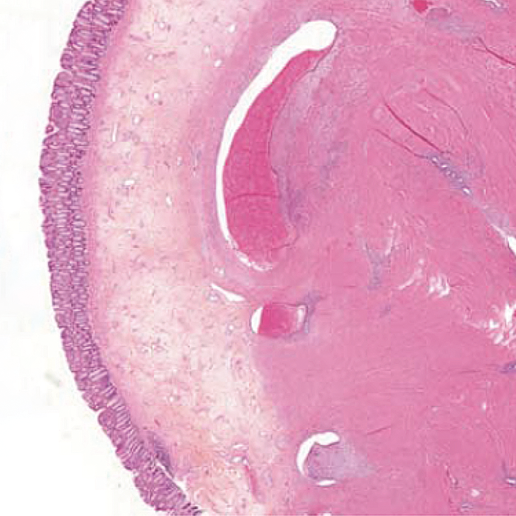
Les atteintes colo-rectales sont les lésions les plus fréquentes de l’endométriose digestive (> 90 %), suivies de loin par les atteintes iléo-caecales (10 %). Elles sont isolées dans la moitié des cas, et qualifiées de multifocales lorsque les atteintes secondaires sont distantes de moins de 2 cm du nodule principal, ou multicentriques si elles en sont éloignées de plus de 2 cm (5). Au plan anatomopathologique, l’endométriose colo-rectale se traduit par la présence de structures glandulaires endométriales cernées de chorion cytogène. Les glandes contiennent des microhémorragies qui, au fil des cycles menstruels, induisent la formation de microkystes entourés d’histiocytes, d’une hyperplasie des faisceaux musculaires, et d’une fibrose collagène, cette dernière, fréquente, conduisant à accentuer les remaniements anatomiques (figure 1). L’aspect histologique de l’endométriose profonde diffère de celui de l’endométriose péritonéale et ovarienne par le fait que le type glandulaire peu différencié y est plus fréquent ; ces atypies épithéliales pourraient résulter d’une absence de régulation par les facteurs suppresseurs du liquide péritonéal (6). La progression de l’atteinte colo-rectale se fait de manière centripète, entraînant l’infiltration successive des différentes tuniques de la paroi digestive jusqu’à la muqueuse dans les formes « traversantes ».

Figure 1 : Infiltration musculeuse par de l’endomètre fonctionnel
En 2011, dans une revue de la littérature portant sur 49 études évaluant des patientes opérées (7), les atteintes pariétales ont été inventoriées comme suit : séreuse (95 %), musculeuse (95 %), sous-muqueuse (38 %) et muqueuse (6 %).
Endométriose colo-rectale, circonstances de découverte, symptômes et présentation clinique (Tableau 2)
| Signes cliniques d’endométriose profonde |
- Dysménorrhées
- Dyspareunies profondes posturales
- Douleurs pelviennes chroniques inter-menstruelles (symptôme plus tardif dans son installation parfois décrit par les patientes comme une prolongation des dysménorrhées au-delà de la période des règles)
- Infertilité (rôle possible de l’adénomyose souvent associée)
|
| Signes digestifs pouvant faire évoquer une atteinte colorectale (signes non spécifiques) |
- Troubles du transit divers (en lien avec l’inflammation due aux micro-hémorragies intra pariétales)
- Dyschésie
- Douleurs digestives Ténesme
- Rectorragies cycliques (non significatives)
- Occlusion
|
Tableau 2 : Signes cliniques de l’endométriose profonde et symptômes permettant d’évoquer une atteinte digestive associée
L’expression clinique de l’endométriose profonde est extrêmement diverse et marquée par une absence de « parallélisme anatomo-clinique ». Elle est très souvent brouillée par la coexistence d’un syndrome de l’intestin irritable (8-10). Les patientes atteintes d’endométriose colo-rectale, même si elles ont statistiquement plus souvent des douleurs à la défécation et une constipation cyclique (Tableau 3), expriment surtout les symptômes communs aux localisations profondes postérieures : (ils constituent les classiques « 4 D » : dysménorrhées, dyspareunies, douleurs abdominales non cycliques, et dyschésie. L’interrogatoire doit renseigner sur l’existence de dyschésie, de ténesme, et/ou de douleurs à la défécation uniquement présentes ou majorées en période de règles. Le syndrome (sub)occlusif peut faire suspecter une atteinte digestive sténosante, présente chez 8 à 25 % des patientes ayant une endométriose digestive (7, 9, 10), mais il peut également survenir par le biais d’adhérences surtout chez des patientes préalablement opérées. Quant aux ménorragies, elles ne sont pas un signe d’endométriose profonde mais elles font davantage évoquer une adénomyose, fréquemment associée, et majorant les douleurs cycliques (11, 12). Schématiquement (13), 5 principales situations conduisent au diagnostic d’endométriose profonde :
- l’exploration de dysménorrhées parfois anciennes et n’ayant pas encore fait évoquer le diagnostic,
- la prise en charge d’une infertilité (l’endométriose affecterait 25 à 50 % des femmes infertiles, et la fertilité par cycle est abaissée chez les patientes endométriosiques : 2-10 %, comparée à celle de la population des femmes en âge de procréer : 15-20 %) (14, 15),
- le constat d’endométriomes ovariens sur une échographie de routine amenant à rechercher une endométriose profonde (d’autant plus fréquemment associée que les kystes sont bilatéraux volumineux et symptomatiques),
- la survenue d’un épisode douloureux aigu ayant conduit la patiente aux urgences hospitalières,
- l’information sur l’endométriose notamment médiatique, croissante depuis quelques années, ou tout simplement le « bouche à oreille ».
| Endométriose Péritonéale n = 21 | Endométriose profonde sans atteinte digestive n = 32 | Endométriose profonde avec atteinte digestive n = 83 |
| Douleurs défécation cycliques | 38 % | 42,9 % | 67,9 % |
| Constipation cyclique | 33 % | 26,2 % | 54,7 % |
Tableau 3 : Les symptômes digestifs de l’endométriose profonde sont-ils spécifiques des atteintes colorectales ? Étude comparative sur 3 groupes de patientes (Roman et al Human reprod 2012)
En pratique courante, l’atteinte endométriosique colo-rectale est volontiers diagnostiquée dans 2 populations distinctes :
- Des femmes jeunes, aux alentours de la trentaine, traitées par contraception orale depuis plusieurs années, et qui ayant interrompu cette prescription pour un projet de grossesse, voient survenir, réapparaître, ou s’aggraver des symptômes antérieurement absents, ou correctement contrôlés par le contraceptif ; les dyspareunies sont le principal motif de consultation et les signes digestifs, au second plan, ne sont en fait retrouvés que par l’interrogatoire orienté.
- Des femmes plus âgées ayant déjà alterné des périodes de contraceptions hormonales et des grossesses et qui souhaitent interrompre la contraception orale au profit d’un dispositif intra-utérin ; les symptômes d’endométriose surviennent alors, puis s’aggravent avec apparition de signes digestifs de plus en plus nets. L’examen physique gynécologique peut poser le diagnostic d’endométriose profonde, mais il ne permet pas de faire un bilan d’extension précis ni de certifier le diagnostic d’atteinte digestive (13). Ces localisations digestives peuvent également concerner des profils moins classiques (adolescentes, femmes ménopausées, patientes ayant déjà été opérées), ou même être constatées chez des malades ne présentant pas de douleur ni de symptôme digestif (7, 8, 16). Le recours large à l’imagerie est donc recommandé, ce d’autant qu’elle peut contribuer à l’élaboration de scores diagnostiques et prédictifs. Les plus récents d’entre eux reposent surtout sur des critères cliniques qui peuvent être recueillis à l’interrogatoire ou à partir de questionnaires, et sur une imagerie de première ligne. En voie de validation, ces scores sont très prometteurs pour réduire les délais diagnostiques de l’endométriose, préciser son phénotype (péritonéale, ovarienne ou profonde), prédire le risque d’atteinte colo-rectale, et optimiser ainsi la prise en charge des patientes (12, 17, 18).
Imagerie de l’endométriose profonde, diagnostic et bilan d’extension des formes colo-rectales
L’imagerie est incontournable dans le diagnostic et le bilan d’extension de l’endométriose profonde, notamment pour certifier et décrire les éventuelles infiltrations colo-rectales, celles-ci étant de nature à majorer la symptomatologie et surtout à « complexifier » le geste opératoire en cas d’intervention. Trois principaux examens sont couramment utilisés pour cela : l’échographie trans-vaginale (ETV), l’imagerie par résonnance magnétique (IRM) et l’écho-endoscopie rectale (EER) ; les performances de chacune de ces techniques varient selon les localisations évaluées (16, 19-21). L’IRM permet l’examen le plus complet (figure 2), avec en particulier une bonne exposition du torus et des ligaments utéro-sacrés et la visualisation des atteintes vésicales. Avec des sensibilités et spécificités de 94 % et 77 %, pour le diagnostic d’endométriose profonde, elle est donc aujourd’hui largement prescrite en cas de suspicion clinique ou échographique, mais également pour le bilan d’extension et la surveillance évolutive. Beaucoup d’études en ont évalué la méthodologie et les performances (20-24).
| | Taille | Caractéristiques |
| Compartiment postérieur | Torus Ligaments utéro sacrés Cul de sac vaginal Cloison rectovaginale Rectum Sigmoïde Adénomyose | | Aspect, taille |
| Compartiments latéraux | Lames sacro recto génito pubiennes Paramètres Uretères Parois pelviennes latérales Echancrure ischiatique | | gauche et/ou droit |
| Compartiment antérieur | Vessie au trigone Ligament rond Parois abdominopelviennes | | Aspect, taille |
Figure 2 : Description type de l’endométriose profonde sur un Compte rendu d’IRM
L’ETV offre une excellente description des ovaires, et par une séméiologie dynamique, elle permet de suspecter les adhérences et de décrire certaines infiltrations digestives (5). Plusieurs équipes expertes dans la prise en charge de l’endométriose ont d’ailleurs considéré l’ETV comme l’examen morphologique de première ligne (5, 25), et Holland et al ont montré qu’elle pouvait décrire très correctement les atteintes colorectales (26). Un protocole d’examen précis est désormais recommandé aux opérateurs effectuant cet examen : réaliser avant tout un « balayage » de l’utérus, des ovaires et du cul de sac de Douglas, pour ensuite rechercher les adhérences et les signes indirects d’endométriose profonde, avant de décrire celle-ci en détail (5). Les bonnes performances de ces experts ne sont toutefois pas toujours atteintes en pratique courante comme a pu le montrer un travail récent (27). Dans cette étude observationnelle des performances de l’ETV dans le bilan préopératoire de l’endométriose profonde, 115 patientes avaient été incluses, dont la moitié seulement avait été examinée par un échographiste expert. Les opérateurs qualifiés obtenaient des sensibilités et spécificités de 40 et 90 % pour le diagnostic d’atteinte colorectale, mais les autres échographistes, moins expérimentés, n’avaient pas repéré les atteintes colo-rectales présentes. De fait, celles-ci sont surtout accessibles à l’EER, qui décrit aussi très correctement les atteintes de la cloison recto-vaginale (ou septum) définies par les atteintes sous-péritonéales situées en dessous du bord postéro-inférieur du col utérin. Cette technique aux mains des gastroentérologues a initialement été évaluée pour le diagnostic de l’endométriose colo-rectale dans les années 1990, d’abord par des séries ouvertes (Tableau 4), surtout rétrospectives (29-34), puis par d’autres comparant l’EER avec l’IRM et l’ETV (16, 24, 35, 36). Très tôt, en particulier dans le travail réalisé à l’hôpital Cochin (tableau 5), il avait été constaté, avec l’EER, de bonnes sensibilités et valeurs prédictives négatives pour le diagnostic des atteintes colo-rectales, supérieures à celles des autres techniques. Cela n’a jamais été démenti par la suite, et la complémentarité des 3 techniques a pu être affirmée notamment dans le bilan d’extension pré opératoire par 2 méta-analyses (20, 23).
| Auteur | Année | nb / R+ | Se | Sp | Vpp | Vpn | Pd |
| Chapron | 1998 | 38 / 17 | | | | 100 % | 100 % |
| Roseau | 2000 | 46 / 25 | 100 % | 100 % | | | |
| Abrao | 2004 | 32 / 6 | 100 % | 67 % | | | |
| Delpy | 2005 | 30 / 17 | 92 % | 66 % | 64 % | 92 % | |
| Bahr | 2006 | 37 / 8 | 87,5 % | 97 % | 87,5 % | 97 % | |
| Rossi | 2013 | 38 / 17 | 89 % | 26 % | 55 % | 71 % | |
| James | 2019 | 93 / 16 | 93,3 % | 96,4 % | 87,5 % | 98,2 % | 95,8 % |
Tableau 4 : Études ouvertes sur EER et endométriose colo-rectale (R+ = atteinte colorectale, Se : sensibilité, Sp : spécificité, Vpp : valeur prédictive positive, Vpn : valeur prédictive négative, Pd : précision diagnostique)
| Se | Sp | Vpp | Vpn |
| IRM | 76,5 % | 97,9 % | 96 % | 85,2 % |
| EER | 97,1 % | 89,4 % | 86,8 % | 97,7 % |
Tableau 5 : Étude Chapron 2004, comparaison IRM et EER pour le diagnostic des atteintes colo-rectales 81 patientes opérées (34 avec atteinte digestive) (se : sensibilité, sp : spécificité, vpp : valeur prédictive positive, vpn : valeur prédictive négative)
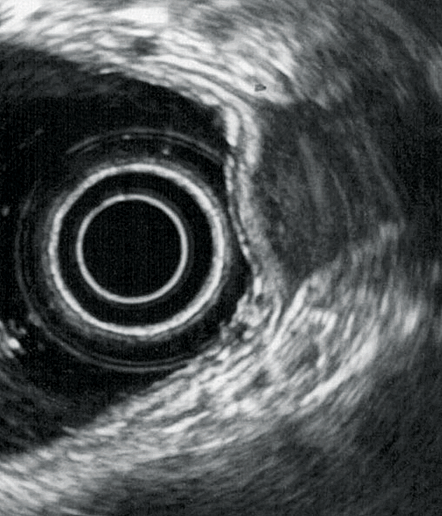
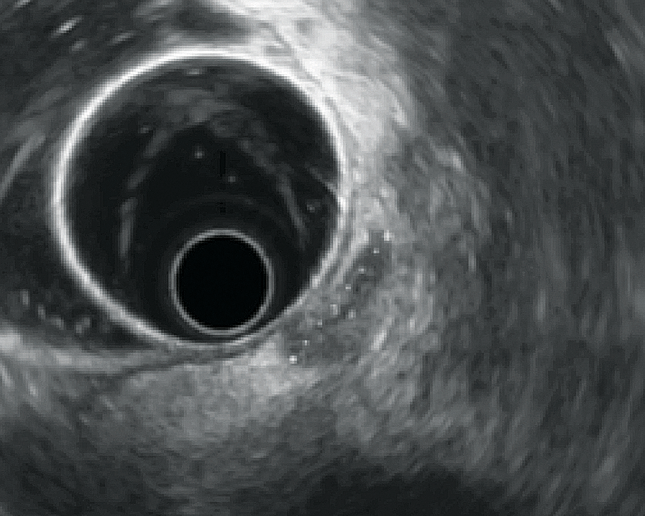
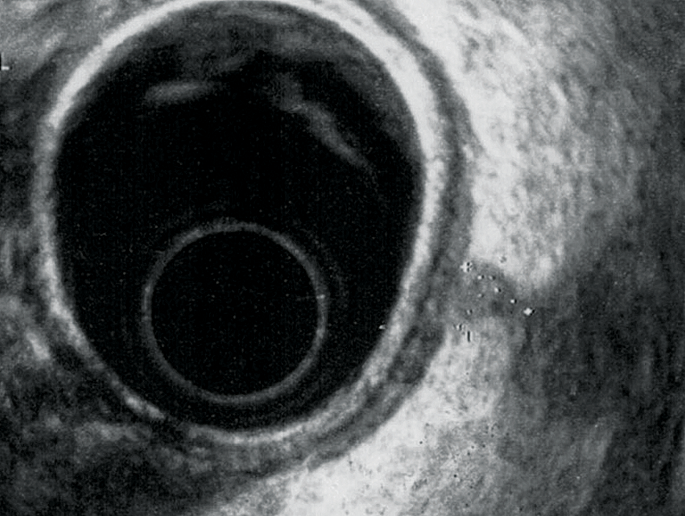
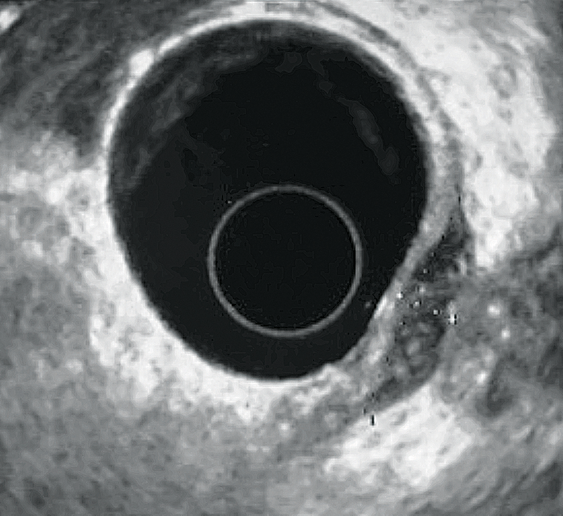
À partir d’un travail récent réalisé à l’hôpital Tenon sur 407 patientes (37), il a bien été montré que pour le diagnostic de l’atteinte colorectale, l’utilisation combinée de l’IRM et de l’EER (aucun des deux opérateurs n’ayant connaissance des résultats de « l’autre imagerie »), augmentait la sensibilité de 10 %. En pratique, lorsque les 2 techniques étaient concordantes pour l’atteinte colo-rectale, celle-ci était confirmée en per opératoire dans 100 % des cas. En revanche, lorsqu’une seule des deux était en faveur de l’infiltration digestive, elle était confirmée 6 fois sur 10 (l’EER ayant ici une supériorité diagnostique sur l’IRM : 66 % vs 48 %). Lorsqu’elle est pratiquée avec un écho-endoscope radial et selon une méthodologie codifiée, l’EER est très performante (38). L’examen est réalisé en une vingtaine de minutes après un lavement normacolR, le recours à l’anesthésie générale étant plutôt limité aux patientes anxieuses ou spontanément très algiques ; chez les autres, des explications claires et rassurantes contribuent à la bonne tolérance. Si possible, afin de ne pas insuffler d’emblée, le « temps endoscopique » est réalisé après le « temps échographique ». Celui-ci repose sur une méthodologie proche de celle décrite avec l’ETV. Ainsi, une fois la sonde placée au-dessus du sigmoïde, un premier temps de balayage d’ensemble vérifie l’aspect de l’utérus et des ovaires, la présence ou non d’un épanchement liquidien du cul de sac de Douglas et de signes d’adhérences ou d’infiltrations digestives. Les signes indirects d’endométriose profonde les plus courants sont le caractère rétracté des ovaires vers la ligne médiane, la fixité de l’utérus et la présence d’endométriomes ovariens (39). Ceux-ci, on l’a vu, sont d’autant plus souvent associés à un contexte d’endométriose profonde qu’ils sont bilatéraux et de grande taille. La recherche à proprement parler des atteintes digestives impose un examen soigneux et exhaustif de la stratification échographique pariétale. La paroi peut être épaissie avec disparition ou persistance des couches échographiques. Dans le premier cas, l’épaississement de la musculeuse est évocateur d’endométriose rectale et/ou sigmoïdienne tandis que si la musculeuse reste très peu épaissie et faisant plutôt partie d’une véritable « attraction » de la paroi vers le nodule profond au niveau du torus ou des ligaments utéro-sacrés, on évoque davantage une simple adhérence (figures 3-6).

Figure 3 : Infiltration de la musculeuse rectale

Figure 4 : adhérence à la face antérieure du rectum

Figure 5 : contact entre nodule profond et face antérieure du rectum

Figure 6 : Infiltration de la paroi rectale par un nodule duligament utéro-sacré
Plusieurs passages de l’écho-endoscope depuis le sigmoïde distal jusqu’au bas rectum sont nécessaires pour aboutir à ces conclusions, et l’instillation d’eau dans la lumière digestive et dans le ballonnet placé autour de la sonde aide au repérage et à la description des lésions, en particulier celle du sigmoïde. L’aspect de ces lésions et leurs dimensions en épaisseur diamètre et circonférence sont notés, tout comme la distance entre le pôle inférieur de la lésion la plus distale et le plancher pelvien. Il convient également avant de retirer la sonde, de déterminer le caractère intègre du canal anal, ou l’existence d’éventuels « défects » en lien avec des antécédents de chirurgie anale ou d’accouchement par voie basse. L’EER est donc le plus souvent proposée dans le bilan d’extension locorégionale de l’endométriose profonde lorsqu’une atteinte digestive est suspectée, particulièrement si elle n’a pas été repérée ou correctement décrite par les autres imageries. Sa place est surtout importante dans le bilan préopératoire ; en raison d’une bonne valeur prédictive négative, elle est fiable lorsqu’il s’agit d’écarter le diagnostic d’atteinte colo-rectale pour anticiper la nature et la durée du geste chirurgical. Cependant ce n’est qu’une fois tous les résultats d’imagerie à disposition qu’il devient réellement possible de répondre aux questions que soulève la présence d’une infiltration colo-rectale (tableau 6).
- Existe-t-il une atteinte digestive en particulier colorectale ?
- Quelle en est la taille ?
- Est-elle responsable d’une sténose ?
- Quelle est la profondeur de l’atteinte dans la paroi ?
- Quelle est la distance entre le pôle inférieur de l’atteinte et la marge anale ?
|
La réponse à ces questions incontournables aide à préciser au mieux :- Les objectifs et les modalités du traitement, en particulier pour la chirurgie
- Les durées prévisibles du geste opératoire et de l’hospitalisation
- Les modalités de la coelioscopie et son risque de conversion en laparotomie
- La nécessité éventuelle d’une stomie
- Les risques de complications (fistule, majoration de symptômes digestifs, saignement…), en fournissant si possible une appréciation chiffrée.
|
Tableau 6 : Principales questions auxquelles l’imagerie se doit de répondre chez les patientes atteintes d’endométriose profonde
Traitement
La prise en charge l’endométriose colo-rectale est indissociable de celle de l’endométriose profonde qui est, de toutes les formes d’endométriose, la plus invalidante et la plus difficile à traiter. En règle générale, le traitement est d’autant plus efficace que le diagnostic d’endométriose profonde a été précocement porté et devrait rester médical pour la plus grande partie des femmes concernées (12, 40).
En dehors de situations aiguës graves (fonction rénale menacée par un obstruction urétérale, ou autre complication nécessitant un intervention chirurgicale urgente…), ce n’est qu’au terme d’un examen clinique soigneux, et d’un bilan d’extension para- clinique complet, qu’une stratégie particulière peut être raisonnablement proposée et décrite en détail aux patientes (21). Il convient de bien leur expliquer le schéma du traitement retenu, ses objectifs, et les risques de complications qu’il peut faire courir : échec, intolérance, ou effet d’échappement des traitements médicamenteux, morbidité post-opératoire, et même récidive toujours possible, y compris même après chirurgie radicale (41). Cela est particulièrement important dans les formes avec une atteinte colo-rectale qui rend le traitement chirurgical plus complexe et plus risqué.
Les traitements médicamenteux peuvent avoir une efficacité symptomatique en agissant sur la composante inflammatoire mais ils n’ont pas d’effet sur la fibrose constituée, expliquant leur faible effet en cas de dyspareunie et/ou de signes digestifs en lien avec une sténose constituée. De plus ces traitements ne sont que « suspensifs » et n’excluent pas la progression de l’atteinte digestive même si l’aménorrhée est maintenue (42). Ces éléments expliquent le recours parfois incontournable à la chirurgie (situations d’urgence, contre-indication et échec des traitements médicaux…)
Les traitements médicaux
(tableau 7)
- Traitements antalgiques et anti inflammatoires non stéroidiens
- Traitements hormonaux
- Contraceptions estroprogestatives (efficaces et bien tolérées pour traiter les multiples formes d’endométriose ; administration en mode continu préfé- rable).
- Progestatifs (macro ou micro, ou système intra-utérin au lévonorgestrel (efficaces et bien tolérées).
- Agonistes la GnRH : décapeptides de synthèse (pas plus efficaces que les autres traitements hormonaux et sources d’effets secondaires hypoestrogé- niques pouvant être atténués par une hormonothérapie de substitution. Effet délétère sur la densité osseuse contre indiquant un usage prolongé).
- Autres :
- Validés : antagonistes de la GnRH, Danazol
- Non validés, mais faisant l’objet de travaux de recherche clinique : anti-aromatases, modulateurs sélectifs des récepteurs à la progestérone, anti TNF alpha, inhibiteurs des métalloprotéases…
|
Tableau 7 : Endométriose profonde, principaux traitements médicaux
Ils sont proposés à des patientes symptomatiques, et peuvent être suffisants à eux seuls ou bien venir en complément de la chirurgie (préparation à une intervention, ou traitement post opératoire…). Aujourd’hui, plusieurs molécules sont couramment prescrites qu’il s’agisse des anti-inflammatoires non stéroïdiens et des antalgiques, ou des traitements hormonaux (40, 42, 43). Ceux-ci ne sont pas utilisables chez les patientes qui souhaitent débuter une grossesse, ou qui présentent des contre-indications (terrain d’accident vasculaire, d’angiomes et/ou de risque de néoplasie génitale). Les œstro-progestatifs ou les progestatifs seuls qui induisent une aménorrhée sont prescrits en première ligne avec des résultats analogues sur les douleurs, mais aussi en partie sur les symptômes digestifs. La plupart des études comparant le traitement hormonal, lorsqu’il est bien toléré, à l’abstention ou la prise d’un placébo, montrent une baisse significative des douleurs (43). Les agonistes de la GnRH peuvent également être proposés, mais ils ne doivent être utilisés que pendant une période limitée puisque leur usage prolongé peut générer des risques de déminéralisation osseuse grave. D’autres molécules sont d’usage moins courant (antagonistes de la GnRH, Danazol), ou encore au stade d’essais cliniques (anti-aromatase, inhibiteurs des métalloprotéases…). Pour certaines patientes, l’utilisation à visée symptomatique des mêmes traitements que ceux habituellement proposés dans le syndrome de l’intestin irritable est possible, comme le recours pour d’autres, à des anxiolytiques ou des antidépresseurs. Signalons enfin que l’accompagnement dans le cadre de consultations de suivi, et parfois la prescription d’une psychothérapie, font partie intégrante de la prise en charge de l’endométriose tout au long de son évolution.
Traitement chirurgical (40, 44-50)
Le « moment » de la chirurgie et son type doivent idéalement être appropriés à chaque patiente, et l’intervention doit être réalisée en milieu pluridisciplinaire spécialisé. L’intervention vise le geste optimal adapté aux symptômes à traiter (douleur et/ou infertilité), avec la morbidité la plus basse, en évitant le recours aux interventions itératives, véritable marqueur de gravité (chaque intervention devient plus complexe et source d’un plus fort taux de complication). Longtemps considérée comme le traitement de choix des patientes ayant une endométriose profonde avec atteintes digestives (47), la chirurgie surtout lorsqu’elle est radicale, n’est cependant jamais exempte de risque de complications précoces ou plus tardives ; de plus, l’apparition post opératoire de troubles fonctionnels qui n’existaient pas au préalable et la récidive restent toujours possibles (41, 48-50).
Après des années d’affrontement entre les partisans de la chirurgie ouverte et ceux de la cœlioscopie, est apparu un autre débat opposant deux conceptions d’exérèses digestives : radicale ou conservatrice. En pratique, les patientes ayant une endométriose profonde avec atteinte colo-rectale se voient proposer trois types d’intervention dont l’analyse des résultats fonctionnels et de la morbidité (tableau 8) font l’objet de nombreuses publications.
| Fistules fuites | Hémorragies | Rétention urinaire | Plaies urétérales | Réintervention |
| Shaving N = 6491 | 0-2,3 % | 0-0,4 % | 0-1,6 % | 0-2,2 % | 0-28 % |
| Résection discoïde N = 455 | 0-11,6 % | 0-10 % | 0-13 % | 0-1 % | 3,3-13,3 % |
| Résection segmentaire N = 3902 | 0-18,3 % | 0-22 % | 0-16 % | 0-2,4 % | 0-17,5 % |
Tableau 8 : complications respectives des 3 principaux types d’intervention (d’après Donnez et Roman 2014)
La résection segmentaire (48, 49) est l’intervention la plus ancienne et celle qui, jusqu’à une période récente, avait été la plus étudiée. Plus standardisée et davantage pratiquée que la résection discoïde (dite aussi nodulectomie), elle est grevée d’un taux incompressible de complications. Par ailleurs, elle est souvent redoutée des patientes, en raison de la possibilité d’une colostomie transitoire. Elle connaît aujourd’hui un net recul pour ces raisons, mais aussi et surtout parce que les interventions plus conservatrices (shaving notamment), lorsqu’elles sont réalisables, offrent des résultats fonctionnels en termes de douleurs, infertilité, et qualité de vie, au moins aussi bons, et avec une moindre morbidité (tableau 8). En outre la pertinence du concept de radicalité est battue en brèche par le fait qu’une intervention conservatrice peut être complétée d’un traitement médical, et qu’une deuxième intervention radicale peut être proposée plus tardivement à une femme ayant surmonté son infertilité et/ ou atteint l’âge de la ménopause. Elle garde cependant des indications : patientes ne pouvant pas bénéficier d’un traitement médical continu, ou non améliorées en pré-opératoire par celui-ci, symptômes digestifs prédominants (sub-occlusion), âge jeune et désir de fertilité. Elle s’impose enfin en cas de lésion rectale étendue, d’infiltration sigmoïdienne, ou de lésions multiples.
Le shaving est un « pelage » de la paroi antérieure du rectum infiltrée par le nodule profond au contact. Cette technique entraîne peu de complications et, à son décours, il y a peu ou pas de patientes aggravées notamment par la survenue de symptômes digestifs « de novo ». Elle n’a que très peu d’effet sur la constipation et son taux de récidive est probablement plus élevé que celui observé après résection segmentaire (5-10 %). Le shaving est donc destiné aux patientes non désireuses d’une grossesse même à long terme, qui peuvent bénéficier d’un traitement médical continu, et dont les symptômes ont été améliorés par celui-ci en pré-opératoire (45, 46). Il peut donc se définir comme un bon traitement de première ligne des nodules de moins de 2 cm de diamètre ou de 2 à 4 cm sans atteinte de la sous-muqueuse (bonne indication des nodules de la séreuse ou musculeuse de moins de 2 cm et sans développement net sur la circonférence), mais il ne peut pas être réalisé en cas de lésion sigmoïdienne. Il est parfois la première étape d’un traitement en deux temps.
La nodulectomie dont la résection discoïde est la version la plus usitée, et d’autres techniques en cours d’évaluation, sont plus rarement réalisées (46). Parmi les inconvénients de la résection discoïde il faut compter la difficulté des sutures et un taux de fistules proche de celui des résections segmentaires, mais aussi le taux élevé de résections microscopiques incomplètes. Elle concernerait théoriquement les patientes avec des atteintes de taille intermédiaire limitée dans l’épaisseur de la musculeuse et sur la circonférence, et qui ne sont pas améliorées par le traitement médical pré opératoire ou ne peuvent pas bénéficier d’un traitement continu, tout en ayant un désir de fertilité.
Les indications respectives de ces interventions, tout comme la question récurrente « faut-il ou ne faut-il pas opérer ? » sont quotidiennement débattues, et deux situations particulières peuvent illustrer la complexité de ce choix. La première serait le cas d’une patiente jeune ayant de lourdes complications ou des symptômes invalidant apparus après chirurgie radicale. L’autre correspondrait à une abstention chirurgicale prolongée au profit d’un traitement médical long, notamment pour infertilité, et donnant lieu au fil des années à une aggravation, privant la patiente d’une chirurgie conservatrice qui aurait été possible si elle avait été envisagée plus précocement. L’adage « chirurgie raisonnée, ni trop hâtive, ni trop tardive » se justifie donc pleinement. L’endométriose peut s’aggraver même sous traitement hormonal (42). Le traitement médical n’est que suspensif, donc si on choisit de ne pas opérer, il faut insister sur l’importance d’un suivi médical régulier.
Les indications thérapeutiques dépendent de nombreux facteurs :
- propres à la patiente (histoire clinique et souhaits de la patiente particulièrement en termes de grossesse, pathologies associées, symptômes, traitements contre indiqués ou déjà réalisés…)
- en rapport avec l’anatomie lésionnelle (taille, nombre, localisation sur le rectum et ou le sigmoïde)
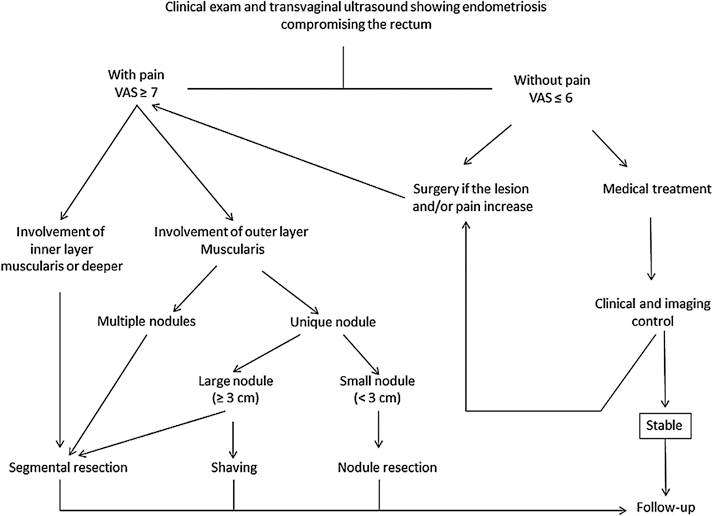
- liés à la cinétique d’évolution de la lésion qui n’est que très rarement linéaire. L’usage actuel suggère une prise en charge graduée commençant par les thérapeutiques les moins morbides, tant pour le traitement des douleurs que pour celui de l’infertilité. Un des schémas les plus consensuels désormais est celui du recours premier à un traitement médical optimal des symptômes (douleurs et infertilité surtout, trouble digestifs et urinaires fonctionnels), la chirurgie sous la forme d’une exérèse radicale avec hystérectomie, venant en seconde intention parfois même à l’approche de la ménopause ou une fois celle-ci avérée. Cette prise en charge sur le long terme justifie des consultations spécialisées régulières, avec une appréciation objective possible des douleurs, utilisant les Échelles Visuelles Analogiques. Le shaving tend à être le plus souvent proposé du fait de bons résultats sur le contrôle des douleurs, la fertilité, et la qualité de vie, au prix d’un risque théorique plus élevé de récidives, celles-ci pouvant être traitées médicalement et/ou donner lieu à une seconde intervention plus à distance. Pour les patientes chez lesquelles les douleurs sont prépondérantes, les orientations thérapeutiques sont résumées dans l’algorithme (figure 7). Lorsque même en présence d’une atteinte colo-rectale, l’infertilité est le problème principal, il a été admis que la PMA pouvait donner de bons résultats sous réserve de l’absence de facteurs péjoratifs : adénomyose associée, taux abaissé d’hormone anti- mullérienne, et âge supérieur à 35 ans. En règle plus générale, chez de jeunes patientes infertiles, la chirurgie peut aussi être proposée précocement ou s’imposer après deux échecs de FIV (53)

Figure 7 : Choix thérapeutique en cas d’endométriose profonde douloureuse pour laquelle un traitement chirurgical est éventuellement indiqué Abrao MS Reproduction Update, 2015 Vol.21, No.3 pp. 329–339.
Conclusion
La localisation la plus fréquente de l’endométriose digestive est l’infiltration colo-rectale, elle peut compliquer l’endométriose profonde dans 15 % des cas environ. Elle se définit histologiquement pas l’infiltration de la musculeuse digestive et s’accompagne de difficultés en terme de diagnostic clinique justifiant un interrogatoire et un examen clinique rigoureux et le recours facile à l’imagerie. Si l’ETV tend à devenir l’examen de première ligne, l’IRM et l’EER sont utiles chez les patientes pour lesquelles un traitement chirurgical est envisagé. Les recherches cliniques en cours tendent à définir un véritable « phénotypage » de l’endométriose, afin de la diagnostiquer précocement et d’optimiser les traitements avec une option médicale privilégiée et un recours à la chirurgie limitée aux indications incontournables (12).
Références
- Weed JC, Ray JE. Endometriosis of the bowel. Obstet Gynecol 1987; 69:727–30.
- Wills HJ, Reid GD, Cooper MJ, Morgan M. Fertility and pain outcomes following laparoscopic segmental bowel resection for colorectal endometriosis: a review. Aust NZJ Obst Gynecol. 2008; 48(3): 292-5. doi :10.1111/j.1479-828X.2008.00871.x
- Donnez J, Nisolle M, Gillerot S, Smets M, Bassil S, Casanas-Roux Rectovaginal septum adenomyotic nodules: a series of 500 cases. Br J Obstet Gynaecol. 1997 Sep;104(9):1014-8
- Chapron C, Fauconnier A, Vieira M, et Anatomical distribution of deeply infiltrating endometriosis, surgical implications and proposition for a classification, Human Reprod 2003;18:157-61.
- Guerriero S, Condous G, Van den Bosch T, et al. Systematic approach to sonographic evaluation of the pelvis in women with suspected endometriosis, including terms, definitions and measurements: a consensus opinion from the International Deep Endometriosis Analysis (IDEA) group. Ultrasound Obstet Gynecol. 2016 Sep;48(3):318-32. doi: 10.1002/uog.15955. Epub 2016 Jun
- Kamergorodsky G, Ribeiro PA, Galvao MA, Abrao MS, Donadio N, et al. Histologic classification of specimens from women affected by superficial endometriosis, deeply infiltrating endometriosis, and ovarian endometriomas Fertil Steril 2009; 92: 2074–2077.
- Meuleman C, Tomassetti C, D’Hoore A, Van Cleynenbreugel B, Penninckx F, et al. Surgical treatment of deeply infiltrating endometriosis with colorectal Hum Reprod Update. 2011 May-Jun;17(3):311-26. doi: 10.1093/humupd/dmq057. Epub 2011 Jan 13.
- Ek M, Roth B, Ekström P, Valentin L, Bengtsson M, et al. Gastrointestinal symptoms among endometriosis patients – A case-cohort study. BMC Womens Health. 2015 Aug 13;15:59. doi: 10.1186/s12905-015-0213-2.
- Roman H, Prise en charge de l’endométriose douloureuse. Recommandation pour la pratique clinique : l’endométriose J Gynecol Obst Bio Reprod (Paris) 2007; 36: 141-50.
- Roman H, Ness J, Suciu N, Bridoux V, Gourcerol G, et Are digestive symptoms in women presenting with pelvic endometriosis specific to lesion localizations? A preliminary prospective study. Hum Reprod 2012; 27:3440–3449.
- Lazzeri L, Di Giovanni A, Exacoustos C, Tosti C, Pinzauti S, et al. Preoperative and Postoperative Clinical and Transvaginal Ultrasound Findings of Adenomyosis in Patients With Deep Infiltrating Reprod Sci. 2014 Aug;21(8):1027-1033. Epub 2014 Feb 14. PMID: 24532217
- Chapron C, Marcellin L, Borghese B, and Santulli Rethinking mechanisms, diagnosis and management of endometriosis. Nature Reviews Endocrinology https://doi.org/10.1038/ s41574-019-0245-z
- Roman H, Bourdel N, Hochain P, Opris I, Pirot N, et al. Endométriose colo-rectale diagnostic et traitement certitudes et interrogations – EMC (Elsevier Masson SAS, Paris), Gastroenterologie, 9-061-A-80,
- Giudice LC, Telles TL, Lobo S, Kao L. The molecular basis for implantation failure in endometriosis: on the road to discovery. Ann N Y Acad Sci. 2002 Mar955:252-64; discussion 293-5, 396-406.
- Boujenah J, Hugues JN, Sifer C, Bricou A, et al. Endometriosis Fertility Index or classification of the American Society of Reproductive Medicine for post operative endometriosis patients with infertility which is more relevant? Gynecol Obstet Fertil. 2015 Dec.43(12):806-9. doi: 1016/j.
- Trippia CH, Zomer MT, Terazaki CR, Martin RL, Ribeiro R, et al. Relevance of Imaging Examinations in the Surgical Planning of Patients with Bowel Endometriosis. Clin Med Insights Reprod Health. 2016; 10: 1–8.
- Desplats V, Vitte RL, Du Cheyron J, Roseau G, Fauconnier A, Moryoussef Preoperative rectosigmoid endoscopic ultrasonography predicts the need for bowel resection in endometriosis. World J Gastroenterol. 2019 Feb 14;25(6):696-706. doi: 10.3748/wjg. V 25. i6.696.
- Chattot C, Huchon C, Paternostre A, Du Cheyron J, Chouillard E, et ENDORECT: a preoperative score to accurately predict rectosigmoid involvement in patients with endometriosis. Hum Reprod Open. 2019 Apr 3;2019(2): hoz 007. doi: 10.1093/hropen/hoz007. Collection 2019.
- Gauche Cazalis C, Koskas M, Martin B, Palazzo L, Madelenat P, et al. Preoperative imaging of deeply infiltrating endometriosis in: Transvaginal sonography, rectal endoscopic sonography and magnetic resonance imaging Gynecol Obstet Fertil 2012; 40: 634-41.
- Chen YH, Wang DB, Guo CS. Accuracy of Physical Examination, Transvaginal Sonography, Magnetic Resonance Imaging, and Rectal Endoscopic Sonography for Preoperative Evaluation of Rectovaginal Endometriosis. Ultrasound Q. 2019 Mar;35(1):54-60. doi: 1097/RUQ.0000000000000428.
- Abrao MS, Petraglia F, Falcone T, Keckstein J, Osuga Y, et al. Deep endometriosis infiltrating the recto-sigmoid: critical factors to consider before management. Human Deep endometriosis infiltrating the recto-sigmoid: critical factors to consider before management. Reproduction Update, 21, No.3 pp. 329–339, 2015.
- Bazot M, Daraï E. Diagnosis of deep endometriosis: clinical examination, ultrasonography, magnetic resonance imaging, and other techniques. Fertil Steril. 2017 Dec;108(6):886-894. doi: 1016/j.fertnstert.2017.10.026.
- Nisenblat V, Prentice L, Bossuyt PM, Farquhar C, Hull ML, et al. Combination of the non-invasive tests for the diagnosis of endometriosis. Cochrane Database Syst Rev. 2016 Jul 13;7:CD012281. doi: 10.1002/14651858.CD012281.
- Alborzi S, Rasekhi A, Shomali Z, et al. Diagnostic accuracy of magnetic resonance imaging, transvaginal, and transrectal ultrasonography indeep infiltrating endometriosis. Medicine 2018: Feb; 97(8): e9536. Published online 2018 Feb 23. doi: 10.1097/MD.0000000000009536 x.
- Piketti MN, Chopin N, Dousset B, Millischer-Bellaische A, Roseau G, et al. Preoperative work-up for patients with deeply infiltrating endometriosis: transvaginal ultrasonography must definitely be the first-line imaging examination Human Reproduction, Volume 24, Issue 3, March 2009, Pages 602–607, https://doi.org/10.1093/humrep/den405.
- Holland TK, Cutner A, Saridogan E, Mavrelos D, Pateman K, and al. Ultrasound mapping of pelvic endometriosis: does the location and number of lesions affect the diagnostic accuracy? a multicentre diagnostic accuracy study BMC Womens Health. 2013; 13: 43. Published online 2013 Oct 29. doi: 10.1186/1472-6874-13-43.
- Rosefort A, Huchon C, Estrade S, Paternostre A, Bernard JP, et Is training sufficient for ultrasound operators to diagnose deep infiltrating endometriosis and bowel involvement by transvaginal ultrasound. J Gynecol Obstet Hum Reprod 2018 A^r 11.pii: S2468-7847(17)30259-3.
- Chapron C, Dumontier I, Dousset B, Fritel X, Tardif D, et al. Results and role of rectal endoscopic ultrasonography for patients with deep pelvic endometriosis Hum Reprod. 1998 Aug13(8): 2266-70.
- Roseau G, Dumontier I, Palazzo L, Chapron C, Dousset B, et al. Rectosigmoid endometriosis endoscopic ultrasound features and clinical implications. Endoscopy. 2000 Jul;32(7):525-30.
- Abrão MS, Neme RM, Averbach M, Petta CA, Aldrighi Rectal endoscopic ultrasound with a radial probe in the assessment of rectovaginal endometriosis. J Am Assoc Gynecol Laparosc. 2004 Feb;11(1):50-4.
- Delpy R, Barthet M, Gasmi M, Berdah S, Shojai R, et al. Value of endorectal ultrasonography for diagnosing rectovaginal septal endometriosis infiltrating the rectum. Endoscopy 2005; 37: 357-61.
- Bahr A, De Parades V, Gadonneix P, Etienney I, Salet-Lizée D, et al. Endorectal ultrasonography in predicting rectal wall infiltration in patients with deep pelvic endometriosis: a modern tool for an ancient disease. Dis Colon Rectum 2006 Jun;49 (6):869-75.
- Rossi L, Palazzo L, Yazbeck C, Walker F, Chis C, et al. Can rectal endoscopic sonography be used to predict infiltration depth in patients with deep infiltrating endometriosis of the rectum? Ultrasound Obstet 2014 Mar; 43(3): 322-7. doi: 10.1002/uog.12535.
- James TW, Fan YC, Schiff LD, Gangarosa LM. Lower endoscopic ultrasound in preoperative evaluation of rectosigmoid endometriosis. Endosc Int Open. 2019 Jun;7(6): E837-E840. doi: 10.1055/a-0901-7259. Epub 2019 Jun
- Chapron C, Vieira M, Chopin N, Balleyguier C, Barakat H, et Accuracy of rectal endoscopic ultrasonography and magnetic resonance imaging in the diagnosis of rectal involvement for patients presenting with deeply infiltrating endometriosis. Ultrasound Obstet Gynecol. 2004 Aug;24(2):175-9.
- Bazot M, Lafont C, Rouzier R, et al. Diagnostic accuracy of physical examination, transvaginal sonography rectal endoscopic ultrasonography and magnetic resonance imaging to diagnose deep infiltrating endometriosis Fertil Steril. 2009 Dec;92(6):1825-33.
- Kanté F, Belghiti J, Roseau G, Thomassin-Naggara I, Bazot M, et al. Comparison of the accuracy of rectal endoscopic sonography and magnetic resonance imaging in the diagnosis of colorectal endometriosis Gynecol Obstet Fertil Senol 2017 Mar;45(3):131-136.
- Roseau G. Recto-sigmoid endoscopic-ultrasonography in the staging of deep infiltrating endometriosis. World J Gastrointest Endosc. 2014 Nov 16;6(11):525-33. doi: 10.4253/wjge. v6. i1 1.525.
- Guerriero S, Ajossa S, Pascual MA, Rodriguez I, Piras A, et Ultrasonographic soft markers for the detection of rectosigmoid endometriosis. Ultrasound Obstet Gynecol. 2019 Apr 11. doi: 10.1002/uog.20289. [Epub ahead of print]
- Giudice LC, Kao LC. Endométriosis. Lancet. 2004 Nov 13-19;364(9447): 1789-99.
- Nirgianakis K, McKinnon B, Imboden S, Knabben L, Gloor B, et al. Laparoscopic management of bowel endometriosis: resection margins as a predictor of recurrence. Acta Obstet Gynecol Scand 2014; 93:1262-67.
- Millochau JC, Abo C, Darwish B, Huet E, Dietrich G, et Continuous Amenorrhea May Be Insufficient to Stop the Progression of Colorectal Endometriosis. J Minim Invasive Gynecol. 2016 Jul-Aug;23(5):839-42. doi: 10.1016/j. jmig.2016.04.008. Epub 2016 Apr 26.
- Azoulay C, Bardy C, Lassere M, Brun JL. Traitements médicamenteux de l’endométriose (adénomyose exclue). EMC (150-A-15) Doi: 1016/S024661064(17)67531-5.
- Abou-Setta AM, Houston B, Al-Inany HG, Farquhar Levonorgestrel-releasing intrauterine device (LNG_IUD) for symptomatic endometriosis following surgery, Cochrane Database Syst Rev. 2013 Jan 31;(1):CD005072. doi: 10.1002/14651858.CD005072.pub3. Review.
- Donnez O, Roman H. Choosing the right surgical technique for deep endometriosis: shaving, disc excision, or bowel resection? Fertil Steril. 2017 Dec;108(6):931-942. doi: 10.1016/j.fertnstert.2017.09.006.
- Roman H, Vassilieff M, Gourcerol G, Savoye G, Leroi AM, et Surgical management of deep infiltrating endometriosis of the rectum: pleading for a symptom-guided approach. Hum Reprod. 2011 Feb;26(2):274-81. doi: 10.1093/humrep/deq332. Epub 2010 Dec 2.39
- Dousset B, Leconte M, Borghese B, Millischer AE, Roseau G, Arkwright S, Chapron Complete surgery for low rectal endometriosis: long-term results of a 100-case prospective study… Ann Surg. 2010 May;251(5):887-95. doi: 10.1097/ SLA.0b013e3181d9722d.
- Bourdel N, Comptour A, Bouchet P, Gremeau AS, Pouly JL, et al. Long-term evaluation of painful symptoms and fertility after surgery for large rectovaginal endometriosis nodule: a retrospective Acta Obstet Gynecol Scand. 2018 Feb;97(2):158-167.
- Bassi MA, Podgaec S, Dias JA Jr, D’Amico Filho N, Petta CA, et al. Quality of life after segmental resection of the rectosigmoid by laparoscopy in patients with deep infiltrating endometriosis with bowel involvement. J Minim Invasive Gynecol 2011;18:730–733.
- Kondo W, Bourdel N, Tamburro S, Cavoli D, Jardon K, et Complications after surgery for deeply infiltrating pelvic endometriosis. BJOG 2011; 118:292–298.
- Soto E, Catenacci M, Bedient C, Jelovsek JE, Falcone Assessment of Long-Term Bowel Symptoms After Segmental Resection of Deeply Infiltrating Endometriosis: A Matched Cohort Study. J Minim Invasive Gynecol. 2016 Jul-Aug;23(5):753-9. doi: 10.1016/j.jmig.2016.03.004. Epub 2016 Mar 11.
- Sibiude J, Santulli P, Marcellin L, Borghese B, Dousset B, et Association of history of surgery for endometriosis with severity of deeply infiltrating endometriosis. Obstet Gynecol. 2014 Oct;124(4):709-17. doi: 10.1097/ (13).
- Ballester M, d’Argent EM, Morcel K, Belaisch-Allart J, Nisolle M, et al. Cumulative pregnancy rate after ICSI-IVF in patients with colorectal endometriosis: results of a multicentre Hum Reprod 2012; 27:1043-1049.