LIENS D’INTÉRÊTS
LV : aucun PM : aucun
MOTS-CLÉS
Panniculite mésentérique; pseudo capsule; nodule
ABRÉVIATIONS
PM : panniculite mésentérique
La panniculite mésentérique (PM) est un processus inflammatoire aspécifique affectant le pédicule adipeux du mésentère, souvent asymptomatique et de découverte fortuite au scanner, sinon les symptômes les plus fréquents sont des douleurs abdominales, de la fièvre et des troubles du transit (1-4). Son diagnostic est scanographique et se définit par une augmentation de la densité de la graisse mésentérique (en anglais “misty mesentery”) associée à des nodules tissulaires au sein de cette infiltration. Une pseudocapsule hyperdense, qui circonscrit le mésentère inflammatoire, et/ou un halo graisseux autour des vaisseaux et des nodules (appelé “fat ring sign”), peuvent aussi être présents (1, 2, 5, 6). Les termes lipodystrophie mésentérique, PM et mésentérite sclérosante ou rétractile sont variablement employés dans la littérature. Ils désignent en fait trois types de lésions anatomopathologiques, en fonction de leur contingent graisseux, inflammatoire ou fibreux (3, 7).
La PM peut être associée à un cancer et/ou à des affections bénignes abdomino-pelviennes ou rétro-péritonéales. La PM est effectivement associée dans la littérature, dans 30 à 60 % des cas, à un processus tumoral le plus souvent à distance, parmi lesquels, entre autres, le lymphome, le cancer gastrique, colo-rectal, urogénital, ou pulmonaire, le cancer du sein et le mélanome (4, 6, 8-10). Le cancer est alors situé à distance et non pas au sein de la panniculite. Cette association, bien que controversée (9), justifie un bilan initial pour éliminer une néoplasie active méconnue : il s’agira d’éliminer par un scanner thoracique une néoplasie méconnue par le scanner abdomino-pelvien, compléter l’examen scannographique par des examens endoscopiques à la recherche d’un cancer digestif (gastroscopie et coloscopie), chercher un mélanome par un examen clinique cutané détaillé, un cancer du sein pour les femmes par l’examen clinique et la mammographie, et un cancer de prostate pour les hommes par l’examen clinique et le dosage des PSA. Le cancer est habituellement présent et connu avant ou lors du diagnostic de PM, n’incitant pas à réaliser ensuite un suivi invasif prolongé. Dans une étude française prospective chez 100 patients ayant un diagnostic de PM au scanner, les cancers associés au diagnostic de PM étaient connus, aucun diagnostic n’a été fait au cours du bilan étiologique, ni au cours de suivi de 1 an (10). Les autres pathologies fréquemment décrites en association avec la PM, que l’on pourra rechercher à l’interrogatoire, sont les pathologies aortiques, uro-génitales, des antécédents de chirurgie abdominale récente, des traumatismes abdominaux ; sans qu’un lien puisse être affirmé en raison de la fréquence de ces pathologies et du recours au scanner pour leur diagnostic. La PM est donc qualifiée d’« idiopathique » lorsque qu’aucune cause associée n’est mise en évidence (4, 6, 8-10).

Images, service de radiologie, CHU Besançon, Pr E Delabrousse.
Figure 1 : Aspects scannographiques de panniculite mésentérique, coupes abdominales au temps d’injection portal : pseudo capsule (flèches fines), infiltration de la graisse mésentérique, et des nodules au sein de l’infiltration (flèches larges)
Le principal diagnostic différentiel qui doit être écarté est le lymphome non-hodgkinien qui se différencie par la taille et l’aspect des nodules mésentériques au scanner. La présence, au sein de l’infiltration mésentérique, de nodules mesurant plus de 10 mm de petit axe doit ainsi être considérée comme atypique pour une PM et faire craindre un lymphome non-hodgkinien (2, 3, 6, 11). Bien que les lymphomes soient le plus souvent rétro-péritonéaux, ils se présentent parfois comme une masse nodulaire de la racine du mésentère. En faveur du lymphome, on retiendra les signes suivants : l’existence d’adénopathies volumineuses rondes et hypodenses, des adénopathies rétropéritonéales associées, l’absence de calcifications sauf en cas de chimiothérapie préalable, l’absence du “fat ring sign”, et d’éventuels signes généraux associés évocateurs (amaigrissement, sueurs, fièvre). Enfin, un lymphome mésentérique traité peut mimer l’aspect d’une PM. Une biopsie, le plus souvent chirurgicale par un abord cœlioscopique doit alors être envisagée. Les formes sclérosantes (ou rétractiles) de PM sont exceptionnelles, elles représentent une entité histologique où la fibrose prédomine et sont rencontrées dans des situations d’urgence chirurgicale. Le traitement des PM ne fait pas l’objet de consensus et ne s’adresse qu’aux formes symptomatiques. Il fait principalement appel aux corticoïdes, parfois associés à d’autres anti-inflammatoires ou immunosuppresseurs, rarement à la chirurgie, dans les formes sclérosantes compliquées (12, 13).

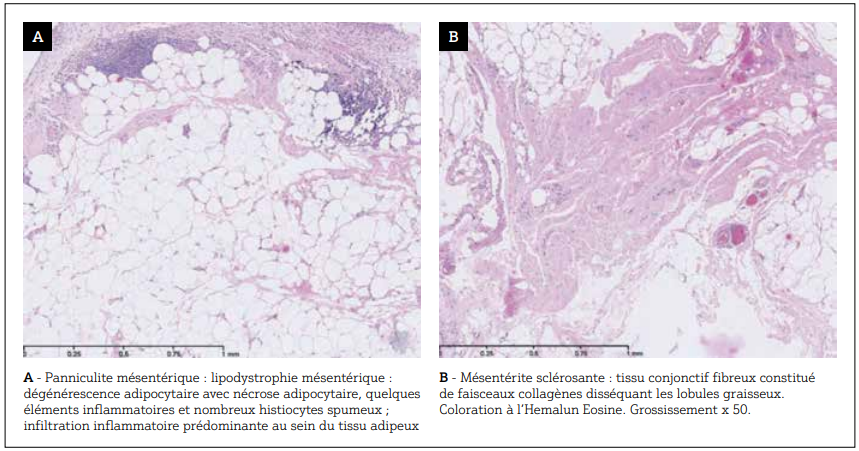
Photos : CHRU Besançon, Pr S. Valmary-Degano
Figure 2 : Aspects anatomopathologiques de la panniculite mésentérique
Références
- Wat SYJ, Harish S, Winterbottom A, et al. The CT appearances of sclerosing mesenteritis and associated Clin. Radiol. 2006;61:652– 658.
- Breda Vriesman AC van, Schuttevaer HM, Coerkamp EG, et al. Mesenteric panniculitis: US and CT Eur. Radiol. 2004;14:2242–2248.
- Piessen G, Mariette C, Triboulet [Mesenteric panniculitis]. Ann. Chir. 2006;131:85–90.
- Daskalogiannaki M, Voloudaki A, Prassopoulos P, et al. CT evaluation of mesenteric panniculitis: prevalence and associated diseases. AJR J. Roentgenol. 2000;174:427–431.
- Horton KM, Lawler LP, Fishman CT findings in sclerosing mesenteritis (panniculitis): spectrum of disease. Radiogr. Rev. Publ. Radiol. Soc. N. Am. Inc 2003;23:1561–1567.
- Seo BK, Ha HK, Kim AY, et al. Segmental misty mesentery: analysis of CT features and primary Radiology 2003;226:86–94.
- Emory TS, Monihan JM, Carr NJ, et al. Sclerosing mesenteritis, mesenteric panniculitis and mesenteric lipodystrophy: a single entity? J. Surg. Pathol. 1997;21:392–398.
- Wilkes A, Griffin N, Dixon L, et al. Mesenteric panniculitis: a paraneoplastic phenomenon? Dis. Colon Rectum 2012;55:806–809.
- Gögebakan O, Albrecht T, Osterhoff MA, et al. Is mesenteric panniculitis truely a paraneoplastic phenomenon? A matched pair analysis. Eur. J. 2013.
- Briquez C, Delabrousse E, Badet N, Parmentier AL, Lavy M, Valmary-Degano S, et al. Suivi prospectif de 100 panniculites mésentériques diagnostiquées au scanner abdomino-pelvien : quel suivi pour nos patients ? Journées Francophones d’Hépato-gastroentérologie et d’Oncologie Digestive, Paris, 21 Mars CO 74.
- Sabaté JM, Torrubia S, Maideu J, et al. Sclerosing mesenteritis: imaging findings in 17 AJR Am. J. Roentgenol. 1999;172:625–629.
- Akram S, Pardi DS, Schaffner JA, et al. Sclerosing mesenteritis: clinical features, treatment, and outcome in ninety-two Clin. Gastroenterol. Hepatol. Off. Clin. Pract. J. Am. Gastroenterol. Assoc. 2007;5:589–596; quiz 523–524.
- Ginsburg PM, Ehrenpreis A pilot study of thalidomide for patients with symptomatic mesenteric panniculitis. Aliment. Pharmacol. Ther. 2002;16:2115–2122.