Liens d’intérêt
Grants : BMS-Pfizer, LEO Pharma Boards, Meetings : Bayer, BMS, Pfizer, LEO Pharma, Sanofi
Mots-clés
Cancer, maladie veineuse thromboembolique, traitement anticoagulant
Connaître la fréquence des pathologies thrombo-emboliques en cancérologie digestive
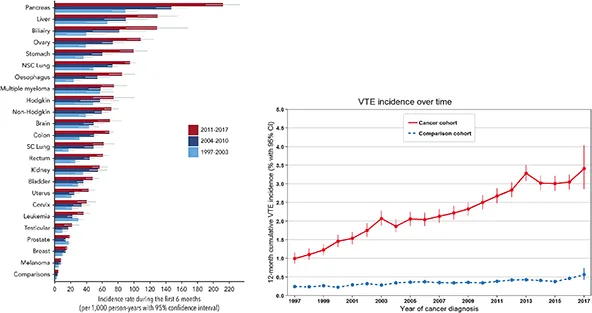
L’incidence de la thrombose associée au cancer (CAT) augmente régulièrement ces dernières années (1,2). Ainsi, les registres Danois ont permis de mettre en évidence que l’incidence cumulée d’évènement thrombo-embolique veineux (ETEV) à 12 mois chez des patients avec cancer est passée de 1,0 % (IC95, 0,9 % to 1,2 %) pour les patients avec un cancer diagnostiqué en 1997, à 1,9 % (IC95, 1,7 % à 2,0 %) pour ceux diagnostiqués en 2004, et 3,4 % (IC95, 2,9 % à 4,0 %) pour ceux diagnostiqués en 2017 (P < 0,0001). Dans le même temps, dans la cohorte de comparaison, cette même incidence est passée de 0,24 % (IC95, 0,21 % à 0,29 %) en 1997, à 0,34 % (IC95, 0,30 % à 0,39 %) en 2004, et 0,56 % (IC95, 0,42 % à 0,74 %) en 2017 (P <0,0001). Plus récemment, entre 2011 et 2017, l’incidence cumulée d’ETEV à 6 mois était de 2,2 % (IC95, 2,2 % to 2,3 %) dans la cohorte cancer et 0,23 % (IC95, 0,21 % to 0,24 %) dans la cohorte de comparaison appariée (HR, 11,5 ; IC95, 10,8-12,4). Cette augmentation est à mettre dans le contexte d’une augmentation de l’incidence du cancer, de l’allongement de la durée de vie des patients avec cancer, de nouveaux traitements du cancer et des progrès de l’imagerie permettant d’identifier davantage d’ETEV, y compris de manière fortuite (notamment sur les scanners d’évaluation). Il faut noter que cette augmentation est observée quel que soit le site tumoral initial (figure 1) (1).

Figure 1 : Incidence du taux d’événements thromboemboliques veineux durant les 6 premiers mois après le diagnostic d’un cancer selon le type de cancer et 3 périodes de temps.
Dans cette cohorte, les facteurs de risque suivants étaient associés au risque de survenue d’un événement thromboembolique dans les 6 premiers mois suivant le diagnostic de cancer (après ajustement) : antécédent d’ETEV, stade avancé du cancer, les traitements du cancer, le site du cancer (tableau 1).
Tableau 1 : facteurs de risque associés au risque de survenue d’un événement thromboembolique dans les 6 premiers mois suivant le diagnostic de cancer
Tableau 1 : facteurs de risque associés au risque de survenue d’un événement thromboembolique dans les 6 premiers mois suivant le diagnostic de cancer | SHR (95% CI) | Adjusted SHR* (95% CI) | Cumulative incidence (95% CI) |
| Sex |
| Female | Ref | Ref | 1.61 (1.56-1.66) |
| Male | 1.11 (1.06-1.16) | 1.02 (0.98-1.07) | 1.78 (1.73-1.83) |
| Age group, y |
| < 50 | Ref | Ref | 1.22 (1.13-1.31) |
| 50-59 | 1.37 (1.24-1.50) | 1.15 (1.04-1.26) | 1.66 (1.57-1.75) |
| 60-69 | 1.58 (1.45-1.72) | 1.24 (1.14-1.35) | 1.91 (1.84-1.99) |
| 70-79 | 1.56 (1.43-1.70) | 1.11 (1.02-1.22) | 1.89 (1.82-1.96) |
| ≥ 80 | 1.10 (1.00-1.22) | 0.75 (0.68-0.83) | 1.34 (1.26-1.42) |
| Prior VTE |
| No | Ref | Ref | 1.38 (1.35-1.42) |
| Yes | 8.10 (7.68-8.54) | 7.58 (7.18-8.01) | 10.46 (10.01-10.93) |
| Cancer stage at diagnosis † |
| Localized | Ref | Ref | 0.80 (0.75-0.84) |
| Regional | 2.44 (2.28-2.61) | 2.29 (2.14-2.45) | 1.93 (1.85-2.01) |
| Distant | 4.01 (3.76-4.28) | 3.15 (2.94-3.37) | 3.14 (3.03-3.25) |
| Cancer treatment ‡ |
| No treatment | Ref | Ref | 1.05 (0.98-1.13) |
| Hormone therapy | 0.87 (0.76-0.99) | 1.18 (0.99-1.41) | 0.92 (0.82-1.03) |
| Surgery | 1.75 (1.62-1.89) | 2.20 (2.02-2.39) | 1.84 (1.79-1.90) |
| Radiotherapy | 1.96 (1.79-2.14) | 2.16 (1.94-2.39) | 2.07 (1.96-2.18) |
| Chemotherapy | 3.33 (3.08-3.60) | 3.35 (3.06-3.66) | 3.50 (3.39-3.61) |
| Targeted therapy | 3.97 (3.60-4.38) | 3.85 (3.43-4.32) | 4.18 (3.91-4.46) |
| Protein kinase inhibitors | 5.40 (4.58-6.38) | 4.07 (3.39-4.90) | 5.69 (4.89-6.56) |
| Antiangiogenic therapy | 5.67 (4.96-6.50) | 4.43 (3.76-5.22) | 5.93 (5.29-6.62) |
| VEGF inhibitors | 5.87 (5.04-6.84) | 4.29 (3.54-5.19) | 6.13 (5.35-6.98) |
| Immunotherapy | 3.84 (3.00-4.91) | 3.56 (2.75-4.59) | 4.08 (3.21-5.10) |
| Checkpoint inhibitors | 3.73 (2.16-6.43) | 2.78 (1.61-4.80) | 4.08 (2.27-6.71) |
| Other targeted therapy | 3.29 (2.93-3.70) | 3.48 (3.03-3.98) | 3.47 (3.17-3.79) |
| Cancer type |
| Melanoma | Ref | Ref | 0.36 (0.30-0.43) |
| Breast | 1.79 (1.46-2.19) | 1.53 (1.25-1.88) | 0.64 (0.59-0.70) |
| Rectal | 5.78 (4.72-7.07) | 4.07 (3.31-5.01) | 2.07 (1.90-2.25) |
| Colon | 6.20 (5.11-7.52) | 4.06 (3.33-4.96) | 2.21 (2.09-2.34) |
| Esophageal | 6.05 (4.78-7.67) | 3.45 (2.70-4.40) | 2.16 (1.86-2.50) |
| Stomach | 6.96 (5.58-8.68) | 4.27 (3.40-5.36) | 2.48 (2.19-2.80) |
| Biliary | 8.16 (6.10-10.92) | 5.05 (3.75-6.80) | 2.90 (2.31-3.60) |
| Liver | 7.98 (6.29-10.12) | 4.50 (3.53-5.75) | 2.82 (2.42-3.26) |
| Pancreatic | 12.64 (10.37-15.41) | 6.38 (5.19-7.84) | 4.43 (4.12-4.76) |
Connaître les indications des anticoagulants à dose prophylactique
Les dernières recommandations ITAC (3) ont abordé la question de la thromboprophylaxie chez les patients atteints de cancer.
- Une thromboprophylaxie par héparine de bas poids moléculaire (HBPM) ou fondaparinux ou héparine non fractionnée est recommandée chez les patients avec cancer et réduction de mobilité admis à l’hôpital (grade 1B). Les anticoagulants oraux directs (AODs) ne sont pas recommandés dans cette situation (guidance).
- Une thromboprophylaxie primaire par HBPM (grade 1A) ou par AODs (rivaroxaban ou apixaban; grade 1B) est indiquée chez les patients ambulatoires avec cancer localement avancé ou métastatique du pancréas traité par un traitement systémique anticancéreux et qui ont un risque de saignement faible.
- Une thromboprophylaxie primaire par AOD (rivaroxaban or apixaban) est recommandée chez les patients ambulatoires recevant un traitement anticancéreux, à risque thromboembolique veineux intermédiaire ou élevé, identifié par un modèle d’évaluation de risque validé (ie, score de Khorana ≥2, tableau 2), sans saignement actif ou n’étant pas à haut risque de saignement (grade 1B).
Tableau 2 : Score de Khorana| Site du cancer : 2 – Estomac, Pancréas 1 – Poumon, Lymphome, Cancer Gynécologique, Vessie, Testicule * Pour toute autre localisation, ne cocher aucune case |
| Autres items : 1 – Taux de plaquettes pré-chimiothérapie ≥ 350 000/mm³ 1 – Hémoglobine < 10 g/dl ou utilisation d’érythropoïetine 1 – Taux de leucocytes pré-chimiothérapie > 11 000/mm³ 1 – BMI (IMC) ≥ 35 kg/m² |
Le risque selon le score est classifié ainsi :- Score = 0 : risque faible
- Score = 1 ou 2 : risque intermédiaire
- Score ≥ 3 : risque élevé
|
Connaître les indications des anticoagulants à dose curative
Quelles options thérapeutiques ?
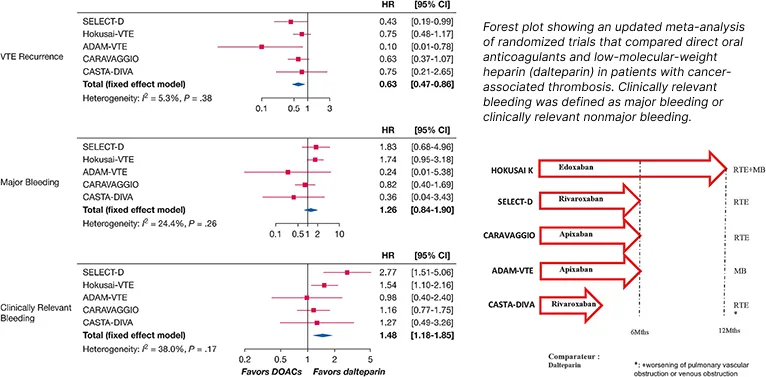
Les héparines de bas poids moléculaire (HBPM) ont longtemps été le seul traitement de référence pour la prise en charge de la phase initiale des CAT. Cette recommandation repose sur les données des essais cliniques montrant la supériorité du traitement prolongé par HBPM par rapport au traitement par anti-vitamines K (AVK) en terme d’efficacité, avec une réduction relative du risque de récidive thromboembolique de 40 % (RR = 0,60 ; IC95 : 0,45-0,79), sans majoration du risque d’hémorragie majeure (RR = 1,07 ; IC95 : 0,66-1,73) (4). Afin d’évaluer les AOD dans cette indication, des essais prospectifs randomisés en ouvert ont été initiés chez des patients avec un diagnostic de CAT, comparant un traitement par un AOD à la posologie habituellement utilisée dans le traitement des ETEV, à un traitement par HBPM, à savoir la daltéparine. Le plan de ces essais ainsi que les résultats d’efficacité et de tolérance à 6 mois sont présentés dans la figure 2. Il s’agit des études HOKUSAI-VTE Cancer (5) et CARAVAGGIO (6), essais ouverts de phase III de non-infériorité comparant respectivement l’édoxaban et l’apixaban à la daltéparine ; des études pilotes SELECT-D, CASTA DIVA, CONKO 011 (comparant rivaroxaban et daltéparine) (7-9) et ADAM (10) (comparant apixaban et daltéparine). Les 3 premières études ont atteint leur objectif de non-infériorité sur le critère principal composite d’efficacité et de tolérance à 12 mois dans HOKUSAI-VTE Cancer (5), sur le critère d’efficacité à 6 mois dans SELECT D (7), et CARAVAGGIO (6). L’étude ADAM avait un objectif principal de supériorité sur la tolérance (10), et l’étude CONKO d’évaluation de la satisfaction patient (9).

Figure 2 : Données d’efficacité et tolérance des essais d’évaluation des AODs vs. HBPM chez les patients avec thrombose et cancer
En ce qui concerne la tolérance, on observe une augmentation du risque d’hémorragies majeures sous édoxaban et rivaroxaban, significative entre édoxaban et daltéparine, et non significative entre rivaroxaban et daltéparine (le recrutement des patients atteints de cancer de l’œsophage et de la jonction gastro-œsophagienne a été interrompu en cours d’étude dans SELECT D en raison d’un excès d’hémorragies majeures) (7). Il est à noter d’après une analyse post-hoc, que l’excès de risque d’hémorragie majeure observé sous AOD par rapport à la dalteparine l’a été chez des patients atteints de cancer digestif dans les 2 études (HR 2,55 ; IC95 [1,24 – 5,27] (5,7,11), sous forme de saignement gastrointestinal, alors qu’il n’y avait pas de différence pour les patients avec d’autres sites de cancer (HR = 0.80 ; IC95 : 0,36-1,77). Cependant, seule la moitié des saignements majeurs étaient en lien avec le site du cancer dans l’étude HOKUSAI cancer (6). De manière notable, dans l’étude CARAVAGGIO (7), aucune différence significative de risque de saignement majeur, en particulier digestif, y compris chez les patients avec cancer digestif, n’a été observée. Plus récemment a été publiée l’étude CASTA-DIVA (9), arrêtée prématurément, qui n’a pas pu atteindre son objectif de non infériorité, et communiquée l’étude CONKO 011, avec un objectif d’évaluation de la satisfaction des patients (10).
Méta-analyses
Si on prend en compte les méta-analyses publiées après la publication de l’étude CASTA-DIVA, on constate dans chaque étude une efficacité des AOD au moins comparable à celle des HBPM dans le traitement des CAT, et même une supériorité en prenant en compte l’ensemble des études (HR = 0,63 ; IC95 : 0,47-0,86). En ce qui concerne la tolérance, le risque de saignement majeur par rapport au comparateur est variable selon les études (figure 2) ; par contre, le risque de saignement cliniquement relevant (somme des saignements majeurs et cliniquement relevants non majeurs) est majoré sous AOD par rapport aux HBPM (HR = 1,47 ; IC95 : 1,17-1,84) (8).
Recommandations
Les différentes recommandations s’accordent à traiter les patients atteints de cancer actif et d’une thrombose veineuse profonde proximale et/ ou d’une embolie pulmonaire pendant au moins les six premiers mois suivant le diagnostic d’ETEV (Grade 1+) (12). À partir des données disponibles, les AOD ont été introduits comme une option thérapeutique, tout comme les HBPM, dans les recommandations nationales et internationales portant sur la prise en charge des CAT, avec une formulation différente selon les recommandations, prenant notamment en compte le site du cancer et la méthodologie des essais, pour une durée minimale de 6 mois (3,12-15) (tableau 3).
Tableau 3 : recommandations nationales et internationales pour le traitement des thromboses associées au cancer disponibles depuis 2020ASH 2021- GRADE approach (assess evidence and make recommendations),
- categorized as strong or conditional recommendations
Lyman G. et al Blood Adv 2021;5(4): 927–974 | Short-term (3-6 months)- Suggests DOAC (apixaban, edoxaban, or rivaroxaban)
- over LMWH (conditional recommendation, low certainty in the evidence of effects)
- or VKA (conditional recommendation, very low certainty in the evidence of effects)
- Suggests LMWH over VKAs (conditional recommendation, moderate certainty in the evidence of effects)
|
NCCN 2021- Grades developed by the NCCN guidelines steering committee
- Category A, 2A, 2B, 3 (level of evidence, consensus for intervention)
National Comprehensive Cancer Network. 2021 https://www.nccn.org/professionals/physician_gls/pdf/vte.pdf | - DOACs preferred for patients without gastric or gastroesophageal lesions : apixaban, edoxaban (category 1), rivaroxaban
- LMWH preferred for patients with gastric or gastroesophageal lesions : dalteparin (category 1), enoxaparin
Patients with gastric and GE tumors are at increased risk for hemorrhage with DOACS Apixaban may be safer than edoxaban or rivaroxaban for patients with gastric or GE lesions (category 2B) |
ACCP 2021- GRADE approach (certainty of evidence),
- categorized as high, moderate, low or very low
Stevens SM Chest 2021: S0012-3692(21)01506-3 | - Suggests an oral Xa inhibitor (apixaban, edoxaban, rivaroxaban) over LMWH (strong recommendation, moderate-certainty evidence)
- Remark : edoxaban and rivaroxaban appear to be associated with a higher risk of GI major bleeding than LMWH in patients with a luminal GI malignancy while apixaban does not
Apixaban or LMWH may be the preferred option in patients with luminal GI malignancies |
Recommandations FR 2021- Méthodologie HAS
- Recommandations selon la méthode GRADE
(Gr 1 recommandation, Gr 2 suggestion) Mahé I et al. Rev Mal Respir 2021;38:427-437 | - Il est recommandé une héparine de bas poids moléculaire sans relais par AVK (Grade 1+)
- Il est recommandé un traitement par apixaban* (Grade 1 +)
- En alternative, sauf cancer digestif ou uro-génital, il est suggéré d’utiliser un traitement par edoxaban** (Grade 2+)
- En alternative, sauf cancer digestif ou uro-génital, il est suggéré d’utiliser un traitement par rivaroxaban (Grade 2+)
* Les tumeurs cérébrales, primitives ou métastatiques, étaient un critère de non-inclusion dans l’étude CARAVAGGIO ** L’edoxaban n’est pas disponible en France |
ITAC 2022- GRADE approach (certainty of evidence),
- categorized as Strong (grade 1), Weak (grade 2), Best clinical practice (guidance)
Farge D, et al. Lancet Oncol 2022;23:e334-e347. | - LMWHs are preferred over vitamin K antagonists for the treatment of VTE in patients with cancer when creatinine clearance is ≥30 mL/min (grade 1A). Values and preferences: daily subcutaneous injection can represent a burden for patients
- Direct oral anticoagulants (edoxaban, rivaroxaban, or apixaban) are recommended for patients with cancer when creatinine clearance is ≥30 mL/min in the absence of strong drug–drug interactions or gastrointestinal absorption impairment (grade 1A). Use caution in patients with gastrointestinal tract malignancies, especially upper gastrointestinal tract malignancies, as the available data show increased risk of gastrointestinal tract bleeding with edoxaban and rivaroxaban
- LMWH or direct oral anticoagulants should be used for a minimum of 6 months to treat established VTE in patients with cancer (grade 1A)
|
Dans les recommandations françaises, il est recommandé de traiter une thrombose associée au cancer pendant au moins 6 mois (Grade 1+). Concernant les modalités de traitement : il est recommandé de prescrire dès le diagnostic d’ETEV une HBPM sans relais par AVK (Grade 1+) ou de l’apixaban (Grade 1+).
Connaître les modalités de surveillance et leurs interactions médicamenteuses
La fenêtre thérapeutique des AOD est large, expliquant pourquoi le développement de ces produits a été réalisé sans surveillance biologique. Il est recommandé de ne pas surveiller l’activité anticoagulante d’un traitement par AOD.
Les AODs sont principalement substrats de 2 voies différentes : les transporteurs de la P-glycoprotéine (P-gp) et le cytochrome P450 (CYP3A4). Le métabolisme de l’apixaban et le rivaroxaban relève à la fois de la P-gp et CYP3A4. De petites études pharmacocinétiques ont montré que l’utilisation de traitements/molécules dont le métabolisme passe à la fois par la P-gp et le CYP3A4 pourrait influencer la concentration d‘AOD in vitro. La question de la pertinence clinique dans cette situation sur les risques thromboembolique et hémorragique reste posée, car les patients recevant de puissants inducteurs de la P-gp et du CYP3A4 n’étaient pas inclus dans les essais cliniques d’évaluation des AODs. L’intervalle thérapeutique
large des AOD rend acceptable la plupart des associations avec une interaction de niveau faible à modéré. Certaines associations ne sont pas recommandées : apalutamide, enzalutamide, tucatinib idelalisib, dasatinib, mitotane. (référentiel AFSOS : https://www.afsos.org/wp-content/uploads/2018/12/Prise-en-charge-de-la-maladie-thromboembolique-veineuse-en-canc%C3%A9rologie_2021.pdf)
Il faut noter que certaines molécules anticancéreuses comme l’ibrutinib sont associées, en l’absence d’anticoagulant, à un risque hémorragique accru (interaction pharmacodynamique) ; de la même manière, les anti VEGF sont susceptibles de majorer à la fois le risque thrombotique et hémorragique.
Il faut noter qu’aucun effet de l’AOD n’est attendu sur l’effet antitumoral en cas d’association avec un anticancéreux.
Références
- Mulder FI, Horváth-Puhó E, van Es N, et al. Venous thromboembolism in cancer patients: a population-based cohort study. Blood 2021; 137:1959-69.
- Mahajan A, Brunson A, Adesina O, Keegan THM, Wun T.The incidence of cancer-associated thrombosis is increasing over time. Blood Adv 2022;6:307-20.
- Farge D, Frere C, Connors JM, et al. 2022 international clinical practice guidelines for the treatment and prophylaxis of venous thromboembolism in patients with cancer, including patients with COVID-19. Lancet Oncol 2022;23:e334-e347.
- Posch F, Königsbrügge O, Zielinski C, Pabinger I, Ay C. Treatment of venous thromboembolism in patients with cancer: A network meta-analysis comparing efficacy and safety of anticoagulants. Thromb Res 2015 ;136 :582-9.
- Raskob GE, van Es N, Verhamme P, et al. Edoxaban for the Treatment of Cancer-Associated Venous Thromboembolism. N Engl J Med 2018;378:615-24.
- Agnelli G, Becattini C, Meyer G, et al. Apixaban for the Treatment of Venous Thromboembolism Associated with Cancer. N Engl J Med 2020;382:1599-607.
- Young AM, Marshall A, Thirlwall J, et al. Comparison of an Oral Factor Xa Inhibitor With Low Molecular Weight Heparin in Patients With Cancer With Venous Thromboembolism: Results of a Randomized Trial (SELECT-D). J Clin Oncol 2018 ;36 :2017-23.
- Planquette B, Bertoletti L, Charles-Nelson A, et al. Rivaroxaban vs Dalteparin in Cancer-Associated Thromboembolism: A Randomized Trial. Chest 2022;161:781-90.
- Improved Patient-reported Treatment Satisfaction with Rivaroxaban as Compared to Low Molecular Weight Heparins for Cancer Patients with Acute Venous Thromboembolism – Results from the CONKO-011 Trial – ISTH Congress Abstracts [Internet]. [ite 24 juin 2022]. Disponible sur: https://abstracts.isth.org/abstract/improved-patient-reported-treatment-satisfactionwithrivaroxaban-as-compared-to-low-molecular-weight-heparins-for-cancer-patients-with-acute-venous-thromboembolism-results-from-the-conko-011-trial/
- McBane RD, Wysokinski WE, Le-Rademacher JG, et al. Apixaban and dalteparin in active malignancy-associated venous thromboembolism: The ADAM VTE trial. J Thromb Haemost 2020;18:411-21.
- Li A, Garcia DA, Lyman GH, Carrier M. Direct oral anticoagulant (DOAC) versus low molecular-weight heparin (LMWH) for treatment of cancer associated thrombosis (CAT): A systematic review and metaanalysis. Thromb Res 2019;173:158-63
- Mahé I, Meyer G, Girard P, et al. Traitement de la maladie veineuse thromboembolique au cours du cancer. Mise à jour mars 2021. Revue des Maladies Respiratoires 2021;38:427-37.
- Lyman GH, Carrier M, Ay C, et al. American Society of Hematology 2021 guidelines for management of venous thromboembolism: prevention and treatment in patients with cancer. Blood Adv 2021;5:927-74.
- Streiff MB, Holmstrom B, Angelini D, et al. Cancer-Associated Venous Thromboembolic Disease, Version 2.2021, NCCN Clinical Practice Guidelines in Oncology. J Natl Compr Canc Netw 2021;19:1181-201.
- Stevens SM, Woller SC, Kreuziger LB, et al. Antithrombotic Therapy for VTE Disease: Second Update of the CHEST Guideline and Expert Panel Report. Chest 2021;160:e545-608.
Abréviations
CAT : Thrombose Associée au Cancer
ETEV : Evénement Thrombo-Embolique Veineux
HBPM : Héparine de Bas Poids Moléculaire
AODs : Anticoagulants Oraux Directs
AVK : Anti-Vitamines K