Liens d’intérêt
L’auteur déclare n’avoir aucun lien d’intérêt en rapport avec le sujet de cet article
Mots-clés
efficience, coût-efficacité, taux de participation
Abréviations
CCR : cancer colorectal ; FIT : test fecal immunologique ; MICI : maladie inflammatoire chronique de l’intestin ; HNPCC : human non polyposis colorectal cancer ; INCa : institut national du cancer ; CRCDC : centre régional de coordination des dépistages des cancers ; CNAM : caisse nationale de l’assurance maladie ; SNDS : système national des données de santé ; IC95% : intervalle de confiance à 95 % ; PACA : provence alpes côte d’azur ; DGOS : Direction générale de l’offre de soins
Épidémiologie du cancer colorectal en France
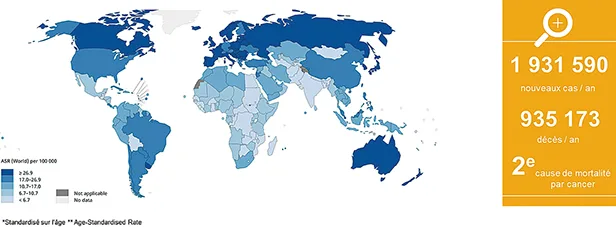
Le cancer colorectal (CCR) est un problème de santé publique majeur, avec plus de 1,9 million de nouveaux cas et plus de 900 000 décès par an dans le monde. Le CCR est ainsi le 4e cancer en termes d’incidence, et le second en terme de mortalité (1). La France fait partie, comme un grand nombre des pays industrialisés, des pays à plus forte incidence. (Figure 1)

Fig 1 : Incidence du cancer colorectal dans le monde (1)
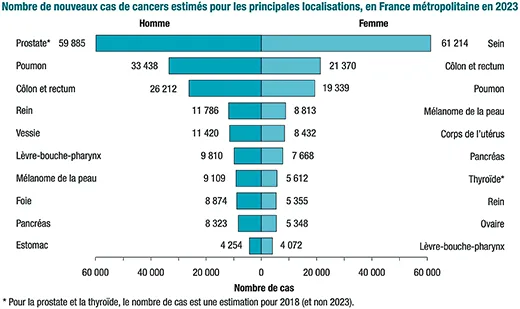
En France les estimations 2023 (2) sont de 47 582 nouveaux cas (26 212 hommes et 21 370 femmes). L’âge médian au diagnostic est de 71 ans chez l’homme et 72 ans chez la femme, le taux d’incidence baisse de 0,5 % par an en moyenne entre 2010 et 2023 pour les hommes, et augmente de 0,4 % pour les femmes. Le CCR est le troisième cancer le plus fréquent chez l’homme, après ceux de la prostate et du poumon, et représente 11,2 % de l’ensemble des nouveaux cas de cancers masculins. Chez la femme, ce cancer est le deuxième plus fréquent après le cancer du sein, et représente 11,3 % de l’ensemble des nouveaux cas de cancers féminins. (Figure 2)

Fig 2 : Incidence des cancers en France en 2023 (2)
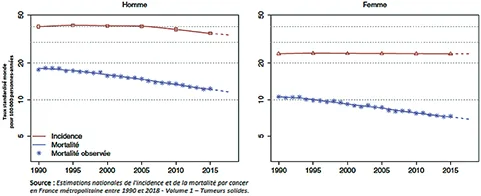
Le CCR constitue la deuxième cause de décès par cancer en France, avec près de 12 % de l’ensemble des décès par cancer, en particulier chez les plus de 65 ans. La mortalité par CCR en 2018 était de 17 100 décès (9 200 hommes et 7 900 femmes), avec un âge médian au décès de 77 ans chez l’homme, 81 ans chez la femme. On observe une diminution du taux de mortalité de 1,8 % par an en moyenne chez l’homme et de 1,6 % chez la femme entre 2010 et 2018, expliquée en partie par l’accès au dépistage du CCR et à la résection des lésions précancéreuses. La survie nette standardisée sur l’âge à 5 ans est de 63 % (62 % chez l’homme, 65 % chez la femme), elle était de 54 % pour la période 1989-1993 (3). (Figure 3)

Fig 3 : Évolution de l’incidence et de la mortalité du cancer colorectal depuis 1990 (3)
Principes, indications et modalités de réalisation du dépistage par FIT
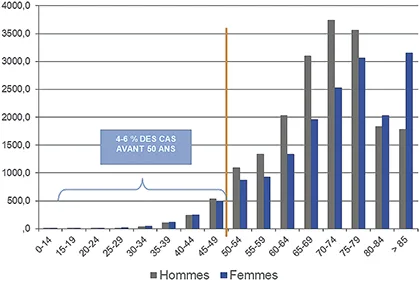
Le CCR est une maladie grave, dont l’incidence augmente après 50 ans, justifiant l’organisation d’un dépistage en population générale à partir de cet âge. (Figure 4)

Fig 4 : Incidence du cancer colorectal en France par tranche d’âge
(Source : Panorama des cancers en France, INCa, 2022)
Le dépistage du CCR a pour objectif de détecter des lésions précancéreuses ou des cancers à un stade précoce permettant une prise en charge plus souvent curative, moins agressive, et moins coûteuse que la prise en charge à un stade tardif. À l’échelle de la santé publique le but est de diminuer à court terme la mortalité par CCR, de diminuer à moyen terme l’incidence et de limiter les coûts du cancer pour l’ensemble de la société.
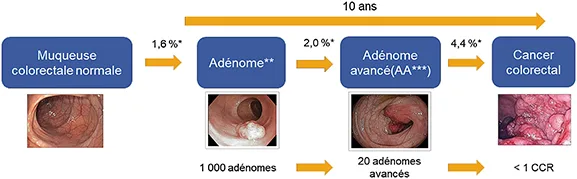
L’histoire naturelle du CCR est bien connue : la plupart de ces cancers se développe à partir de lésions pré-cancéreuses, les polypes adénomateux, en particulier les adénomes avancés, définis par une taille de 10 mm ou plus, et/ou la présence d’une dysplasie de haut grade, et/ou d’un contingent villeux de plus de 25 %. Les polypes festonnés ≥1 cm et/ou présentant une dysplasie sont désormais également considérés comme des lésions à risque. La séquence adénome-cancer, transformation d’un adénome de petite taille sans dysplasie en adénome à risque puis en cancer dure une dizaine d’années. Le principe du dépistage est de détecter pendant cette longue phase asymptomatique, des lésions précoces facilement traitables à visée curative. (Figure 5)

Fig 5 : Histoire naturelle du cancer colorectal (Source : INCa 2022, dépistage du cancer colorectal)
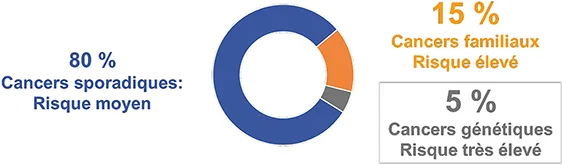
Les antécédents personnels et familiaux permettent de distinguer 3 niveaux de risque de CCR : la population à risque moyen est constituée des individus sans antécédent personnel ou familial de CCR ou de maladie inflammatoire chronique de l’intestin (MICI), on parle alors de CCR sporadique qui représente 80 % de l’ensemble des CCR ; la population à risque élevée est constituée des individus avec antécédents personnels ou familiaux au 1er degré d’adénome à risque ou de CCR et les individus atteints de MICI, 15 % des CCR sont diagnostiqués dans cette population ; la population à risque très élevé est constituée des formes héréditaires de CCR : polyposes (polypose adénomateuse familiale, polypose liée à MUTYH) et syndrome de Lynch ou HNPCC, responsable de 5 % de l’ensemble des CCR. (Figure 6)

Fig 6 : Répartition des formes de cancer colorectal en fonction du risque. (Source : HAS, 2017)
Chaque groupe de risque bénéficie d’une stratégie de dépistage adaptée :
- La population à risque moyen se voit proposer un dépistage par recherche de sang occulte dans les selles, itératif, dans le cadre d’un programme de dépistage de masse.
- Les populations à risque élevé et très élevé se voient proposer un dépistage individuel basé sur des examens endoscopiques réguliers pour le risque élevé et des explorations génétiques et des examens endoscopiques réguliers pour le risque très élevé.
À ce jour, la stratégie de dépistage du CCR en population générale à risque moyen repose sur la recherche de sang occulte dans les selles tous les 2 ans de 50 ans à 74 ans et la réalisation d’une coloscopie pour les tests positifs. Le programme de dépistage de masse du CCR est national en France depuis 2009, initialement par test au gaiac (Hemoccult®), remplacé en 2015 par le test immunologique (FIT) plus spécifique de l’hémoglobine humaine, plus simple de réalisation (1 seul prélèvement) et de lecture (automatisée) et plus performant car détectant plus de cancers et d’adénomes à risque. Le dépistage par détection de la présence de sang occulte dans les selles a prouvé son efficacité en population générale, avec une réduction de 14 % à 16 % de la mortalité spécifique par CCR (4), et une baisse d’incidence de l’ordre de 18 % avec le test FIT (5). Des études médico- économiques ont confirmé que ce dépistage était coût-efficace. Malgré un taux de participation insuffisant, le dernier rapport médico-économique de l’INCa confirme que le dépistage organisé actuel en France est coût-efficace lorsqu’on le compare à l’absence de dépistage, et plus coût-efficace que les autres stratégies en particulier endoscopiques (6).
En pratique, le test FIT est proposé tous les 2 ans aux hommes et aux femmes, asymptomatiques, âgés de 50 à 74 ans à risque moyen de développer un CCR. La population cible française est estimée à 19,7 millions de personnes. La coordination des programmes de dépistage organisé (sein, CCR, col de l’utérus) est confiée depuis 2019 aux 18 centres régionaux de coordination de dépistage des cancers (CRCDC).
Initialement les personnes âgées de 50 à 74 ans recevaient par courrier une invitation à se rendre chez leur médecin pour une consultation dédiée au dépistage et pour se faire délivrer après vérification de l’éligibilité le test à réaliser à domicile.
Depuis 2018, cette modalité de remise médicale a été étendue aux hépato-gastro-entérologues, gynécologues, et médecins d’un centre d’examen de santé du régime général de l’assurance maladie. Durant la consultation, le médecin vérifie l’éligibilité, informe l’individu et remet le kit de dépistage.
À compter du 1er janvier 2024 les invitations sont intégralement gérées par la CNAM qui définit grâce aux données du SNDS et des données complémentaires des CRCDC la population cible. Les invitations se feront majoritairement par voie dématérialisée et en dernier recours par voie postale.
Depuis 2022, les individus peuvent avec leur invitation, commander directement le test en ligne, sans consultation médicale préalable, ou se le faire délivrer dans les pharmacies agréées pour la remise de test. Les individus peuvent également demander un test au médecin ou au pharmacien sans invitation, ce qui permet de rattraper un retard de participation.
Trois à quatre mois après l’invitation une 1re relance est adressée, puis une 2e relance à 8-9 mois en cas de non-participation. Un test est fourni automatiquement avec la 2e relance en cas de participation à une des 3 campagnes antérieures.
La principale caractéristique du test est que le patient le réalise lui-même à domicile sur un échantillon de selles. Le prélèvement est ensuite envoyé sous 24 à 48 heures par courrier grâce à une enveloppe T pré-payée au laboratoire national d’analyse CERBA. Le test utilise des anticorps spécifiques de l’hémoglobine humaine permettant la mise en évidence et la quantification de sang dans les selles. En France, le seuil de positivité retenu est de 30 μg de sang par g de selles. À ce seuil, la sensibilité du test est située entre 81 % et 89 % (7). Le patient et son médecin traitant sont informés par courrier du résultat du test. Il est important que les patients ayant un test positif aient une coloscopie totale afin de diagnostiquer les éventuelles lésions et dans le même temps, la plupart du temps, réaliser le traitement par exérèse endoscopique. Les patients ayant un résultat négatif sont invités à refaire le test deux ans plus tard.
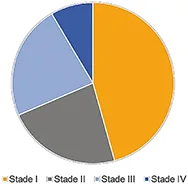
La survie des CCR est fortement liée au stade au diagnostic : la survie à 5 ans est excellente pour les stades précoces, 90,2 % pour les stades TNM 1 et 2, 71,8 % pour les stades 3 et 14,3 % pour les stades 4. (Figure 7)
| Stades des lésions détectées | Survie relative à 5 ans |
| Local (limité et avancé) : stades 1 et 2 | 90,2 % |
| Régional : stade 3 | 71,8 % |
| Avancé (métastases) : stade 4 | 14,3 % |
Fig 7 : Survie à 5 ans du cancer colorectal en fonction du stade TNM de diagnostic. (Source : Survie des personnes atteintes de cancer en France métropolitaine 1989-2013, Francim / HCL / SpF / INCa, 2019)
En population, seuls 45 % des CCR en France sont diagnostiqués à un stade précoce. (Figure 8)
| Stades des lésions détectées* | Tous sexes confondus | Homme | Femme |
| Local limité : stade 1 | 21 % | 22 % | 20 % |
| Local avancé : stade 2 | 24 % | 23 % | 24 % |
| Régional : stade 3 | 22 % | 20 % | 23 % |
| Avancé : stade 4 | 34 % | 34 % | 33 % |
Fig 8 : Stade au diagnostic des cancers colorectaux en population. (Source : Bouvier et al. Stade au diagnostic des cancers – Sein, côlon et rectum. (Période 2009-2012), Partenariat Francim / HCL / SpF / INCa, 2018)
Le but d’un programme de dépistage est d’augmenter la part des cancers diagnostiqués à un stade précoce. L’évaluation par Santé Publique France des stades de cancers dépistés par test FIT en 2016-2017 montre que dans la population dépistée plus de 2/3 des cancers sont diagnostiqués à un stade précoce et environ 10 % à un stade métastatique. (Figure 9)

Fig 9 : Stades des cancers colorectaux dépistés par FIT.
(Source : Évaluation épidémiologique du programme de dépistage organisé du cancer colorectal,
2018-2019, Santé publique France)
Résultats actuels du dépistage par FIT en France
Le test de dépistage FIT est positif dans 4,0 % des cas, plus élevé chez les hommes (4,9 %) que chez les femmes (3,2 %) et augmente avec l’âge de 3,9 % à 6,4 % chez les hommes et de 2,8 % à 4,1 % chez les femmes (8). Une revue de la littérature Cochrane (9) montre une sensibilité du FIT de 76 % (IC 95 % 0,57-0,88) pour le dépistage du CCR. Le test FIT permet de détecter 2,4 fois plus de cancers et 3,7 fois plus d’adénomes avancés que le test au gaïac.
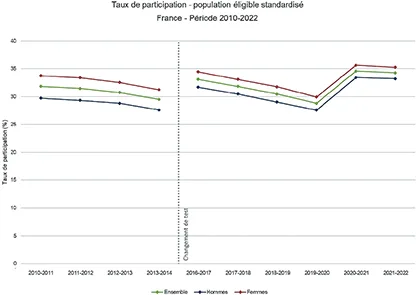
Le taux de participation au dépistage organisé du CCR en France est trop faible, toujours inférieure à 35 %, en dessous de l’objectif européen minimal d’efficience fixé à 45 %, et bien loin du 65 % idéal. Les taux de participations dans d’autres pays européens sont supérieurs : 42 % en Italie, 56 % au Royaume-Uni, 64 % au Danemark, 69 % dans le Pays basque espagnol et 72 % aux Pays-Bas. (Figure 10)

Fig 10 : Évolution de la participation au programme de dépistage du cancer colorectal en France, par test au gaïac de 2009 à 2015, par FIT depuis 2015.
Source : https://www.santepubliquefrance.fr
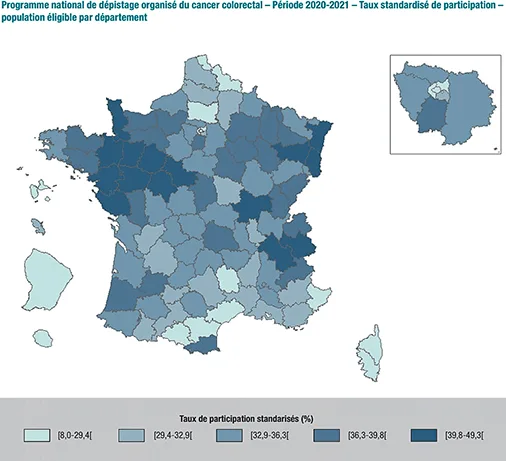
Le taux de participation est très variable d’une région à l’autre en France. (Figure 11)

Fig 11 : Taux de participation 2020-2021 au dépistage organisé du cancer colorectal, par département (10)
Plusieurs éléments peuvent expliquer cette faible participation :
- Le passage en 2015 du test au gaiac au test FIT s’est traduit par l’absence de test disponible pendant près de 9 mois, soit quasiment une campagne complète, cassant ainsi la dynamique du programme 5 ans après sa mise en œuvre. Le changement de marché publique en 2020 s’est aussi traduit par une baisse de la participation, avec là aussi l’absence de test disponible pendant quelques mois. La pandémie Covid-19 de 2019-2020 a aussi fortement impacté le programme de dépistage (arrêt de l’envoi des tests pour limiter la demande d’actes d’endoscopie surtout pendant les périodes de confinement), un retard conséquent à la reprise des invitations a été constaté avec des délais d’accès à l’endoscopie fortement allongés.
- Les individus devaient initialement obligatoirement se rendre chez un médecin pour récupérer le kit de dépistage. Cette modalité n’est plus exclusive depuis 2022, le patient pouvant désormais commander son test en ligne ou le récupérer dans une pharmacie agréée. L’évaluation de l’impact de ces 2 modalités de délivrance du test est attendue prochainement.
- La manipulation de selles par l’individu peut poser un problème d’acceptabilité du test, bien que le test FIT ne nécessite qu’un prélèvement contre 3 précédemment avec le test au gaïac.
- La définition exacte de la population cible est mal connue, comme le prouve une étude réalisée en région PACA sur la campagne 2016-2017 où la prise en compte des individus ayant réalisé une coloscopie dans les 5 ans fait passer le taux de couverture du dépistage de 25,6 % (FIT uniquement) à 46 % (FIT ou coloscopie de moins de 5 ans) (11).
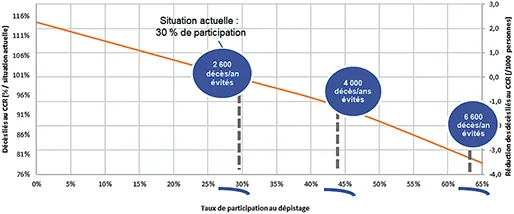
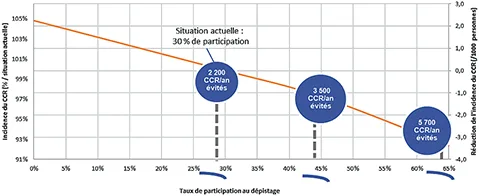
La participation élevée est essentielle à tout programme de dépistage. L’efficience d’un programme de dépistage, en termes de baisse de mortalité spécifique, de baisse d’incidence et de coût-efficacité est fortement corrélée à la participation, comme l’a montré l’évaluation médico-économique de l’INCa (6). Actuellement, avec un taux de participation d’environ 30 %, 2 600 décès par CCR sont évités par an, l’augmentation de participation à 45 % augmenterait ce chiffre à 4 000, et atteindrait 6 600 décès évités par an pour une participation à 65 %. De la même façon, l’augmentation de la participation augmenterait le nombre de cancers évités par an (baisse d’incidence) de 2 200 pour une participation à 30 %, à 3 500 pour une participation à 45 % et 5 700 pour une participation à 65 % (6). (Figures 12 et 13)

Fig 12 : Modélisation de l’impact du dépistage sur le nombre de décès évités / an en fonction du taux de participation.
(Source : Évaluation médico-économique du dépistage du cancer colorectal – Rapport technique, INCa, 2019) (6)

Fig 13 : Modélisation de l’impact du dépistage sur le nombre de cancers évités / an en fonction du taux de participation.
(Source : Évaluation médico-économique du dépistage du cancer colorectal – Rapport technique, INCa, 2019) (6)
Les principaux moyens d’amélioration du taux de participation
- Une meilleure définition de la population cible : les critères d’exclusion du programme organisé sont bien définis dans le cahier des En pratique, ils sont basés sur un interrogatoire médical ou un auto-questionnaire pour les assurés commandant leur test en ligne. Comme l’a montrée l’étude réalisée en région PACA (11), l’exclusion des individus ayant eu une coloscopie dans les 5 ans, toutes indications confondues, par la consultation du SNDS (Système National des Données de Santé) fait monter le taux de couverture des individus effectivement dépistés à plus de 45 %. À compter du 1er janvier 2024, la CNAM prend en charge l’ensemble des invitations aux dépistages des cancers et défini après consultation du SNDS et en collaboration avec les CRCDC les fichiers de population cible après exclusion. Cette modalité n’était jusqu’alors pas possible en routine.
- Une diversification des modalités d’invitation : initialement les invitations étaient adressées uniquement par voie À compter du 1er janvier 2024, date de reprise des invitations par la CNAM les invitations sont majoritairement réalisées sous formes dématérialisées via le compte AMELI des assurés, via SMS, via emailing, avec des rappels téléphoniques et en dernier recours par courrier.
- Une facilitation de l’accès au test : initialement le test n’était disponible qu’auprès de son médecin traitant après réception d’une invitation. Depuis 2018, la remise médicale du test a été étendue à d’autres professionnels de santé : hépato-gastroentérologue, gynécologue, sages-femmes, médecins de centre de santé. Depuis 2022, les assurés peuvent commander en ligne leur test ou le retirer en pharmacie. Les différents professionnels de santé sont incités à avoir une action proactive et à proposer la remise du test hors invitation aux assurés. Les assurés peuvent ainsi bénéficier d’un test en dehors des campagnes d’invitation, leur permettant de participer à la demande. La 2e relance peut sous condition de participation à au moins une des 3 campagnes antérieures être accompagnée de l’envoi du test à Plusieurs expérimentations d’envoi du test à domicile sont en cours en France.
- Une meilleure connaissance des « non-participants » afin de définir des stratégies adaptées de promotion et de délivrance des Cette approche fait partie de la stratégie d’« allers vers » promue par l’INCa, la DGOS et la CNAM. Il est ainsi demandé aux CRCDC d’identifier les zones géographiques et les populations participant le moins afin d’identifier des leviers d’action spécifiques : zones rurales, déserts médicaux, populations précaires, défavorisées, handicap, barrière linguistique, etc.
- Mise en place d’une politique d’« allers vers » déclinée à l’échelon national (campagnes de promotion), régional (formation des professionnels de santé, campagnes de promotion régionales), départemental (identification des zones à faible participation, analyse des déterminants de cette participation, mise en place d’actions ciblées). Cette politique d’« allers vers » va être structurée dès 2024.
- Une réflexion sur une approche personnalisée du dépistage prenant en compte un continuum de La classification en 3 groupes de risque, à l’heure du test FIT quantitatif, paraît de plus en plus obsolète. Cette classification ne prend pas en compte les facteurs de risques alimentaires (alimentation, alcool, tabac, surpoids et obésité, activité physique), et environnementaux (expositions professionnelles, radiations ionisantes) responsables de près de 40 % des cancers (12). Le test quantitatif FIT permet d’envisager différents seuils de positivité en fonction du risque, la périodicité de réalisation du test peut également être adaptée aux risques identifiés, et enfin la pente des valeurs du FIT pourrait être prise en compte pour déclencher la réalisation d’une coloscopie (7). Cette personnalisation du test pourrait inciter plus fortement les individus à participer. La population à risque élevé, qui adhère peu aux programmes de surveillance endoscopique (13, 14) pourrait également intégrer le dépistage par FIT avec des seuils de positivité et/ou des fréquences de réalisation adaptés.
- Une amélioration de l’acceptabilité du test. Le développement d’alternatives au test fécal ne cesse de s’accroître : tests sériques (protéomiques, métabollomiques, ADN ou ARN tumoral circulant), coloscopie virtuelle par entéro-scanner ou entéro-IRM, aucun de ces nouveaux tests n’a pour l’instant prouvé sa supériorité par rapport au test fécal, sans parler de leur coût disproportionné dans un contexte de dépistage de masse. Des études sont en cours évaluant essentiellement des tests sériques qui sont a priori mieux acceptés par la population.
Références
- Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, Bray Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021; 71: 209-249.
- Lapôtre-Ledoux B, Remontet L, Uhry Z, Dantony E, Grosclaude P, Molinié F, et al. Incidence des principaux cancers en France métropolitaine en 2023 et tendances depuis 1990. Bull Épidémiol Hebd. 2023; (12-13): 188-204. http://beh.santepubliquefrance.fr/beh/2023/12-13/2023_12-13_1.
- Les cancers en France en 2018 – L’essentiel des faits et chiffres (édition 2019). Disponible sur : https://www.e-cancer.fr/Expertises- etpublications/Catalogue-des-publications/Les-cancers-en-France-en-2018-L-essentiel-des-faits-etchiffres-edition-2019.
- Barré S, Leleu H, Vimont A, Kaufmanis A, Gendre I, Taleb S, De Bels Estimated impact of the current colorectal screening program in France. Rev Epidemiol Sante Publique. 2020; 68: 171-177.
- Bretthauer M, Løberg M, Wieszczy P, Kalager M, Emilsson L, Garborg K, et Effect of Colonoscopy Screening on Risks of Colorectal Cancer and Related Death. ; NordICC Study Group. N Engl J Med. 2022; 387: 1547-1556.
- Barré S, Leleu H, Benamouzig R, Saurin JC, Vimont A, Taleb S, De Bels Cost-effectiveness analysis of alternative colon cancer screening strategies in the context of the French national screening program. Therap Adv Gastroenterol. 2020; 13:1756284820953364.
- Denis prévention et dépistage du cancer colorectal par test immunochimique fécal : efficacité, égalité, sobriété. Hépato-Gastro et Oncologie Digestive 2023 ; 30 : 271-281.
- https://www.santepubliquefrance.fr
- Grobbee EJ, Wisse PHA, Schreuders EH, van Roon A, van Dam L, Zauber AG, et Guaiac-based faecal occult blood tests versus faecal immunochemical tests for colorectal cancer screening in average-risk individuals. Cochrane Database Syst Rev. 2022 ; 6: CD009276.
- Quintin C, Plaine J, Rogel A, de Maria F. Premiers indicateurs de performance du programme de dépistage du cancer colorectal (participation, tests non analysables, tests positifs). Évolution depuis 2010 et focus sur les années Covid 2020-2021 en Bull Épidémiol Hebd. 2023;(14):266-72. http://beh.
- Seitz JF, Lapalus D, Arlotto S, Gentile S, Ettori F, Rinaldi Y, Grandval P, Delasalle Colorectal cancer screening by fecal immunochemical test or colonoscopy in France: how many people are actually covered? Focus on the Provence-Alpes-Côte d’Azur region. Eur J Gastroenterol Hepatol. 2022; 34: 405-410.
- Les cancers attribuables au mode de vie et à l’environnement en France métropolitaine Centre international de Recherche sur le Lyon, 2018. https://publications.iarc.fr.
- Cottet V, Jooste V, Fournel I, et Long-term risk of colorectal cancer after adenoma removal: a population-based cohort study. Gut 2012;61: 1180-6.
- Van Heijningen E-MB, Lansdorp-Vogelaar I, Steyerberg EW, et Adherence to surveillance guidelines after removal of colorectal adenomas: a large, community-based study. Gut 2015;64:1584-92.