Lésions pariétales de la vésicule
Objectifs pédagogiques
- Connaître les différentes lésions dela paroi vésiculaire
- Connaître et illustrer leurs caractéristiquesen imagerie
- Connaître les modalités de suivi
Introduction
Les lésions de la paroi vésiculaire sontfréquemment rencontrées en imagerie.Les causes d’épaississement focal oudiffus de la paroi vésiculaire sont multiples,parfois d’origine extrabiliaire etdominées par la pathologie bénigne etinflammatoire. L’exploration radiologiqueest dominée par l’échographiequi reste l’examen de première intentionet est orientée avant tout par laclinique dont la prise en compte estun élément fondamental de l’attitudediagnostique. La TDM et l’IRM sontutiles en cas de pathologie maligneet dans les formes compliquées depathologies inflammatoires. Cet articlese propose de discuter et d’illustrerles principales lésions de la paroivésiculaire.
Paroi vésiculaire normale
La paroi vésiculaire normale estconstituée d’une couche épithéliale,d’une couche muqueuse, d’une sousmuqueuse,d’une musculeuse interneet externe et d’une séreuse sur sa facepéritonisée. Sur sa face non péritonisée,c’est-à-dire au contact du foie,l’absence de séreuse explique l’extensionintrahépatique plus rapide desnéoplasies malignes de la vésiculebiliaire. En échographie, la paroi vésiculairenormale est échogène, fine,régulière, d’épaisseur inférieure à3 mm (Fig. 1).
Lésionsde la paroi vésiculaire
Adénomyomatose
L’adénomyomatose vésiculaire est unelésion acquise d’hyperplasie de laparoi vésiculaire caractérisée par une prolifération excessive de l’épithéliumsurfacique qui s’invagine au seind’une couche musculeuse externe nettementépaissie [1]. La prévalence del’adénomyomatose est importante,probablement comprise entre 3 et5 %,avec une prédominance féminine.L’invagination de la muqueuse créedes cavités, appelées « sinus deRokitansky-Aschoff », qui sont retrouvéesdans 90 % des pièces de cholécystectomie; on parle d’adénomyomatoselorsque ces sinus sontprofonds, communicants, créant devéritables cavités « kystiques » etqu’ils s’associent à un épaississementimportant de la couche musculeuse [1].L’épaisseur globale de la paroi dépassesouvent 10 mm. La pathogénie del’adénomyomatose n’est pas clairementétablie à ce jour ; des théories baséessur un processus inflammatoire chronique,une obstruction chronique parlithiase ou une anomalie de la jonctionbilio-pancréatique ont été avancées.L’association adénomyomatose-cancervésiculaire a longtemps été discutéesans qu’il soit possible d’affirmer lecaractère « précancéreux » de l’adénomyomatose[2]. En pratique, donc, ladécouverte d’une adénomyomatosevésiculaire chez un sujet asymptomatiqueentraîne l’abstention thérapeutique.
L’adénomyomatose peut intéresserl’ensemble de la vésicule ou plusfréquemment être localisée au fondvésiculaire. Il existe d’autres formes d’atteinte segmentaire, plus rares,intéressant la partie moyenne de lavésicule, pouvant réaliser un véritablediaphragme avec déformation en« sablier ».
Cliniquement, l’adénomyomatose nese traduit par aucun symptôme spécifique.Des douleurs d’origine biliairesont fréquemment rapportées maiselles sont liées à la présence d’authentiquescalculs biliaires retrouvés dans60 % des pièces de cholécystectomieprésentant des lésions d’adénomyomatose.Exceptionnellement, unesymptomatologie biliaire associée àune adénomyomatose vésiculaire peutêtre observée en l’absence de toutcalcul biliaire et être améliorée par lacholécystectomie [3].
En imagerie, l’adénomyomatose a unaspect spécifique qu’il convient debien connaître, mais il existe de nombreusesformes de présentation dontcertaines posent des problèmes de diagnosticdifférentiel avec la pathologietumorale ou inflammatoire ; l’interprétationde l’imagerie est dans ce casplus que jamais indissociable de laprésentation clinique. En pratiquecourante, le diagnostic radiologiqued’adénomyomatose est encore tropsouvent source d’erreurs. Il reposeavant tout sur l’échographie mais laTDM et l’IRM sont parfois utiles audiagnostic [4-6].
En échographie, l’adénomyomatose setraduit par un épaississement pariétalsegmentaire ou diffus au sein duquelon met en évidence : a) de petitesformations anéchogènes correspondantaux sinus de Rokitansky-Aschoffdilatés, b) de petits spots hyperéchogèneset c) des images d’artefacts deréverbération ou images en « queue decomète », correspondant au piégeagedu faisceau ultrasonore au sein d’unsinus dilaté [2, 5] ; en pratique, cedernier signe est le plus important àrechercher car sa spécificité pour lediagnostic d’adénomyomatose estélevée [7] (Fig. 2) ; il ne devra pas êtreconfondu avec un artefact de réverbérationsecondaire à la présence d’airau sein de la paroi vésiculaire dans lecadre d’une cholécystite emphysémateusedont la présentation cliniquesera nettement différente.
En TDM, l’adénomyomatose se traduitde même par un épaississement pariétalsegmentaire ou diffus ; cet épaississementest souvent interprété à tortcomme un signe en faveur d’un cancerou d’une cholécystite [8]. La présencede kystes au sein de l’épaississementest un élément important en faveur dudiagnostic mais pour lequel la TDM aune rentabilité diagnostique médiocreen comparaison de l’échographie maissurtout de l’IRM [4]. La présence decalcifications de petite taille au seinde cet épaississement, correspondantà des calculs développés au sein desinus de Rokitansky-Aschoff dilatés,est évocatrice du diagnostic.
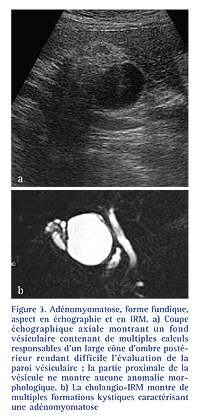
En IRM, l’aspect classique de l’adénomyomatoseconsiste en la présence demultiples images d’additions de signalliquidien au sein d’une paroi vésiculaireépaissie [6, 9] (Fig. 3). Cet aspectest particulièrement bien démontré surles séquences de cholangio-IRM. Lesimages kystiques intrapariétales sontle plus souvent en hyposignal T1 et enfranc hypersignal T2 mais peuventapparaître en hypersignal T1 du faitd’un contenu fait de débris ou d’unebile épaisse [9].
Une étude ayant comparé la précisiondiagnostique des trois techniquesd’imagerie pour établir le diagnosticd’adénomyomatose vésiculaire a montréune supériorité significative del’IRM (93 %) vs 75 % et 66% respectivementpour la TDM et l’échographie[4]. En pratique, le diagnosticd’adénomyomatose vésiculaire continuele plus souvent à être évoqué etdémontré en échographie et en cas dedoute diagnostique l’IRM est l’examenà réaliser en complément. Lorsque lediagnostic est établi par l’imagerie avecune présentation morphologiquetypique et une clinique en rapport, lasurveillance par imagerie n’est pasrecommandée. En cas de doute (présentationmorphologique non typique et/ou clinique discordante), il est préférablede recourir d’emblée à la chirurgiepour ne pas laisser évoluer un cancervésiculaire que d’instituer une surveillanceéchographique ou IRM.
Cholestérolose
La cholestérolose est une anomalieacquise associant une hyperplasiede la muqueuse vésiculaire et uneaccumulation de dépôts cholestéroliquesau sein de macrophages épithéliaux[1]. Il existe une forme diffuseintéressant l’ensemble de la paroivésiculaire et pour laquelle l’imagerien’a pas de rôle notable, et une formefocale où l’accumulation de macrophageschargés en lipides aboutit à laformation de « polypes cholestéroliques». La prévalence de la cholestéroloseest supérieure en moyenne à10 %sur les séries autopsiques [1]. Lecaractère cliniquement asymptomatiqueest la règle, même si certainsauteurs ont avancé l’hypothèse quecertaines pancréatites aiguës idiopathiquespourraient être la conséquencedu détachement et de la migrationde fragments de polypes cholestéroliques[10].
Le diagnostic des formes polypoïdesrepose avant tout sur l’échographie ;l’aspect réalisé est celui d’une formationéchogène, arrondie, de petitetaille (inférieure à 10 mm), ne générantaucun cône d’ombre, rattachée à laparoi et de même échogénicité quecelle-ci [11] (Fig. 4). Ces polypes vésiculairessont typiquement multiples.Les autres techniques d’imageriemoderne TDM ou IRM sont peu utilespour affirmer le diagnostic. Lorsqueleur taille dépasse 10 mm, on parle depolype « géant », pour lesquels le diagnosticdifférentiel avec un adénomevésiculaire est difficile et la cholécystectomieest indiquée.
Adénome vésiculaire
Il s’agit d’une pathologie beaucoupplus rare en comparaison de la cholestéroloseet sa prévalence est estiméeentre 0,15 et 0,5 % des pièces decholécystectomie [1, 2]. Il s’agit le plussouvent de lésions mesurant de 5 à20 mm. Histologiquement, on différencieles formes tubuleuses (les plusfréquentes), papillaires ou mixtes.Certains auteurs considèrent qu’ils’agit de lésions à potentiel malin et ilest généralement admis que toutelésion vésiculaire polypoïde de plusde 10 mm ou ayant une croissancerapide doit être réséquée chirurgicalement[12, 13]. La prédominance féminineest classique et le caractère cliniquementasymptomatique, également.
En échographie, le diagnostic différentielavec un polype cholestéroliqueest parfois difficile et repose sur lecaractère unique de la lésion et uneéchogénicité proche de celle du foie,moins importante que celle d’unpolype cholestérolique (Fig. 5). L’aspectTDM est non spécifique et le diagnosticdifférentiel avec un calcul cholestéroliquenon calcifié est parfoisdifficile [2].
Les modalités de surveillance deslésions polypoïdes de la paroi vésiculairerestent controversées [13].Pour certains auteurs, la nette prédominancede la cholestérolose (70 à85 %) sur les lésions néoplasiquesvraies (adénomes ou forme polypoïded’adénocarcinome) ainsi que l’absenced’évolution en taille des lésions demoins de 10 mm surveillées par imageriejustifient peu la mise en placed’une surveillance régulière « efficace» [14-16].
Pour d’autres auteurs, le risque delésion néoplasique vraie est augmentéen cas de calcul associé, de cholangitesclérosante primitive et peut s’observerpour des lésions de taille inférieureà 10 mm, pouvant justifier la cholécystectomiedès que le diamètre de6 mm est atteint [17, 18]. Park et al.ont également observé sur une cohorte1558 patients surveillés par échographiepour un « polype vésiculaire »,une augmentation de taille des« polypes » chez 3,5 % des patientsdont un quart correspondait à unelésion néoplasique vraie, justifiantleur surveillance régulière [18]. Dansune étude japonaise, chez 111 patients porteurs d’un polype vésiculaire etsurveillés bi-annuellement ou annuellementpendant une période de sixannées, 12 % des polypes augmentaientde taille ; 9 des 12 polypesconcernés étaient à l’origine de tailleinférieure à 5 mm [19].
La mise en évidence d’un polype vésiculairede moins de 10 mm nécessitedonc la mise en place d’un suivi régulierpar échographie ; il est généralementadmis qu’un premier contrôleà 6 mois est suffisant et qu’en cas destabilité un contrôle annuel estindiqué.
L’échoendoscopie est un examen trèssensible dans le dépistage de lésionpolypoïde de la paroi vésiculaire ;cependant, sa précision diagnostiquepour différencier cholestérolose etpolype adénomateux est faible et sonusage dans cette indication n’est pasrecommandé [20].
Cancer vésiculaire
Adénocarcinome
L’adénocarcinome de la vésiculebiliaire est responsable de plus de7000 décès annuels aux États-Unis.Un cancer vésiculaire est retrouvé demanière fortuite dans 1 à 3 % despièces de cholécystectomies. Lesfacteurs de risque reconnus pour cecancer sont : la présence de calcul, unantécédent de cholécystite chroniqueet l’existence d’une vésicule à paroicalcifiée (vésicule porcelaine) ; lesdeux premiers facteurs de risque citéssont tellement fréquents qu’ils nejustifient pas à eux seuls une cholécystectomiepréventive ; une vésiculeporcelaine doit au contraire être opéréecar le risque de transformation cancéreuseest estimé à plus de 20 % [11].Le kyste du cholédoque et l’existenced’un canal bilio-pancréatique communlong (supérieur à 15 mm) sont considéréségalement comme des facteursde risque de cancer vésiculaire. Le picde fréquence se situe après 60 ans et laprédominance féminine est à nouveauretrouvée.
Le diagnostic clinique précoce de cancervésiculaire est presque impossibleet la plupart des cancers sont découvertsà un stade avancé. La survie à5 ans est inférieure à 5 % du fait d’unenvahissement précoce du foie, desganglions du pédicule hépatique et dela rapidité de l’extension métastatiqueà distance. À l’inverse, les cancersvésiculaires « guéris » sont ceux quisont découverts de manière fortuitepar l’imagerie ou le plus souventsur l’analyse des pièces de cholécystectomieréalisées pour maladielithiasique [21].
En imagerie, on distingue troisformes de présentation macroscopique: 1) épaississement focal ou diffusde la paroi vésiculaire ; 2) massepolypoïde à développement intraluminal,souvent de taille supérieureà 20 mm et 3) masse tissulaire soushépatiqueremplaçant la vésicule avecsouvent envahissement du foie adjacent; la dernière forme est de loin laplus fréquente retrouvée dans 45 à70 % des cas [21, 22].
La forme se présentant comme unépaississement focal ou diffus de laparoi est la plus rare mais elle est aussicelle dont le diagnostic est le plus difficileen imagerie ; les épaississementsfocaux débutants sont souvent difficilesà retrouver en échographie surtouts’ils sont masqués par des calculs.Les formes avec épaississements diffussont souvent prises à tort pour unecholécystite chronique ou aiguë, ouune adénomyomatose (Fig. 6). La TDMest inférieure à l’échographie pour lediagnostic d’épaississement débutant,mais elle peut être utile pour explorerune paroi vésiculaire calcifiée ousituée en arrière de calculs. En IRMl’épaississement tumoral se manifestesous forme d’un hypersignal T2 ; unenvahissement pédiculaire ganglionnairedoit systématiquement êtrerecherché.
La forme polypoïde est de diagnosticplus simple en échographie ; le diagnosticde cancer vésiculaire doit êtreévoqué dés lors qu’un polype dépasse10 mm de diamètre. La présence decalculs associés ou la petite taille dupolype cancéreux peuvent rendre lediagnostic difficile. Le rehaussementdu polype après injection en TDM, ouen IRM, de même que la présence d’unsignal doppler en son sein permettentde différencier un polype tumoral d’unpolype cholestérolique.
La forme où la vésicule est remplacéepar une masse tissulaire pose souventdes difficultés en échographie ; le diagnosticn’est pas toujours évoqué, l’envahissementhépatique est parfois sousestimé,la présence de nombreux etvolumineux calculs gênant souventl’étude de la région vésiculaire [23]. LaTDM et l’IRM ont un intérêtmajeur dansces formes car elles permettent un biland’extension locorégional et à distanceprécise, du moins en termes de valeurprédictive positive [24] ; elles montrentmieux l’envahissement hépatique decontiguïté ou métastatique, ainsi quel’envahissement ganglionnaire (Fig. 7).
Autres tumeurs malignes
Les autres tumeurs malignes de lavésicule biliaire sont essentiellementdes lésions métastatiques au premierrang desquelles on trouve les métastasesde mélanome qui représententplus de 50 %des lésions métastatiquesvésiculaires. Les métastases d’adénocarcinomerénal sont rares maisclassiquement rapportées dans lalittérature ; elles apparaissent hypervascularisées.Des tumeurs carcinoïdesprimitives, des lymphomes et des sarcomesà point de départ vésiculaireont été exceptionnellement rapportés.
Cholécystite aiguë
La cholécystite aiguë est dans 95 %des cas la conséquence d’une obstructiondu canal cystique ou du colletvésiculaire par un ou des calculs ; uneinflammation de la paroi vésiculaire,associée à une infection et parfois àune nécrose, en est la conséquence [11,25-27]. Seuls 5 à 20 % des patientsporteurs de calculs développent unecholécystite aiguë. Une douleur aiguëde l’hypochondre droit n’est rapportéeà une cholécystite aiguë que dans 20 à35 % des cas [25]. En conséquence,l’imagerie a un rôle important dansl’exploration des douleurs aiguës del’hypochondre droit pour : a) établirle diagnostic positif de cholécystiteaiguë, b) poser un diagnostic différentielne nécessitant pas de traitementchirurgical et c) aider à la prise dedécision en détectant des complications(perforation, gangrène) nécessitantune prise en charge chirurgicaleurgente [25]. L’échographie reste latechnique d’imagerie de premièreintention et de référence dans cettesituation clinique. La TDM et l’IRM ontégalement une place importante danscertaines situations.
Le diagnostic échographique de cholécystiteaiguë repose sur une sémiologiebien connue : épaississement dela paroi vésiculaire au-delà de 3 mm,une distension de la lumière vésiculaire(diamètre transverse > 40 mm),la présence de calculs et un signe deMurphy échographique (Fig. 8). Lesdeux derniers signes sont les plusspécifiques et leur association a unevaleur prédictive positive de 92 %[28].La définition du signe de Murphyéchographique est importante à retenir: le passage de la sonde échographiquedoit entraîner une douleurmaximale et élective au point exactsitué en regard de la vésicule [11]. Unépaississement de la paroi vésiculairesupérieur à 3 mm est un signe peuspécifique de cholécystite aiguë etpeut être rencontré dans de nombreusesautres pathologies (cf. infra) ;un aspect strié de la paroi (alternancede couches hypo- et hyperéchogènes)a été décrit comme un signe spécifiqued’atteinte gangréneuse au cours de lacholécystite aiguë ; là encore ce signeest en réalité non spécifique et ne doitpas être source de faux positif.
Le doppler a été largement étudié danstoutes ses formes (pulsé, couleur, puissance)pour évaluer son apport audiagnostic de cholécystite aiguë ; il enressort cependant que la spécificité decette technique ne permet pas d’enfaire un critère efficace du diagnosticpositif [25].
Les signes TDM de la cholécystiteaiguë ont été largement décrits etincluent : la présence de calculs, un épaississement de la paroi, une infiltrationde la graisse périvésiculaire etla présence de collections liquidiennesautour de la vésicule [29, 30] (Fig. 9).La TDM a un rendement médiocrepour mettre en évidence des calculsintravésiculaires surtout lorsqu’ils sontnon calcifiés. Son rôle est cependantimportant dans les formes de diagnosticdifficile en échographie, car la miseen évidence d’une infiltration limitéeà l’atmosphère périvésiculaire sembleêtre un signe spécifique de cholécystiteaiguë [30, 31]. La présence dezones de rehaussement transitoirefocal au sein des segments hépatiquespérivésiculaires (IV et V) à la phaseartérielle tardive ont été décritescomme un signe en faveur du diagnosticde cholécystite aiguë etseraient un reflet de l’inflammationpérivésiculaire [32, 33] (Fig. 9). Unethrombose portale le plus souvent segmentairen’est pas rare et a été observéedans 8 % des cas chez 72 patientsayant eu un scanner abdominalavec injection au temps artériel etportal [34]. Cette thrombose portale enatmosphère septique s’apparente àune pyléphlébite, peut se traduire parune hyperdensité spontanée des vaisseauxportes et pourrait expliquermais seulement en faible partie lesanomalies de rehaussement observéesau temps artériel tardif chez près de80 % des patients de la série de Choiet al. [34].
Le rôle de l’IRM dans le diagnostic decholécystite aiguë n’est pas clairementétabli ; deux études ayant comparé lesperformances respectives de l’échographieet de l’IRM ont montré : a) unesupériorité de l’échographie pourl’évaluation de l’épaississement pariétal,b) une supériorité de l’IRM pourle diagnostic de calcul enclavé dansle collet ou le canal cystique [35] etc) une précision diagnostique globalemeilleure pour l’IRM dans le diagnosticde cholécystite aiguë [36]. Unetroisième étude ayant comparé IRM etéchographie chez 24 patients présentantune douleur aiguë de l’hypochondredroit ne montrait pas de différencesignificative entre les deuxtechniques [37] ; les auteurs suggéraientque l’IRM pouvait avoir uneplace chez les patients échographiquement« difficiles ».
La cholécystite aiguë alithiasique estune affection touchant essentiellementles patients polytraumatisés et lespatients hospitalisés en réanimation.Au cours de cette affection, l’inflammationpuis l’infection de la vésicules’expliquent soit par des phénomèneshémorragiques avec formation decaillots et obstruction du collet vésiculaire,soit par des phénomènes destase biliaire chez des patients sousnutrition parentérale aboutissant àune obstruction fonctionnelle du canalcystique [25]. Il s’agit de formes gravessouvent associées à une ischémie. Lediagnostic échographique est très difficileen l’absence de signe de Murphyet la ponction percutanée de la vésiculepour analyse bactériologique estsouvent nécessaire à l’affirmation dudiagnostic [26].
Cholécystite gangreneuse
La cholécystite gangreneuse est uneforme sévère de cholécystite aiguë oùle processus inflammatoire et infectieuxs’accompagne d’une ischémieavec nécrose hémorragique de la paroivésiculaire. Elle s’accompagne d’uneimportante morbidité et mortalité ;elle est plus fréquente chez les sujetsmasculins, âgés, ayant des facteurs derisque cardio-vasculaires [27]. Sonincidence varie de 2 à 30 % selon lesséries chirurgicales [27]. Il s’agit d’uneurgence vitale, car en l’absence detraitement chirurgical l’évolution estle plus souvent défavorable.
L’échographie est relativement peusensible pour établir le diagnostic deforme gangreneuse. Le signe deMurphy échographique est absentdans deux tiers des cas [38]. L’aspectstrié de la paroi a été considéré commeévocateur mais ce signe apparaît peuspécifique [39, 40]. La présence demembranes flottant dans la lumièrevésiculaire est un signe plus spécifiquemais peu sensible (Fig. 10).
La TDM a un rôle essentiel pour établirle diagnostic de cholécystite gangreneuse.Les signes TDM décrits sont :la présence de membranes et de signesd’hémorragie au sein de la vésicule,l’irrégularité de la paroi voire l’absencede paroi discernable [30, 41] ;dans une étude récente ayant évaluéla performance de la TDM pour le diagnosticde cholécystite gangreneuse,les signes les plus spécifiques de cediagnostic étaient : a) la présence degaz au sein de la paroi ou de la lumière vésiculaire, b) la présence de membranes,c) une paroi irrégulière etd) la présence d’un abcès périvésiculaire[42]. Dans cette même étude,l’absence de rehaussement de la paroiaprès injection de contraste iodé, laprésence de liquide autour de la vésiculeet un important degré de distensionvésiculaire étaient notés plusfréquemment en cas de cholécystitegangreneuse [42]. Une autre étuderécente incluant 56 patients explorésen TDM pour cholécystite, dont 32étaient porteurs d’une forme gangreneuse,suggère que le rehaussementdiscontinu ou irrégulier de la paroivésiculaire est un signe prédictif deforme gangreneuse (94 % de valeurprédictive positive) [43]. Enfin, unehyperdensité spontanée de la paroiavant injection serait un signe enfaveur d’une forme gangreneuse decholécystite [44].
Cholécystite emphysémateuse
La cholécystite emphysémateuse estune forme rare et grave de cholécystiteaiguë où le processus d’ischémie artérielleest au premier plan et où lasurinfection par un germe anaérobieexplique la production de gaz au seinde la paroi vésiculaire [45, 46]. Uneprépondérance masculine est notée,un diabète est présent dans plus de50 % des cas et un tiers des patientsne sont pas porteurs de calcul [27].Le taux de mortalité est importantpouvant atteindre 15 %. L’incidenceexacte de cette forme est inconnuemais huit cas ont été rapportés sur unepériode de 5 ans dans une série chirurgicalerécente [47]. La présentationclinique est non spécifique, parfoismême trompeuse et peu sévère chezles sujets diabétiques. La présence degaz est possible au sein de la lumièrevésiculaire, au sein de la paroi ou dansla graisse périvésiculaire.
L’échographie et la TDM sont les examensles plus sensibles pour porter lediagnostic de cholécystite emphysémateuse[27]. En échographie l’aspectréalisé dépend de la quantité de gazau sein de la paroi vésiculaire. Enpetite quantité, le gaz intrapariétal estresponsable d’images hyperéchogènesfocales avec cône d’ombre ou artéfacten queue de comète [48, 49]. Engrande quantité, le gaz intrapariétalse traduit par une image de croissanthyperéchogène avec cône d’ombrepostérieur. La TDM est l’examen leplus sensible pour établir le diagnosticde cholécystite emphysémateuse [47].Elle permet d’affirmer la présence d’airdans la lumière ou la paroi vésiculaire; la présence d’air au sein de lagraisse périvésiculaire signe une formeperforée et impose une chirurgie enurgence [27].
Cholécystite perforée
La perforation vésiculaire au cours dela cholécystite est souvent la conséquenced’une évolution défavorabled’une forme gangreneuse non traitéerapidement par chirurgie. Elle peutégalement être secondaire à un traumatisme,à une néoplasie, à la prise decorticoïdes ou à une fistule cholécystoentéralechez un patient ayant unecholécystite chronique. On distinguedeux types de perforation aiguë : laperforation en péritoine libre et la perforationsubaiguë avec constitutiond’un abcès périvésiculaire, la secondeforme étant la plus fréquente ; cesabcès peuvent rester limités à laloge vésiculaire, se développer au seindu foie ou au sein de la cavité péritonéale[27]. L’imagerie a un rôle majeurdans l’affirmation du diagnostic car laclinique est souvent trompeuse. Lessignes échographiques sont peu spécifiques; le diagnostic de perforationvésiculaire doit être suspecté lorsquela paroi apparaît irrégulière ou mallimitée et en cas d’épanchement ou decollection liquidienne importante enpérivésiculaire [50]. La visibilité enéchographie d’une solution de continuitéau sein de la paroi vésiculaireest un signe très spécifique mais rarementrencontré [51]. En TDM, le diagnosticde perforation est suspectédevant : a) une collection liquidiennepérivésiculaire, b) un abcès périvésiculaireou intrahépatique et c) unesolution de continuité au sein de laparoi vésiculaire ; ce dernier signe estpour certains mieux mis en évidenceen TDM qu’en échographie et expliqueraitla supériorité de la TDM dansune étude ayant comparé les deuxexamens chez 13 patients ayant une cholécystite perforée et où la TDMretrouvait un défect au sein de la paroivésiculaire dans 54 % des cas vs 0 %en échographie [52]. Pour Sood et al.,au contraire, dans une étude plusrécente ayant évalué 18 cas de perforationvésiculaire, l’échographie étaitune technique performante se rapprochantdes résultats de la TDM en montrantla solution de continuité au seinde la paroi vésiculaire dans 61 % descas vs 78 % en TDM [53].
Épaississements diffusd’origine extrabiliaire
Les causes d’épaississement de la paroivésiculaire d’origine extrinsèque sontnombreuses et bien connues ; les plusclassiquessont : l’ascite, les hépatitesvirales, fulminantes ou médicamenteuseset l’hypoprotidémie [54]. Certainsprocessus inflammatoires ouinfectieux (pancréatite aiguë, pyélonéphriteaiguë, périhépatite ou syndromede Fitz-Hugh-Curtis, perforationd’ulcère gastro-duodénal, etc.)peuvent s’accompagner d’un épaississementde la paroi vésiculaire ; le diagnosticrepose alors essentiellementsur l’anamnèse. Enfin, le diagnostic« d’épaississement de la paroi vésiculaire» lié à un cavernome périvésiculaireest aisément établi par l’étudedoppler chez un patient ayant unethrombose portale connue ou non.
Références
-
- Owen CC, Bilhartz LE. Gallbladderpolyps, cholesterolosis, adenomyomatosis,and acute acalculous cholecystitis.Sem Gastroint Dis 2003;14:178-88.
- Levy AD, Murakata LA, Abbott RM,Rohrmann CA. Benign tumors andtumorlike lesions of the gallbladder andextrahepatic bile ducts: radiologicpathologiccorrelation. Radiographics2002;22:387-413.
- Sermon A, Himpens J, Leman G.Symptomatic adenomyomatosis of thegallbladder- report of a case. Acta ChirBelg 2003;103:225-29.
- Yoshimitsu K, Honda H, Aibe H et al.Radiologic diagnosis of adenomyomatosisof the gallbladder: comparativestudy among MRI, helical CT, andtransabdominal US. J Comput AssistTomogr 2001;25:843-50.
- Hwang JI, Chou YH, Tsay SH et al.Radiologic and pathologic correlationof adenomyomatosis of the gallbladder.Abdom Imaging 1998;23:73-7.
- Kim MJ, Oh YT, Park YN et al.Gallbladder adenomyomatosis: findingson MRI. Abdom Imaging 1999;24:410-3.
- Raghavendra BN, Subramanyam BR,Balthazar EJ et al. Sonography of adenomyomatosisof the gallbladder:radiologic-pathologic correlation.Radiology 1983;146:747-52.
- Gerard PS, Berman D, Zafaranloo S.CT and ultrasound of gallbladder adenomyomatosismimicking carcinoma.J Comput Asssist Tomogr 1990;14:490-1.
- Yoshimitsu K, Honda H, Kaneko Ket al. MR diagnosis of adenomyomatosisof the gallbladder and differentiationfrom gallbladder carcinoma:importance of showing Rokitanski-Aschoff sinuses. AJR Am J Roentgen1999;172:1535-40.
- Parilla PP, Garcia OD, Pellicer FO et al.Gallbladder cholesterolosis: an aetiologicalfactor in acute pancreatitis ofuncertain origin. Br J Surg 1990;77:735-41.
- Gore RM, Yaghmai V, Newmark GMet al. Imaging benign and malignantdisease of the gallbladder. Radiol ClinN Am 2002;40:1307-23.
- KozukaS, Tsubone M, Yasui A et al.Relation of adenoma to carcinomain the gallbladder. Cancer 1982;50:2226-34.
- Boulton RA, Adams DH. Gallbladderpolyps: when to wait and when to act.Lancet 1997;349:817-8.
- Tublin ME. Question and answer.Sonographic Follow-up of patientswith gallbladder polyps. AJR Am JRoentgen 2001;177:467.
- Collett JA, Allan RB, Chisholm RJ,Wilson IR, Burt MJ, Chapman BA.Gallbladder polyps: prospective study.J Ultrasound Med 1998;17:207-11.
- Csendes A, Burgos AM, Csendes P,Smok G, Rojas J. Late follow-up ofpolypoid lesions of the gallbladdersmaller than 10 mm. Ann Surg. 2001;234:657-60.
- Zielinski MD, Atwell TD, Davis PW,Kendrick ML, Que FG. Comparison ofsurgically resected polypoid lesions ofthe gallbladder to their pre-operativeultrasound characteristics. J GastrointestSurg 2009;13:19-25.
- Park JY, Hong SP, Kim YJ, Kim HJ,Kim HM, Cho JH, Park SW, Song SY,Chung JB, Bang S. Long-term followup of gallbladder polyps. J GastroenterolHepatol 2009;24:219-22.
- Moriguchi H, Tazawa J, Hayashi Y,Takenawa H, Nakayama E, Marumo F,Sato C. Natural history of polypoidlesions in the gall bladder. Gut 1996;39:860-2.
Cheon YK, Cho WY, Lee TH, Cho YD,Moon JH, Lee JS, Shim CS. Endoscopicultrasonography does not differentiateneoplastic from non-neoplastic smallgallbladder polyps. World J Gastroenterol2009, 21;15:2361-6.
Orth K, Berger HG. Gallbladder carcinomaand surgical treatment. LangenbecksArch Surg 2000;385:501-8.
Pandey M, Sood BP, Shukla RC et al.Carcinoma of the gallbladder: role ofsonography in diagnosis and staging.J Clin Ultrasound 2000;28:227-32.
Levy AD,Murakata LA, Rohrmawn CA.Gallbladder carcinoma: radiologicpathologiccorrelation. Radiographics2001;21:295-314.
- Ohtani T, Shirai Y, Tsukada K et al.Spread of gallbladder carcinoma: CTevaluation with pathologic correlation.Abdom Imaging 1996;21:195-201.
- Rubens DJ. Hepatobiliary imaging andits pitfalls. Radiol Clin N Am 2004;42:257-78.
- Menu Y, Vullierme MP. Non traumaticabdominal emergencies: imaging andintervention in acute biliairy conditions.Eur Radiol 2002;12:2397-406.
- Bennet GL, Balthazar EJ. Ultrasoundand CT evaluation of emergent gallbladderpathology. Radiol Clin N Am2003;41:1203-16.
- Ralls PW, Colleti PM, Lapin SA et al.Real time sonography in suspectedacute cholecystitis. Radiology 1985;155:767-71.
- Kane RA, Costello P, Duszlak E.Computed tomography in acute cholecystitis:new observations. AJR AmJ Roentgen 1983;141:697-701.
- Fidler J, Paulson EK, Layfield L. CTevaluation of acute cholecystitis:findings and usefulness in diagnosis.AJR AmJ Roentgen 1996;166:1085-8.
- Alterman DD, Hochsztein JG.Computed tomography in acute cholecystitis.Emer Radiol 1996;26:25-9.
- Ito K, Awaya H, Mitchell DG et al.Gallbladder disease: appearance ofassociated transient increased attenuationin the liver at biphasic, contrastenhanceddynamic CT. Radiology1997;204:723-8.
- Yamashita K, Jin MJ, Hirose Y et al.CT finding of transient focal increasedattenuation of the liver adjacent to thegallbladder in acute cholecystitis. AJRAm J Roentgen 1995;164:341-6.
- Choi SH, Lee JM, Lee KH et al.Relationship between various patternsof transient increased hepatic attenuationon CT and portal vein thrombosisrelated to acute cholecystitis. AJR AmJ Roentgen 2004;183:437-42.
- Park MS, Yu JS, Kim YH et al. Acutecholecystitis: comparison of MR cholangiographyand US. Radiology1998;209:781-5.
- Hakansson K, Leander P, Ekberg O,Hakansson HO. MR imaging in clinicallysuspected acute cholecystitis: acomparison with ultrasonography.Acta Radiologica 2000;41:322-8.
- Oh KY, Gilfeather M, Kennedy A et al.Limited abdominal MRI in the evaluationof acute right upper quadrantpain. Abdom Imaging 2003;28:643-51.
- Simeone J, Brink J, Mueller P et al.The sonographic diagnosis of acutegangrenous cholecystitis: importanceof the Murphy sign. AJR Am JRoentgen 1989;152:289-90.
- Jeffrey RB, Laing FC, Wong W,Callen PW. Gangrenous cholecystitis:diagnosis by ultrasound; Radiology1983;148:219-21.
- Teefey SA, Baron RL, Radke HM,Bigler SA. Gangrenous cholecystitis:new observations on sonography.J Ultrasound Med1991;134:191-4.
- Lamki N, Raval B, St Ville E. Computedtomography of complicated cholecystitis.J Comput Assist Tomogr 1986;10:319-24.
- Bennett GL, Rusinek H, Lisi V et al. CTfindings in acute gangrenous cholecystitis.AJR Am J Roentgen 2002;178:275-81.
- Singh AK, Sagar P. Gangrenous cholecystitis:prediction with CT imaging.Abdom Imaging 2005;30:218-21.
- Cheng SM, Ng SP, Shih SL. Hyperdensegallbladder wall sign. An overlookedsign of acute cholecystitis on unenhancedCT examination. Clin Imaging2004;28:128-31.
- Jacob H, Appelman R, Stein HD.Emphysematous cholecystitis. Am JGastroenterol 1979;71:325-30.
- May RE, Strong R. Acute emphysematouscholecystitis. Br J Surg 1971;58:453-8.
- Gill KS, Chapman AH, Weston MJ. Thechanging face of emphysematous cholecystitis.Br J Radiol 1997;70:986-91.
- Konno K, Ishida H, Naganuma H et al.Emphysematous cholecystitis: sonographicfindings. Abdom Imaging2002;27:191-5.
- Bloom RA, Libson E, Lebensart PDet al. The ultrasound spectrum ofemphysematous cholecystitis. J ClinUltrasound 1989;17:251-6.
- Madrazo BL, Francis I, Hricak H et al.Sonographic findings in perforationof the gallbladder. AJR AmJ Roentgen1982;139:491-6.
- Chau WK, Na WT, Feng TT et al.Ultrasound diagnosis of perforation ofthe gallbladder: real time applicationand the demonstration of a new sonographicsign. J Clin Ultrasound 1988;16:358-60.
- Kim PN, Lee KS, Kim IY et al.Gallbladder perforation: comparisonof US findings with CT. AbdomImaging 1994;19:239-42.
- Sood BP, Kalra N, Gupta S et al. Roleof sonography in the diagnosis ofgallbladder perforation. J Clin Ultrasound2002;30:270-4.
- Ralls PW, Quinn MF, Juttner HU et al. Gallbladder wall thickening: patients without intrinsic gallbladder disease. AJR Am J Roentgen 1981;137:65-8.
Les 5 points forts
- En échographie, l’adénomyomatose se traduit par un épaississement pariétal segmentaire ou diffus au sein duquel on met en évidence : a) de petites formations anéchogènes correspondant aux sinus de Rokitansky-Aschoff dilatés, b) de petits spots hyperéchogènes et c) des images d’artéfacts de réverbération ou images en « queue de comète » très évocatrices du diagnostic.
- En échographie, le diagnostic de choléstérolose est évoqué devant des images polypoïdes hyperéchogènes souvent multiples, de petite taille et non mobiles avec le changement de position.
- Le diagnostic échographique d’adénome vésiculaire repose sur le caractère unique de la lésion et une échogénicité proche de celle du foie, moins importante que celle d’un polype cholestérolique.
- La mise en évidence d’un polype vésiculaire de moins de 10 mm nécessite la mise en place d’un suivi régulier par échographie ; il est généralement admis qu’un premier contrôle à 6 mois est suffisant et qu’en cas de stabilité, un contrôle annuel est indiqué.
- La mise en évidence d’un polype vésiculaire de plus de 10 mm justifie la réalisation d’une cholécystectomie.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION