[Atelier] Stratégies thérapeutiques médicales du cancer colorectal métastatique (CCRm)
Conflits d’intêréts :
O Bouché : Roche, Merck-Sereno, Amgen, Bayer
J Volet : Merck-Sereno
Objectifs pédagogiques
-
Distinguer les formes accessibles à un traitement à visée curative, potentiellement curative, définitivement palliative
-
Connaître les éléments indispensables à présenter en RCP pour définir la conduite thérapeutique
-
Connaître la stratégie à adopter vis à vis de la lésion primitive
-
Connaître les différentes stratégies de chimiothérapie palliative
-
Savoir évaluer la réponse thérapeutique des CCRm sous traitement
Distinguer les formes accessibles à un traitement à visée curative, potentiellement curative, définitivement palliative
Le progrès des bio-chimiothérapies ne doit pas faire oublier que seule la résection chirurgicale offre une possibilité de guérison.
La possibilité de traitement curatif dépend de plusieurs critères :
-
opérabilité (terrain) et extirpabilité (ou possibilité de destruction par radio-fréquence per-opératoire ou per-cutanée) de toutes les métastases;
-
pour le foie possibilité de laisser un parenchyme avec sa propre vascularisation et son drainage biliaire, et un volume résiduel supérieur à 25% à 40% de foie sain;
-
pour le péritoine extirpabilité de toutes les lésions supérieures à 2 mm (1, 2).
On peut définir comme définitivement palliative la prise en charge pour :
– les métastases chez des patients ne pouvant pas supporter, du fait de leur terrain, la ou les chirurgies d’exérèse ;
– les métastases dans des sites non résécables (osseuses, cérébrales par exemple) et/ou une multiplicité de lésions empêchant d’envisager la résection de tous les métastases (par exemple miliaire métastatique pulmonaire).
Les formes accessibles à un traitement potentiellement curatif sont les cancers avec métastases non extirpables compte tenu de leur nombre ou de leur localisation anatomique, mais pouvant le devenir en cas de réponse à un traitement médical (1). Dans cette situation la destruction par radio-fréquence per-opératoire ou per-cutanée est une technique complémentaire de la chirurgie qui peut modifier le pronostic (lésions < 3 cm et à plus de 1cm des voies biliaires) (1).
Il est parfois difficile de distinguer ces groupes de patients. C’est pourquoi, il est recommandé d’en discuter et rediscuter en réunion de concertation pluridisciplinaire (RCP).
Connaître les éléments indispensables à présenter en RCP pour définir la conduite thérapeutique
Le premier objectif de la RCP est de définir les objectifs de la stratégie thérapeutique (cf chapitre précédent). Au moins un chirurgien et un radiologue expérimenté en pathologie hépatique doivent être présents (1).
Le bilan d’extension et les comorbidités du patient sont indispensables pour la discussion de la stratégie médico-chirurgicale : données de l’examen clinique (état général, état nutitionnel…), scanner thoraco-abdomino-pelvien, biologie (hépatique, créatininémie, coagulation, ACE) et éventuellement IRM, volumétrie hépatique et/ou TEP scan (1).
Les taux de LDH, des leucocytes et des phosphatases alcalines ont une valeur pronostique péjorative lorsqu’ils sont élevés. Le statut du gène KRAS tumoral (et plus largement l’examen anatomopathologique) doit être disponible puisque les anti-EGFR font partie de la stratégie thérapeutique (1).
Les éventuelles séquences thérapeutiques antérieures (chirurgie, radiothérapie, radiofréquence, chimiothérapie) et leur toxicité, notamment neurologique, sont également nécessaires pour discuter en RCP (1).
Quelle stratégie adopter vis à vis de la lésion primitive ?
Si l’objectif est curatif, l’exérèse de la lésion primitive est en général le premier temps du traitement chirurgical. Ce geste permet une exploration chirurgicale abdominale et un éventuel premier temps thérapeutique hépatique (destruction par radiofréquence, métastasectomie, ligature portale droite…). Dans certaines situations, la séquence peut être inversée, avec la résection de la tumeur primitive effectuée dans un deuxième temps après chimiothérapie et chirurgie hépatique première (3 ).
Concernant les formes définitivement palliatives, la stratégie va dépendre des symptômes en rapport avec la tumeur primitive, de l’état général et de l’extension métastatique :
– si la tumeur primitive est symptomatique, il conviendra de discuter selon l’état général et le terrain, soit une chirurgie, soit la pose d’une endoprothèse (si sténose sans anémie) ;
– si la tumeur primitive est non symptomatique, la stratégie est à discuter au cas par cas en RCP car les données de la littérature sont contradictoires (1).
Les résultats d’une étude de registre et d’une méta-analyse récente suggèrent un bénéfice en terme de survie globale en cas de résection de la tumeur primitive (4, 5). Dans la méta-analyse, le bénéfice de la résection n’était pas significatif chez les patients ayant un taux d’ACE très élevé (5). Compte tenu des biais potentiels de ces études rétrospectives, un essai randomisé multicentrique du groupe PRODIGE débute en France pour répondre à cette question.
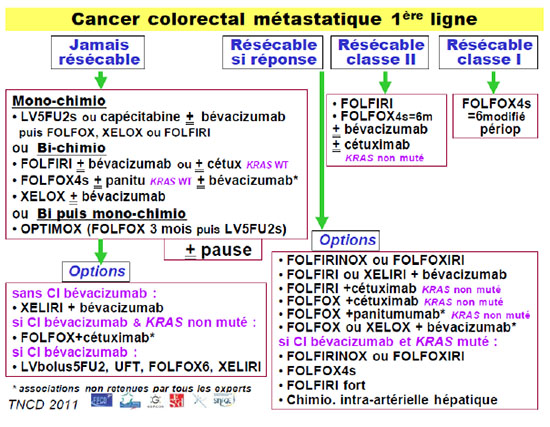
Figure 1. Stratégie thérapeutique médicale dans le traitement des cancers colorectaux métastatiques selon le Thésaurus National de Cancérologie Digestive (TNCD) en 2011 (1).
Les différentes stratégies de chimiothérapie palliative
Les stratégies de chimiothérapie de première ligne recommandées dans le Thésaurus National de Cancérologie Digestive (TNCD) (version 2011), en fonction de la résécabilité des métastases, sont présentées dans la figure 1 (1).
En situation potentiellement curative en cas de réponse, une tri-thérapie sera à discuter car l’objectif est d’obtenir une fonte tumorale importante (figure 1) (1). La morbidité de l’hépatectomie est majorée après plus de 6 cycles de chimiothérapie. Il est donc recommandé d’opérer dès que les métastases deviennent résécables sans attendre au-delà de 4 mois en sachant que le maximum de la réduction tumorale est obtenu entre 2 et 4 mois (1). Il convient aussi de respecter un délai de 4 à 6 semaines après la fin de la chimiothérapie avant d’opérer
En situation palliative, le choix entre les mono- et les bi-chimiothérapies plus ou moins associées à une thérapie ciblée (bevacizumab ou anti-EGFR) est à discuter en fonction des souhaits du patient, des toxicités, des contre-indications et des caractéristiques de la maladie (1). Lorsque l’état général est conservé et que la maladie est peu symptomatique, une mono-chimiothérapie par LV5FU2 ou capécitabine, éventuellement associée au bevacizumab, peut être proposée, avec ajout d’oxaliplatine ou d’irinotécan en cas de progression (1, 6).
En cas de réponse ou de stabilité tumorale après 6 mois de chimiothérapie, une pause thérapeutique peut être discutée notamment en présence de facteurs prédictifs de faible évolutivité (plaquettes < 400 G/L avant traitement, normalisation de l’ACE, un seul site métastatique, bon état général, LDH et phosphatases alcalines normaux) (1, 7).
Les stratégies recommandées en cas de progression tumorale sont disponibles dans la version 2011 du TNCD (1). L’actualisation 2013 du TNCD devrait tenir compte des résultats favorables des essais TML et CORRECT présentés au congrès de l’ASCO en juin 2012 :
– intérêt significatif, en terme de survie globale, de poursuivre le bevacizumab associé à une chimiothérapie de 2ème ligne lorsque le bevacizumab a été prescrit en première ligne (8) ; une alternative est d’introduire un anti-EGFR si le statut KRAS tumoral est non muté ou de traiter les patients dans l’étude PRODIGE 18 qui compare bevacizumab et cetuximab ;
– en « dernière » ligne, l’inhibiteur de tyrosine-kinase regorafenib est en attente d’autorisation de mise sur le marché (AMM) suite au résultat favorable en terme de survie globale versus placebo (9).
La chimiothérapie intra-artérielle hépatique (ou chimioembolisation avec microsphères) peut se discuter en rattrapage en cas de lésions hépatiques isolées.
Comment évaluer la réponse thérapeutique des CCRm sous traitement
La réponse thérapeutique doit être évaluée tous les 2 à 3 mois (= 4 à 6 cures si chimiothérapie tous les 14 jours ou 3 à 4 cures si chimiothérapie tous les 21 jours) (1).
Le bilan doit comporter un examen clinique (évolution des symptômes et de l’état nutritionnel) et un scanner thoraco-abdomino-pelvien permettant une mesure comparative des lésions cibles selon les critères du RECIST 1.1. et les marqueurs sanguins (ACE, CA 19.9) s’ils étaient élevés à la phase initiale de la prise en charge. Une alternative est d’évaluer la réponse par échographie abdominale (si possible par le même opérateur) et radiographie thoracique si les cibles sont facilement mesurables.
Les imageries dites fonctionnelles (IRM de diffusion, TEPscan ou échographie de contraste) peuvent avoir une place en cas de doute sur le scanner, par exemple, pour infirmer une fausse progression ou confirmer une réponse complète.
En dehors de l’évaluation de la réponse thérapeutique, la surveillance repose aussi sur le dépistage des toxicités limitantes induites par la chimiothérapie, en particulier une neuropathie sous oxaliplatine, une toxicité cutanée ou une hypomagnésémie sous anti EGFR, ou une hypertension artérielle sous bevacizumab.
Références
- Thésaurus National de Cancérologie Digestive (2011) disponible à partir de URL : http://www.snfge.org/data/ModuleDocument/publication/5/pdf/TNCD-chapitre-4.pdf
- Chiche L. Quelles métastases hépatiques sont résécables d’emblée ? Gastroenterol Clin Biol 2003;(suppl2):B41-B62
- de Jong MC, van Dam RM, Maas M, et al. The liver-first approach for synchronous colorectal liver metastasis: a 5-year single-centre experience. HPB (Oxford) 2011;13:745-52.
- Cook AD, Single R, McCahill LE. Surgical resection of primary tumors in patients who present with stage IV colorectal cancer: an analysis of surveillance, epidemiology, and end results data, 1988 to 2000. Ann Surg Oncol 2005;12:637-45
- Faron M, Bourredjem A, Pignon JP,et al.. Impact on survival of primary tumor resection in patients with colorectal cancer and unresectable metastasis: pooled analysis of individual patients’ data from four randomized trials. J Clin Oncol 2012 ; 30(suppl): abstr 3507
- Ducreux M, Malka D, Mendiboure J, et al. Sequential versus combination chemotherapy for the treatment of advanced colorectal cancer (FFCD 2000-05): an open-label, randomised, phase 3 trial. Lancet Oncol 2011;11:1032-44
- Chibaudel B, Maindrault-Goebel F, Lledo G, et al. Can chemotherapy be discontinued in unresectable metastatic colorectal cancer? The GERCOR OPTIMOX2 Study. J Clin Oncol 2009;27:5727-33
- Bennouna J, Sastre J, Arnold D, et al. Continuation of bevacizumab after first progression in metastatic colorectal cancer (ML18147): a randomised phase 3 trial. Lancet Oncol 2013;14:29-37.
- Grothey A, Van Cutsem E, Sobrero A, et al. Regorafenib monotherapy for previously treated metastatic colorectal cancer (CORRECT): an international, multicentre, randomised, placebo-controlled, phase 3 trial. Lancet 2013;38:303-12.
5 POINTS FORTS
-
- La possibilité de traitement curatif dépend de la résécabilité (+ radiofréquence) et du terrain ; une maladie non résécable peut le devenir après une chimiothérapie.
- Les éléments utiles pour la RCP sont : comorbidités, état général et nutrionnel, imagerie (scanner + IRM), biologie (ACE, LDH, phosphatases alcalines), statut KRAS tumoral…
- Si la lésion primitive est asymptomatique, l’indication de sa résection est controversée (essai thérapeutique en cours).
>
- La stratégie de chimiothérapie est fonction de : résécabilité, état général, symptômes et statut KRAS tumoral (cf TNCD).
- La réponse thérapeutique sera évaluée tous les 2 à 3 mois par examen clinique, scanner TAP et dosage de l’ACE.
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION
FMC HGE : Organisme certifié Qualiopi pour la catégorie ACTIONS DE FORMATION